- Į kokius gydytojus turėtumėte kreiptis, jei turite sindromą? ilgalaikis suspaudimas
Kas yra skyrių sindromas?
Patologinė būklė, apibrėžta terminu " ilgalaikis skyriaus sindromas"- SDS (sin.: avarijos sindromas, trauminė toksikozė, ilgalaikis gniuždymo sindromas), pasižymi klinikinio vaizdo originalumu, eigos sunkumu ir dideliu mirčių dažniu.
Ilgalaikio galūnių suspaudimo sindromas– tai savotiška patologinė būklė kūnas, dažniausiai atsirandantis dėl ilgalaikio didelės minkštųjų audinių masės suspaudimo. Aprašyti reti atvejai, kai SDS išsivysto dėl trumpalaikio didelės minkštųjų audinių masės suspaudimo. Suspaudimo jėga, kol nukentėjusysis lieka sąmoningas, paprastai būna didelė ir jis negali pašalinti sužalotos galūnės iš spaudimo.
Tai pastebima, pavyzdžiui, per žemės drebėjimus, užsikimšimus kasyklose, avarijas ir pan. Suspaudimo jėga gali būti nedidelė. Šiuo atveju SDS išsivysto dėl užsitęsusio suspaudimo, kuris įmanomas tais atvejais, kai aukos dėl įvairių priežasčių (koma, apsinuodijimas, epilepsijos priepuolis ir kt.) yra be sąmonės. Klinikinėje medicinoje tokiam suspaudimui apibūdinti vartojami terminai „padėtinis suspaudimas“ ir „padėtinis suspaudimas“. Patirtis rodo, kad SDS daugiausia vystosi esant ilgalaikiam (2 valandas ar ilgiau) spaudimui dėl didelės minkštųjų audinių masės.
Patogenezė (kas atsitinka?) Kompartmentinio sindromo metu
Yra žinoma, kad anksčiau buvo aptartos mažiausiai trys SDS patogenezės teorijos: toksemijos teorija, plazmos ir kraujo netekimo teorija bei neurorefleksinio mechanizmo teorija. Didelė klinikinė patirtis ir rezultatai eksperimentiniai tyrimai rodo, kad visi šie veiksniai turi įtakos SDS vystymuisi. Remiantis šiuolaikinėmis koncepcijomis, pagrindinis patogenetinis veiksnys yra trauminė toksemija, kuri išsivysto dėl pažeistų ląstelių skilimo produktų išsiskyrimo į kraują. Endotoksinų sukeliami hemodinamikos sutrikimai apima kraujagyslių endotelio vientisumo pokyčius ir kallikreino kaskados aktyvavimą.
Kapiliarinis „nutekėjimas“ veda prie tarpląstelinio skysčio ekstravazacijos. Bradikininai, kaip ir kiti vazoaktyvūs kininai, sukelia hipotenziją. Dėl tiesioginio endotoksinų ir XII krešėjimo faktoriaus poveikio suaktyvėja intravaskulinis krešėjimo mechanizmas, kuris sukelia fibrinolizę ir diseminuotą intravaskulinę koaguliaciją (DIK). Svarbų vaidmenį vystant kapiliarų sąstingiui, mikrocirkuliacijos sutrikimams ir deguonies badas organai keičia reologines kraujo savybes ir sumažėja raudonųjų kraujo kūnelių gebėjimas deformuotis dėl endotoksikacijos. Taip pat suaktyvinama DIC komplemento sistema, dėl kurios dar labiau pažeidžiamas endotelis ir pakinta vazoaktyvumas.
IN patogenezė skirtingi keli variantai SDS(trauminė kilmė, padėties kilmė, trumpalaikis suspaudimas su klinikiniu SDS vaizdu) yra bendras komponentas, lemiantis aukos likimą ateityje - audinių suspaudimas, lydimas išemijos, po kurio atsinaujina kraujo ir limfos apytaka. kraujotaka pažeistuose audiniuose.
Kiekvienas suspaudimo tipas turi ypatybių, išskiriančių jas vienas nuo kito, tačiau ūminiai išeminiai sutrikimai (AID) pažeistuose audiniuose turi vieną patogenezę ir iš tikrųjų lemia daugumos aukų būklę ateityje, nebent prie jų pridedami kiti pažeidimai. ADS (žaiza, radiacija, antrinė infekcija, nudegimai, apsinuodijimas ir kt.). Patartina visų rūšių minkštųjų audinių suspaudimą derinti su terminu „suspaudimo sužalojimas“. Jei darysime prielaidą, kad po išeminiai sutrikimai esant kompresiniam pažeidimui yra pagrindiniai ir nuo jų priklauso gyvybinė organizmo veikla arba pažeistos galūnės funkcionavimas, tai kompresinį sužalojimą galima laikyti ypatingu ūminių išeminių sutrikimų (AID) atveju. bet kokios kilmės, atsirandančios išeminiuose audiniuose atnaujinus kraujotaką juose. Sužalojimų atveju tokios būklės stebimos užsitęsus (galūnės spaudimas žnyplėmis (turniketo sužalojimas), galūnės replantacija (replantacijos toksikozė), kraujotakos atstatymas pažeistose didžiosiose kraujagyslėse ir jų tromboembolija ("jungiklis"). -on sindromas"), peršalimo trauma ir kt.
Tais atvejais, kai išeminiai sutrikimai kelti grėsmę aukų gyvybei, jas galima išskirti kaip sunkią ūminio kvėpavimo sindromo formą; jei jie kelia grėsmę tik pažeisto organo (galūnės) funkcijai, tai galima laikyti lengva OID forma. Šis IIR skirstymas leis nustatyti, kurioje gydymo įstaigoje būtina teikti kvalifikuotą ir specializuotą pagalbą nukentėjusiems, ypač patyrusiems kompresinius sužalojimus. Tai ypač svarbu masinių nelaimių atvejais, kai būtinas medicininis tyrimas. Atsižvelgiant į tai, kas išdėstyta pirmiau, SDS gali būti laikomas sunkia galūnės kompresinio sužalojimo forma, keliančia grėsmę nukentėjusiojo gyvybei, kuri gali mirti nuo po išeminės endotoksikozės, susijusios su kraujotakos ir limfos cirkuliacijos atsinaujinimu išeminiuose audiniuose. Kai kuriais atvejais tai įvyksta skausmingo šoko fone (traumos dėl žemės drebėjimų ir kt.), kitais - be skausmingo komponento (įvairios kilmės padėties suspaudimas). Po išeminė endotoksikozė ne visada yra pavojingiausia sunkių kompresinių traumų aukų gyvybei, nes jos atsiradimą galima numatyti. Turi būti užkirstas kelias poišeminės endotoksikozės išsivystymui tiek, kiek leidžia traumos aplinkybės ir šiuolaikiniai duomenys apie jos patogenezę.
Galūnių suspaudimas sukuria pažeisto segmento anoksiją, dėl kurios skausmingo šoko ar dėl kitos priežasties sukeltos komos fone redokso procesai anoksijos zonoje sutrinka iki negrįžtamų. Taip yra dėl mitochondrijų redokso fermentų sistemų aktyvumo slopinimo anoksinėse audinių ląstelėse. Po dekompresijos pažeistoje vietoje išsivysto ūmūs išeminiai sutrikimai, kuriuos sukelia per kraują ir limfinius kelius į organizmą patekus nepakankamai oksiduoti sutrikusio metabolizmo produktai, susidedantys iš toksiškos koncentracijos išeminių ląstelių citoplazmos elementų, anaerobinių produktų. glikolizė ir peroksido laisvųjų radikalų oksidacija. Toksiškiausi yra „vidutinio molekulinio dydžio“ baltymų, kalio, mioglobino ir kt.
Išeminiai audiniai, kuriuose atnaujinama kraujo ir limfos apytaka, po dekompresijos praranda įprastą architektūrą dėl padidėjusio ląstelių membranų pralaidumo, atsiranda membranogeninė edema, netenkama plazmos ir sutirštėja kraujas. Raumenyse normali mikrocirkuliacija neatsistato dėl toksinės kilmės vazokonstrikcijos. Ne tik sužalotų, bet ir simetriškos galūnės nerviniai kamienai ir simpatiniai ganglijai yra morfologinės deaferentacijos būsenoje. Išeminis pažeistos galūnės audinys yra toksiškas. Esant didelei išeminio audinio masei, išsivysto gyvybei pavojinga poišeminė toksikozė. Nepakankamai oksiduoti toksiški produktai iš pažeistų audinių daugiausia paveikia visus gyvybiškai svarbius organus ir sistemas: miokardą (dėl neigiamo inotropinio išeminių toksinų poveikio jam) – smegenis, plaučius, kepenis, inkstus; atsiranda gilių eritrono sistemos sutrikimų, kuriuos lydi hemolizė ir staigus kaulų čiulpų regeneracinės funkcijos slopinimas, sukeliantis anemijos vystymąsi; stebimi kraujo krešėjimo sistemos pokyčiai, panašūs į DIC sindromą; Dėl anoksijos pasekmių sutrinka visų tipų medžiagų apykaita, stipriai slopinamas imunologinis organizmo reaktyvumas, didėja rizika susirgti antrine infekcija. Taigi susidaro įvairus užburtas visų organų ir organizmo sistemų sutrikimų ratas, pakankamai išsamiai aprašytas literatūroje, kuris galiausiai dažnai baigiasi aukos mirtimi (nuo 5 iki 100%). Tai, kas išdėstyta pirmiau, leidžia sukurti SDS prevencijos ir gydymo modelį. Norint išvengti DFS, būtina pašalinti po išeminės toksikozės. Patikimiausias ir paprastu būdu SDS prevencija – tai pažeistos galūnės amputacija po žnyplėmis, kol nukentėjusysis bus išlaisvintas nuo suspaudimo. Amputacijos indikacijos turėtų būti išplėstos, jei aukų masiškai priimamos nepalankiomis sąlygomis.
Norint išvengti SDS be amputacijos, būtina atlikti kompleksinę vietinę terapiją, kuri gali būti vadinama regioniniu gaivimu. Šį kompleksą sudaro priemonės, skirtos stabdyti anoksiją išeminiuose audiniuose: juos detoksikuoti ir atkurti sutrikusius redokso procesus išeminiuose audiniuose. Šiuo metu hemosorbentai, tokie kaip SKN, sėkmingai naudojami kaip detoksikatoriai, medžiagų apykaitos procesams atkurti išeminiuose audiniuose naudojama izoliuota dirbtinė pažeistos galūnės cirkuliacija su ksenopeninių kepenų jungtimi ir hemoperfuzija per užšaldytą kepenų audinį. Perspektyvi DFS regioninio gaivinimo sritis yra tikslinis vaistų gabenimas naudojant liposomas.
Veiksmingiausi gydant jau sukurtą VDS yra toksikologiniai metodai, kuriais siekiama išlaisvinti aukos kūną nuo „išeminių toksinų“ (sorbcijos metodai, dializė, plazmaferezė), ir metodai, naudojami įvairiam užburtam sutrikimų ratui, sukeliančiam gyvybei pavojingas komplikacijas, nutraukti. (pavyzdžiui, DIC sindromo prevencija, imunostimuliacija, laikinas pažeistų inkstų funkcijos pakeitimas). Turėtų būti laikoma klaidinga naudoti bet kokius gydymo metodus, kurie sunkios kompresinės traumos atveju vienaip ar kitaip prisideda prie papildomo „toksinio šoko“ iš pažeistų audinių į gyvybiškai svarbius organus ir sistemas. Tai apima fasciotomiją, intensyvią infuzinę antišoko terapiją, kai nėra tvirto tvarsčio ir galūnės vėsinimą be kūno detoksikacijos, hiperbarinį deguonies prisotinimą (HBO), neatsižvelgiant į audinių hipoksijos pasekmių pavojų padidėjusios deguonies koncentracijos sąlygomis. .
Kompartmentinio sindromo simptomai
Klinikinis DFS vaizdas pradeda formuotis nuo minkštųjų audinių suspaudimo momento; o komplikacijos, kurios kelia pavojų nukentėjusiųjų gyvybei, dažniausiai atsiranda po dekompresijos ir yra susijusios su kraujotakos bei mikrocirkuliacijos atsinaujinimu išeminiuose audiniuose. Daugelio eksperimentų ir klinikinių stebėjimų rezultatai rodo, kad sužeistos galūnės amputacija prieš nuimant presą ar žnyplę, uždėtą proksimaliai nuo suspaudimo vietos, paprastai išsaugo aukų gyvybes. Praktikoje įrodyta, kad esant sunkiam kompresiniam sužalojimui, apsinuodijimo šaltinis yra sužalota galūnė ir „išeminiai toksinai“ patenka į bendrą kraujo ir limfos apytakos sistemą po to, kai nukentėjusieji atleidžiami nuo suspaudimo. Auka, kaip taisyklė, nemiršta nuo spaudimo. Novokaino blokados kaip SDS gydymo metodas pasirodė neveiksmingos. Laidumo anestezija, nors ir labiau pageidautina SDS atveju nei blokada, tačiau pati savaime neapsaugo aukos nuo mirties sunkios kompresinės traumos atveju. Įrodyta, kad pažeistos galūnės nerviniai kamienai morfologiškai deaferentuojasi jau suspaudimo metu. Atsižvelgiant į šiuos duomenis, idėja apie pagrindinį neurorefleksinio skausmo komponento vaidmenį SDS patogenezėje atrodo kitaip. Skausmo sindromas, neabejotinai esantis suspaudimo traumos metu, sukuria tik nepalankų foną, kuriame vystosi po išeminė endotoksikozė ir, kaip taisyklė, nėra mirties priežastis.
Eksperimentiniai rezultatai parodė, kad po dekompresijos suspaustos galūnės kraujotaka atsistato unikaliu būdu, labai primenančiu ilgalaikio išeminio audinio revaskuliarizaciją. Anatomiškai išsaugant galūnės, kuriai taikomas ilgalaikis suspaudimas, mikrokraujagysles, po trumpalaikės „reaktyvios“ hiperemijos kraujotaka atnaujinama daugiausia jungiamojo audinio dariniuose (poodiniame riebaliniame audinyje, fascijoje, perioste). Šiuo atveju raumenys beveik nėra aprūpinami krauju, o tai sukelia jų po išeminę aseptinę nekrozę. Poišeminiai raumenų pokyčiai yra labai savotiški: nekrozės reiškiniai juose vystosi netolygiai, plika akimi neįmanoma pamatyti visos išeminės nekrozės zonos, nes išsaugomos atskiros miofibrilės, o kai kurios yra pažeistos. Neįmanoma iškirpti raumenų, sergančių po išemine avaskuline nekroze, išsaugant nepažeistus pluoštus. Be to, žinoma, kad atsistato galūnės, kurios raumenys buvo išeminiai dėl suspaudimo traumos, o tuo pačiu metu buvo suglebusios parezės ir paralyžiaus požymių, funkcija. Nustatyta, kad išeminės galūnės detoksikacija adsorbentu padeda normalizuoti kraujo pasiskirstymą išeminiuose audiniuose. Taip pat žinoma, kad „išeminiai toksinai“ turi tiesioginį vazoaktyvų poveikį kraujagyslių sienelės lygiiesiems raumenims.
Pateikti duomenys leidžia daryti išvadą, kad „išeminiai toksinai“, patekę į bendrą kraujotaką iš pažeistos galūnės, turi patogeninį poveikį gyvybiškai svarbiems organams ir sistemoms, taip uždarydami endotoksikozės „užburtus ratus“. „Išeminių toksinų“ cheminė sudėtis nėra visiškai suprantama, tačiau žinoma, kad tai daugiausia medžiagos, kurios yra ilgalaikių išeminių audinių, kurių kraujotaka buvo atnaujinta, dalis. Šios medžiagos didžiuliais kiekiais „išplaunamos“ į kraują ir limfą. Be to, išeminiuose audiniuose sutrinka oksidacijos procesai dėl redoksinių mitochondrijų fermentų sistemų blokavimo. Šiuo atžvilgiu deguonis, patekęs į audinius atnaujinus kraujotaką juose, nėra absorbuojamas, o dalyvauja formuojant toksiškus peroksidacijos produktus.
Eksperimentų ir klinikinių stebėjimų rezultatai rodo, kad veninis kraujas pažeistoje galūnėje yra toksiškesnis nei ištekantis kraujas. Ypač toksiška veninio kraujo sužalota galūnė pirmosiomis minutėmis po dekompresijos. Ateityje, matyt, padidėjus edemai ir blokuojant kraujo ir limfos nutekėjimą iš išeminių audinių, kraujo ir limfos toksiškumas pažeistos galūnės kraujagyslėse šiek tiek sumažėja. Šiuo metu klinikinėje aplinkoje galima stebėti biologinių skysčių toksiškumo dinamiką naudojant tokius metodus kaip „paramecio testas“ ir „vidutinių molekulių“ koncentracijos nustatymas. Yra ir kitų kraujo ir limfos toksiškumo nustatymo tyrimų ir metodų. Šie duomenys rodo, kad norint detoksikuoti organizmą, tikslingiau veninį kraują rinkti iš traumos vietos, pavyzdžiui, iš pažeistos galūnės šlaunikaulio venos.
Kraujo tėkmės atnaujinimą galūnėje po dekompresijos lydi išeminių audinių architektonikos pažeidimas dėl padidėjusio jų ląstelių membranų pralaidumo - atsiranda membranogeninė edema, būdinga audinių po išeminei būklei. Šių pažeistų audinių architektonikos sutrikimų tam tikru mastu galima išvengti, palaipsniui švelniai atkuriant kraujotaką ir vietinį aušinimą, dėl kurio sumažėja kraujo tekėjimas į išeminius audinius.
Patogenezės klausimas ir biologinė reikšmė išeminių audinių edema nebuvo visiškai pašalinta. Esant kompresiniam sužalojimui, galima atskirti vyraujančią vietinę edemą, lokalizuotą pažeisto audinio srityje, ir bendrą plazmos praradimą su nedideliu vietiniu edemu, ir abiem atvejais galima pastebėti kraujo sutirštėjimą. Eksperimentai parodė, kad kuo sunkesnis suspaudimo pažeidimas, tuo mažiau ryškėja vietinė po išeminė edema ir tuo didesnis bendras plazmos praradimas. Šie duomenys leido daryti išvadą, kad vietinės edemos sunkumas atspindi organizmo apsauginių reakcijų išsaugojimo laipsnį, o išeminių audinių edema yra apsauginio pobūdžio. Šią išvadą patvirtina duomenys, rodantys, kad kuo sunkesnis kompresinis pažeidimas, tuo reikšmingiau mažėja organizmo imunologinis reaktyvumas.
Sumažėjus toksinių medžiagų pasisavinimui iš paveiktų audinių, didėja išeminių audinių patinimas. Tai reiškia, kad pažeistų audinių patinimas apsaugo organizmą nuo toksinių medžiagų patekimo į skystą aplinką. Šiuo atžvilgiu, „kovojant“ su edemos pasekmėmis fasciotomijos būdu, esant stipriam galūnės suspaudimui, neišvengiamai atsiranda papildomas toksiškas „smūgis“ organizmui dėl pagerėjusios kraujotakos pažeistoje galūnėje. Taigi, stengdamiesi išsaugoti galūnę ir jos funkciją, rizikuojame aukos gyvybe. Visos terapinės priemonės (fasciotomija, nekrektomija, lūžių fiksacija ir kt.), siekiant išsaugoti galūnę, kuriai buvo atlikta kompresija, turėtų būti atliekamos lygiagrečiai su intensyvia terapija, naudojant šiuolaikinius aktyvios detoksikacijos metodus – hemolimfosorbciją ir hemodializę.
Reikšmingas bendras plazmos praradimas dėl sunkaus suspaudimo pažeidimo, atsiradusio dėl šoko, yra neabejotina intensyvios infuzijos terapijos, kuri yra antišoko gydymo sudedamoji dalis, indikacija. Tačiau reikia nepamiršti, kad hemodinamikos parametrų stimuliavimas gali tapti pavojingas aukoms, jei išlaikomas laisvas ryšys tarp kūno kraujo ir limfos sluoksnių bei sužalotos galūnės. Tokiais atvejais, kaip parodė eksperimentas, hemodinamikos stimuliavimas naudojant antišoko priemones, taip pat padidinant kraujotaką išeminėje galūnėje, prisideda prie destruktyvesnio toksinio poveikio, ypač kepenims, taip pat kitiems gyvybiškai svarbiems. sužeistų gyvūnų organai ir sistemos. Dėl to infuzinė antišoko terapija esant sunkiam kompresiniam sužalojimui yra veiksminga kūno kraujotakos ir limfos sluoksnių ir sužalotos galūnės atsiskyrimo fone, o tai pasiekiama ją sandariai sutvarsčius, vėsinant ar uždedant turniketą (jeigu priimamas sprendimas amputuoti).
Pagrindiniai toksemijos veiksniai SDS yra hiperkalemija, pažeidžianti širdį, inkstus ir lygiuosius raumenis; biogeniniai aminai, vazoaktyvūs polipeptidai ir proteolitiniai lizosomų fermentai, sukeliantys kvėpavimo distreso sindromą; mioglobinemija, sukelianti kanalėlių blokadą ir sutrikusią inkstų reabsorbcijos funkciją; autoimuninės būklės vystymasis, kai susidaro autoantikūnai prieš savo antigenus. Nurodyta patologiniai veiksniai nustatyti šiuos VDS vystymosi mechanizmus.
Po audinių reperfuzijos viena pirmųjų kliūčių endotoksinams ir agregatams iš išeminių ir pažeistų audinių judėjimui yra plaučiai. Plaučių mikrovaskuliacija yra pagrindinis organizmo „kovos laukas“ su endotoksinais. Aukoms, sergančioms DFS, žymiai padidėja juostinių leukocitų skaičius ir atsiranda perivaskulinė intersticinė edema. Granulocitai iš kapiliarų spindžio prasiskverbia į intersticumą, kur degranuliuoja. Be granulių su fermentais, juostiniai leukocitai gamina laisvuosius deguonies radikalus, kurie blokuoja plazmos fermentų inhibitorius ir padidina kapiliarų membranos pralaidumą. Endotoksinų patekimas į plaučių kapiliarinį sluoksnį ir plaučių tarpuplautį reguliuojamas didinant arba mažinant fiziologinį arba mišrų (su patologiniu) arterioveninį šuntavimą plaučių mikrocirkuliacijos sistemoje ir kompensacinį limfos drenažo greičio padidėjimą.
Masiškai patekus į plaučius endotoksinams, palaipsniui sutrinka granulocitų fermentų sistemos, atsiranda limfos drenažo sistemų nepakankamumas arba blokada, stebimas plaučių antitoksinės funkcijos išeikvojimas ir distreso sindromo vystymasis.
Raumenų audinio irimo elementai, daugiausia mioglobinas, kalis, fosforas ir pieno rūgštis, kaupiasi kraujyje ir sukelia metabolinę acidozę. Tuo pačiu metu skystis išsiskiria iš paveiktų kapiliarų į raumenų audinio, sukeliantis stiprų galūnės patinimą ir hipovolemiją. Dėl hipovolemijos, mioglobinemijos ir acidozės išsivystymo kvėpavimo distreso sindromo fone atsiranda ūminis inkstų nepakankamumas. Tokiu atveju sunaikinamas glomerulų ir kanalėlių epitelis, išsivysto sąstingis ir trombozė tiek žievėje, tiek smegenyse. Inkstų kanalėliuose atsiranda reikšmingų distrofinių pokyčių, sutrinka atskirų kanalėlių vientisumas, jų spindis prisipildo ląstelių irimo produktų. Šie ankstyvi ir greitai progresuojantys pokyčiai lemia inkstų nepakankamumo vystymąsi. Mioglobinas, hemoglobinas, susidarantis raudonųjų kraujo kūnelių hemolizės metu, taip pat sutrikęs raudonųjų kraujo kūnelių gebėjimas deformuotis, padidina inkstų žievės išemiją, kuri prisideda prie jų glomerulų ir kanalėlių aparato morfologinių pokyčių progresavimo ir sukelia oligurija ir anurija.
Ilgalaikis segmento suspaudimas, deguonies bado ir hipotermijos išsivystymas jo audiniuose sukelia sunkią audinių acidozę. Pašalinus suspaudimą, iš pažeisto segmento į bendrą kraujotaką patenka nepakankamai oksiduoti medžiagų apykaitos produktai (pieno, acetoacto ir kitos rūgštys). Pieno rūgštis yra metabolitas, dėl kurio smarkiai sumažėja kraujo pH ir kraujagyslių tonusas, dėl to sumažėja širdies tūris ir išsivysto negrįžtamas šokas.
Besivystanti hipoksija turi neigiamą poveikį gyvybiškai svarbių sistemų funkcijoms. Dėl deguonies trūkumo padidėja žarnyno sienelių pralaidumas ir sutrinka jo barjerinė funkcija, todėl bakterinio pobūdžio vazotoksinės medžiagos laisvai prasiskverbia pro portalų sistemą ir blokuoja kepenų retikuloendotelinę sistemą. Kepenų antitoksinės funkcijos pažeidimas ir jų anoksija prisideda prie vazopresinių veiksnių išsiskyrimo. Šios būklės hemodinamikos sutrikimai yra susiję ne tik su vazopresorių susidarymu. Gauta duomenų, kad esant įvairių tipų šokui, atsiranda specifinis humoralinis depresinis miokardo faktorius. Šie komponentai gali slopinti miokardo susitraukimą ir katecholaminų atsaką, taip pat svarbius veiksnius vystantis šokui. Šoko atveju neišvengiamai atsiranda daugybinis organų nepakankamumas, jei nebuvo taikomas adekvatus intensyvus gydymas iki sunkios metabolinės acidozės ir kraujagyslių nepakankamumo atsiradimo.
Priklausomai nuo klinikinio vaizdo Išskiriamos šios SDS formos: itin sunkus, sunkus, vidutinio sunkumo ir lengvas. Kaip parodė patirtis, visos šios SDS formos buvo pastebėtos pacientams, atvykusiems iš žemės drebėjimo zonos.
IN klinikinė eiga SDS suskirstytas į keturis laikotarpius.
- I laikotarpis- minkštųjų audinių suspaudimas, kai išsivysto trauminis ir egzotoksinis šokas.
- II laikotarpis- vietiniai pokyčiai ir endogeninė intoksikacija. Jis prasideda nuo dekompresijos momento ir trunka 2-3 dienas.
Oda ant suspaustos galūnės blyškios spalvos, pastebima pirštų ir nagų cianozė. Padidėja patinimas. Oda tampa tanki. Periferinių kraujagyslių pulsavimas dėl tankios edemos nenustatomas. Gilėjant vietinėms apraiškoms, pablogėja bendra aukų būklė. Jiems vyrauja trauminio šoko simptomai: skausmo sindromas, psichoemocinis stresas, nestabili hemodinamika, hemokoncentracija, kreatinemija, didėja fibrinogeno koncentracija, didėja plazmos tolerancija heparinui, mažėja fibrinolizinis aktyvumas, didėja kraujo krešėjimo sistemos veikla. Šlapimas turi didelį santykinį tankį, jame atsiranda baltymų, raudonųjų kraujo kūnelių, dėmių.
SDS būdinga gana gera aukų būklė iškart po kompresijos pašalinimo. Tik po kelių valandų (jei galūnė nebuvo „sunaikinta“ dėl nelaimės) pažeistame segmente atsiranda vietinių pakitimų - blyškumas, cianozė, marga odos spalva, pulsacijos trūkumas periferinėse kraujagyslėse. Per kitas 2-3 dienas padidėja vienos ar kelių galūnių, kurios buvo suspaustos, patinimas. Edemą lydi pūslių atsiradimas, tankūs infiltratai, vietinė ir kartais visiška visos galūnės nekrozė. Aukos būklė sparčiai blogėja, išsivysto ūminis širdies ir kraujagyslių nepakankamumas.
Periferiniame kraujyje pastebimas jo sustorėjimas, neutrofilinis poslinkis ir limfopenija. Plazmos praradimas lemia reikšmingą BCC ir CV sumažėjimą; yra polinkis formuotis trombams.
Būtent šiuo laikotarpiu reikalinga intensyvi infuzinė terapija naudojant priverstinę diurezę ir detoksikaciją, be kurios pacientams išsivysto kvėpavimo distreso sindromas.
- III laikotarpis- komplikacijų, pasireiškiančių įvairių organų ir sistemų pažeidimu, vystymasis, ūminio inkstų nepakankamumo laikotarpis. Laikotarpio trukmė nuo 2 iki 15 dienos. Klinikinių stebėjimų analizė parodė, kad ne visada atitinka galūnių ar galūnių suspaudimo paplitimą ir trukmę bei inkstų nepakankamumo sunkumą. Šiuo atžvilgiu, be klasifikacijos, reikia atskirti lengvą, vidutinio sunkumo ir sunkų ūminį inkstų nepakankamumą. Šiuo laikotarpiu sustiprėja suspaustos galūnės ar jos segmento patinimas, ant pažeistos odos atsiranda pūslių skaidraus ar hemoraginio turinio. Hemokoncentraciją pakeičia hemodiliucija, didėja anemija, smarkiai sumažėja diurezė, iki anurijos. Kraujyje padidėja likutinio azoto, karbamido, kreatinino ir kalio kiekis. Klasikinis uremijos vaizdas susidaro esant hipoproteinemijai, padidėjus fosforo ir kalio kiekiui ir sumažėjus natrio kiekiui.
Kūno temperatūra pakyla. Aukos būklė smarkiai pablogėja, didėja vangumas ir vangumas, atsiranda vėmimas ir troškulys, atsiranda skleros ir odos gelta, rodanti kepenų dalyvavimą patologiniame procese. Nepaisant intensyvios terapijos, iki 35% aukų miršta. Šiuo laikotarpiu būtina taikyti ekstrakorporinės detoksikacijos metodus arba (nesant dirbtinio inksto aparato) peritoninės dializės; Kaip parodė mūsų patirtis, hemosorbcija duoda gerų rezultatų (geriausia, kai kraujas imamas iš pažeistos galūnės venos, kontroliuojant intoksikacijos testus).
- IV laikotarpis- sveikimas. Jis prasideda atkūrus inkstų funkciją. Šiuo laikotarpiu vietiniai pokyčiai vyrauja prieš bendruosius. Išryškėja infekcinės po traumos atsiradusių atvirų traumų komplikacijos, taip pat žaizdų komplikacijos po fasciotomijų. Galimas infekcijos ir sepsio apibendrinimas. Nesudėtingais atvejais iki mėnesio pabaigos išnyksta galūnės patinimas ir skausmas jose. Sužalotos galūnės sąnarių funkcijos atstatymas, periferinių nervų parezės ir paralyžiaus pašalinimas priklauso nuo raumenų ir nervų kamienų pažeidimo laipsnio. Dėl raumenų elementų mirties juos pakeičia jungiamasis audinys ir išsivysto galūnių atrofija, tačiau funkcija palaipsniui gali būti atkurta, ypač suspaudus padėtį.
Aukų stebėjimų per žemės drebėjimą Armėnijoje IV SDS periodu rezultatų analizė parodė, kad jie sirgo ilgalaike sunkia anemija, hipoproteinemija, disproteinemija (albumino kiekio sumažėjimas, globulino frakcijų padidėjimas, ypač y frakcija), kraujo hiperkoaguliacija, taip pat šlapimo pokyčiai - baltymų ir cilindrų buvimas. Visos aukos ilgą laiką turi sumažėjusį apetitą. Homeostazės pokyčiai yra nuolatiniai, intensyvios infuzijos-transfuzijos terapijos pagalba juos galima pašalinti vidutiniškai iki intensyvaus gydymo mėnesio pabaigos.
- V laikotarpis - aukų, pastebimas natūralaus atsparumo faktorių, imunologinio reaktyvumo, baktericidinio kraujo aktyvumo, serumo lizocimo aktyvumo sumažėjimas. Iš ląstelių faktorių pokyčiai daugiausia vyksta T-limfocitų sistemoje. Leukocitų intoksikacijos indeksas (LII) išlieka pakitęs ilgą laiką.
Dauguma aukų ilgas laikas emocinės ir psichinės būklės nukrypimai išlieka depresinių ar reaktyvių psichozių ir isterijos forma.
Izoliuotas nuo žaizdų ( esant atviram pažeidimui), mikroflora turi ypatumų. Ankstyvuoju laikotarpiu (pirmąsias 7 dienas) po žemės drebėjimo žaizdos yra gausiai užterštos klostridijomis, daugiausia. Tai rodo didelę klostridijų mionekrozės arba „dujų gangrenos“ išsivystymo riziką šiems pacientams. Visiems pacientams klostridijos buvo išskirtos kartu su enterobakterijomis, pseudomonadais ir anaerobiniais kokais. Padarė įtaką chirurginis gydymas ir antibakterinis gydymas, visų pacientų žaizdos klostridijos išvalomos per 7-10 dienų.
Dauguma pacientų priimami daugiau nei vėlyvos datos, nustato mikrobų asociacijas, kurių privalomas komponentas yra Pseudomonas aeruginosa, o jų „kompanionai“ yra enterobakterijos, stafilokokai ir kai kurios kitos bakterijos.
Kai kurioms aukoms ketvirtuoju DFS periodu nustatoma pažeistos galūnės ar jos segmento giliųjų raumenų nekrozė, pasireiškianti menkais simptomais arba besimptomiai. Suspaustos galūnės žaizda gyja ilgiau nei įprastos žaizdos.
Skyriaus sindromo klinikinių apraiškų sunkumas ir jų prognozė priklauso nuo galūnės suspaudimo laipsnio, pažeistų audinių masės ir bendros kitų organų bei struktūrų pažeidimų (trauminio smegenų sužalojimo, traumos). Vidaus organai ir sistemos, kaulų lūžiai, sąnarių, kraujagyslių, nervų pažeidimai ir kt.).
Ilgalaikio skyriaus sindromo gydymas
Šiuolaikinis gydymasžemės drebėjimų ir kitų masinių nelaimių aukos su VDS įvairaus laipsnio sunkumas turėtų būti išsamus, atsižvelgiant į visus konkrečios sužalojimo patogenezės aspektus, medicininės naudos teikimo etapą ir tęstinumą. Sudėtingumas apima makroorganizmo poveikį, siekiant ištaisyti visus hemostazės, vietinio patologinio židinio ir žaizdų mikrofloros nukrypimus. Pakopinis – kiekvienam etapui konkrečios ir būtinos medicininės priežiūros apimties ir pobūdžio teikimas. Gydymo tęstinumas užtikrina gydymo priemonių tęstinumą ir tikslingumą nuo medicininės priežiūros pradžios iki nukentėjusiojo pasveikimo.
Esant dideliems pažeidimams, patartina organizuoti tris medicininės priežiūros etapus:
- I etapas- pagalba masinio naikinimo protrūkiui,
- II etapas- kvalifikuota medicininė pagalba, kuri teikiama medicinos įstaigoje, esančioje nedideliu atstumu nuo masinio naikinimo zonos ir aprūpinta viskuo, ko reikia rūšiuoti ir suteikti kvalifikuotą pagalbą dėl raumenų ir kaulų sistemos bei vidaus organų traumų, taip pat šoko ir DFS su pradiniai inkstų nepakankamumo simptomai. Dėl didžiulio aukų antplūdžio buvimas šioje įstaigoje ribojamas iki 1-2 dienų.
Šiame etape medicinos nusileidimo vienetai gali būti naudojami kaip „skraidančios ligoninės“ arba „ligoninės ant ratų“, dislokuojantys savo veiklą netoli sunaikinimo šaltinio. Priklausomai nuo situacijos, šios įstaigos gali padidinti arba sumažinti teikiamos priežiūros apimtį.
- III etapas- specializuota medicininė priežiūra. Tam naudojamas didelis chirurgijos ir traumatologijos centras, aprūpintas viskuo, ko reikia specializuotai priežiūrai dėl atvirų ir uždarų raumenų ir kaulų sistemos traumų bei jų pasekmių, taip pat pilna reanimacijos paslauga gydant šoką, po išemijos. toksikozė, sepsis ir ūminis inkstų nepakankamumas. Tokių centrų organizavimo dėka eliminuojami laikini pacientų pervežimai gydytis į kitas labai specializuotas įstaigas, pavyzdžiui, sergant ūminiu inkstų nepakankamumu ir pan., kur nėra specialistų, gydančių traumas, infekuotas žaizdas ir pan.
Gydymas įvykio vietoje. Įvykio vietoje nukentėjusiajam turi būti duoti nuskausminamųjų, esant galimybei, atliekama novokaino blokada (geriausia laidumo blokada) ties galūnės pagrindu. Žygulys uždedamas tik tada, kai akivaizdžiai sutraiškyta galūnė dėl ūmios amputacijos. Kitais atvejais pagalbos teikimo įvykio vietoje seka turėtų būti tokia: žnygės uždėjimas, galūnės atlaisvinimas nuo kliūties, suspaustos galūnės tvirtas surišimas, peršalimas, imobilizavimas, žnyplės nuėmimas, jei yra žaizdos - jų mechaninis valymas, tvarsčių, turinčių antiseptinių, fermentinių ir sausinančių savybių, tepimas.ypatybės, tvarstymas. Jei įmanoma, pažeistą galūnės segmentą uždenkite ledo paketais ir atlikite transportavimo imobilizaciją.
Kvalifikuotos ir specializuotos priežiūros stadijoje tęsiama intensyvi infuzijos ir transfuzijos terapija, atliekama centrinės venos kateterizacija (jei ji nebuvo atlikta ankstesniame etape). Gydymas skirtas toliau didinti šlapimo kiekį naudojant priverstinę diurezę. Infuzijos-transfuzijos terapijos tūris yra ne mažesnis kaip 500 ml/val. Infuziniai produktai yra šviežiai užšaldyta plazma (500-700 ml per dieną), gliukozės ir novokaino mišinys (400 ml), 5% gliukozės tirpalas su C ir B grupės vitaminais (iki 1000 ml), 5-10% albumino (200 ml), 4% natrio bikarbonato tirpalu (400 ml), manitolio tirpalu, kurio norma yra 1 g 1 kg kūno svorio, detoksikacinės medžiagos (hemezė, neohemodes). Skysčių sudėtis ir tūris koreguojami atsižvelgiant į diurezę, intoksikacijos laipsnį ir CBS rodiklius. Stebėkite kraujospūdį, centrinės venos spaudimą ir šlapinimąsi. Šlapimo kiekiui fiksuoti kas valandą atliekama šlapimo pūslės kateterizacija. Vaistų terapija: diurezei stimuliuoti skiriamas lasiksas ir aminofilinas, heparinas, trombocitų agregaciją slopinantys vaistai (chirantilis, trental), retabolilis arba nerobolilas, vaistai nuo širdies ir kraujagyslių sistemos, imunokorektoriai. Toks gydymas turėtų užtikrinti, kad šlapinimasis būtų ne mažesnis kaip 300 ml/val.
Jei konservatyvus gydymas per 8-12 valandų neveiksmingas ir diurezė sumažėja iki 600 ml/d. ar mažiau, sprendžiamas hemodializės klausimas. Anurija, hiperkalemija daugiau nei 6 mmol/l, plaučių ir smegenų edema yra neatidėliotinos hemodializės indikacijos. Infuzinės terapijos tūris tarpdializiniu laikotarpiu yra 1500-2000 ml.
Esant kraujavimui dėl uremijos ir diseminuotos intravaskulinės koaguliacijos, skubiai atliekama plazmaferezė, po kurios perpilama iki 1000 ml šviežiai šaldytos plazmos ir skiriami proteazės inhibitoriai (trasilolis, gordoksas, kontrikalas).
Chirurginė taktika priklauso nuo nukentėjusiojo būklės, sužalotos galūnės išemijos laipsnio, sutrupėjusio audinio buvimo, kaulų lūžių ir turi būti aktyvūs.
Jei suspaustoje galūnėje nėra žaizdų, chirurginę taktiką galima nustatyti pagal išemijos laipsnio klasifikaciją.
- I laipsnis- nedidelis minkštųjų audinių patinimas.
Oda blyški, o ties pažeidimo riba šiek tiek kabo virš sveikos odos. Nėra jokių kraujotakos sutrikimų požymių. Konservatyvus gydymas suteikia ryškų poveikį.
- II laipsnis- vidutinio sunkumo induracinis minkštųjų audinių patinimas ir jų įtempimas. Oda yra blyški, su nedidelėmis cianozės vietomis. Po 24-36 valandų gali susidaryti pūslelės, kuriose yra skaidrus gelsvas skystis, atidarius, matomas drėgnas, šviesiai rausvas paviršius. Padidėjęs patinimas vėlesnėmis dienomis rodo veninės kraujotakos ir limfos nutekėjimo pažeidimą. Nepakankamai adekvatus konservatyvus gydymas gali sukelti mikrocirkuliacijos sutrikimų progresavimą, mikrotrombozę, padidėti edemą ir raumenų audinio suspaudimą.
- III laipsnis- ryškus induracinis minkštųjų audinių patinimas ir įtempimas. Oda yra cianotiška arba „marmurinė“. Odos temperatūra pastebimai sumažėja. Po 12-24 valandų atsiranda pūslių su hemoraginiu turiniu. Po epidermiu yra drėgnas, tamsiai raudonas paviršius. Induracinė edema ir cianozė greitai didėja, o tai rodo rimtus mikrocirkuliacijos sutrikimus ir venų trombozę. Konservatyvus gydymas yra neveiksmingas ir sukelia nekrozinio proceso vystymąsi. Platūs pjūviai su fascijų apvalkalų išpjaustymu pašalina audinių suspaudimą. Atkuriama kraujotaka.
- IV laipsnis- induracinė edema yra vidutiniškai išreikšta, audiniai smarkiai įtempti. Oda melsvai violetinės spalvos, šalta, yra atskiros epidermio pūslelės su hemoraginiu turiniu. Pašalinus epidermį, atidengiamas cianotiškai juodas, sausas paviršius. Vėlesnėmis dienomis patinimas praktiškai nedidėja, o tai rodo giliosios mikrocirkuliacijos sutrikimus, arterinės kraujotakos nepakankamumą, išplitusią venų kraujagyslių trombozę. Konservatyvus gydymas yra neveiksmingas. Plati fasciotomija užtikrina maksimaliai įmanomą kraujotakos atstatymą, leidžia apriboti nekrozinį procesą tolimesnėse pjūviuose, sumažinti toksinių produktų įsisavinimo intensyvumą. Daugeliu atvejų nurodomos galūnės amputacijos indikacijos.
Ši klasifikacija, nepretenduojant į visišką proceso atspindį, padeda pasirinkti gydymo taktiką ir ženkliai sumažinti amputacijų skaičių.
Esant traiškytoms žaizdoms ant sužeistų galūnių, antrajame evakuacijos etape atliekamas kruopštus pirminis chirurginis gydymas plačiai atveriant žaizdą, išpjaunant aiškiai negyvybingus audinius, pašalinant svetimkūnius ir atsilaisvinusias kaulų fragmentus, gausiai plaunant. žaizdos valymas antiseptikais, sanitarinis valymas ultragarsu ir siurbimas. Aklųjų siūlių taikymas yra nepriimtinas. Ant žaizdos uždedami tvarsčiai, turintys antiseptinių ir sausinančių savybių.
Darant pirminis chirurginis gydymas antrajame evakuacijos etape odos persodinimas, tiek laisvas, tiek nelaisvas, neturėtų būti atliekamas, nes audinių nekrozės procesas gali tęstis ir kitomis dienomis. Be to, donoro vietos išpjovus odos autotransplantatus gali būti papildomi infekcijos vartai, o plastinė chirurgija, judant vietinius audinius, pablogina mikrocirkuliaciją ir kraujo tiekimą į pažeistą vietą, kuri jau yra sutrikusi dėl audinių suspaudimo, o tai gali sukelti audinių nekrozės gilėjimą ir išsiplėtimą. Atviras kaulo vietas, jei įmanoma, reikia uždengti aplinkiniais minkštaisiais audiniais, naudojant nukreipiamąsias nesusitraukiančias siūles. Kai susidaro gilios kišenės, jas reikia nusausinti ir uždėti priešingas angas.
Nukentėjusiųjų gydymo rezultatų analizė parodė, kad ekstrakaulinė ir intrakaulinė segmentų, patyrusių suspaudimą, osteosintezė šiame medicininės priežiūros etape turėtų būti laikoma klaida. Tokia osteosintezė pablogina segmento kraujotaką, pasunkina nekrozinį procesą, „atveria vartus“ infekcijai. Šiame etape stabili fiksacija turėtų būti atliekama naudojant transkaulinius suspaudimo-distrakcijos kaiščius ar strypus, net ir be galutinio ir visiško fragmentų pritaikymo. Nesant galimybių ar sąlygų transkauliniams galūnių fiksavimo įtaisams pritaikyti, naudojami gilūs gipso įtvarai. Apvalių gipso sluoksnių negalima tepti.
Suteikus kvalifikuotą pagalbąšiame etape nukentėjusieji, patyrę galūnių sužalojimus, evakuojami į specializuotus ligoninių centrus (trečiasis medicinos pagalbos etapas), kur jie patenka 3-7 dieną po traumos. Šiame etape stabili lūžių fiksacija atliekama transkaulinėmis fiksavimo priemonėmis, jei ji nebuvo atlikta ankstesniame etape, arba tęsiama fragmentų korekcija ir pritaikymas įrenginyje, jei jie buvo pritaikyti anksčiau. Tuo pačiu metu atliekamas intensyvus vietinis žaizdų paviršių apdorojimas, siekiant greitai išvalyti žaizdas nuo nekrozinio audinio ir pasiruošti autoplastikai ar antrinių siūlų uždėjimui 15-20 dieną po traumos. Vietiniam žaizdų paviršių gydymui veiksmingi vaistai, turintys antiseptinių, fermentinių ir sausinančių savybių.
Po valymo žaizdos paviršius iš nekrozinių audinių ir atsiradus šviežiam granuliaciniam audiniui, atliekama nemokama odos autoplastika su suskaidytais transplantatais, perforuotais santykiu 1:2-1:5. Be kitų odos persodinimo būdų, gali būti rekomenduojama nelaisvoji odos autoplastika (itališkai), ypač esant žaizdoms plaštakos ir dilbio srityje. Indikacijos atlikti kombinuotą odos autoplastiką su pasislinkusiais vietiniais audiniais yra ribotos, nes judantys odos ir minkštųjų audinių atvartai suspaustų segmentų srityje gali pabloginti mikrocirkuliaciją ir kraujo tiekimo sutrikimus bei sukelti atvartų nekrozę.
Iki to laiko yra visiškai atskleistas suspaudimų paveiktų kaulų sričių nekrozės paplitimas ir nekrozės ribos kaulinis audinys galima nustatyti naudojant radionuklidų tyrimą. Siekiant pašalinti aiškiai nekrozines kaulo vietas, atliekama radikali sekvesterektomija, išilginės ir segmentinės rezekcijos. Susidariusios pooperacinės kaulo ertmės pakeičiamos demineralizuotomis kaulo transplantatais ir raumenimis. Dėl defektų suspaudimo ir išsiblaškymo osteosintezė pasitvirtino.
Etapais kvalifikuota ir specializuota pagalbaŠiuolaikinių aktyvios detoksikacijos metodų naudojimas yra itin svarbus. Kraujo ir limfos toksiškumo padidėjimą pacientams galima nustatyti anksčiau, nei atsiranda klinikiniai toksikozės simptomai, todėl nelaukiant, kol pablogės pacientų būklė, reikia atlikti kraujo tyrimą dėl toksiškumo, naudojant paramecio testą ir koncentraciją. „vidutinės molekulės“. Esant padidėjusiam toksiškumui, nurodoma hemolimfosorbcija ir enterosorbcija, o esant homeostazės sutrikimams ir hiperhidratacijai – hemodializė. Kai derinama toksikozė, perteklinė hidratacija ir homeostazės sutrikimai, ultrafiltracijos režimu vienu metu atliekama hemo-, limfo-, enterosorbcija ir hemodializė, jei reikia, pakartotinai. Lygiagrečiai atliekama tikslinė antibakterinė terapija: imunokorekcija, taip pat reabilitacinės priemonės, kurios atliekamos per visą aukos gydymo procesą.
Taigi, gydant skyrių sindromą esant atviriems ir uždariems raumenų ir kaulų sistemos pažeidimams, reikalingas nuolatinis traumatologų chirurgų, reanimatologų, toksikologų, terapeutų, nefrologų darbas. Aukoms, patyrusioms SDS, reikalinga tolesnė medicininė priežiūra.
Ilgalaikio skyriaus sindromo prevencija
Siekiant išvengti žaizdos infekcijos, skiriamas antibiotikų derinys su privalomu penicilinų grupės antibiotikų įtraukimu (atsižvelgiant į tai, kad iš žaizdos dažnai izoliuojami klostridijų anaerobai). Profilaktinis antibiotikų vartojimas, visiškai neužkertant kelio vėlesniam žaizdos supūliavimui, neleidžia vystytis klostridijų mionekrozei (kaitinamai dujomis), kuriai vystytis šioje situacijoje yra palankios sąlygos. Svarbu kuo anksčiau, jei įmanoma, dar prieš visiškai išlaisvinant auką iš griuvėsių, pradėti infuzinę terapiją, siekiant normalizuoti kraujo tūrį, padidinti tūrį ir šarminti šlapimą. Kaip pirmąją infuzinę terpę reikia naudoti kristaloidus, reopoligliuciną, 4 % natrio bikarbonato tirpalą ir manitolį. Skysčio vartojimo greitis infuzijos metu yra ne mažesnis kaip 500 ml/val.
Medicinos straipsniai
Beveik 5% visų piktybinių navikų yra sarkomos. Jie yra labai agresyvūs, greitai plinta hematogeniškai ir po gydymo linkę atsinaujinti. Kai kurios sarkomos vystosi metų metus be jokių požymių...
Virusai ne tik sklando ore, bet ir gali nutūpti ant turėklų, sėdynių ir kitų paviršių, išlikdami aktyvūs. Todėl keliaujant ar viešose vietose patartina ne tik išskirti bendravimą su kitais žmonėmis, bet ir vengti...
Grįžti geras regėjimas o visiems laikams atsisveikinti su akiniais ir kontaktiniais lęšiais – daugelio žmonių svajonė. Dabar tai galima greitai ir saugiai paversti realybe. Visiškai nekontaktinė Femto-LASIK technika atveria naujas lazerinės regos korekcijos galimybes.
Kosmetika, skirta mūsų odai ir plaukams prižiūrėti, iš tikrųjų gali būti ne tokia saugi, kaip manome
Kas yra skyriaus sindromas? Priežastis, diagnozę ir gydymo būdus aptarsime 6 metų patirtį turinčios traumatologės daktarės Nikolenko V.A. straipsnyje.
Ligos apibrėžimas. Ligos priežastys
Ilgalaikio suspaudimo sindromas(avarijos sindromas, CDS) yra gyvybei pavojinga būklė, atsirandanti dėl ilgalaikio bet kurios kūno dalies suspaudimo ir vėlesnio jos atpalaidavimo, sukelianti trauminį šoką ir dažnai baigusi mirtį.
Dvi sąlygos prisideda prie šio sindromo atsiradimo:
Šie veiksniai lemia tai, kad atleidus suspaustą kūno dalį, sužalojimas viršija žalą ir vietinę trauminę reakciją.
Suspaudimo zonoje susidaro toksiški produktai (laisvas mioglobinas, kreatininas, kalis, fosforas), kurių „neišplauna“ skystis, susikaupęs dėl mechaninės kliūties jo srovės cirkuliacijai. Šiuo atžvilgiu, pašalinus suspaudimo priežastį, įvyksta sisteminė organizmo reakcija – sunaikintų audinių produktai patenka į kraują. Taip organizmas apsinuodija – toksemija.
Ypatinga avarijos sindromo forma yra padėties suspaudimo sindromas (PCS). Šioje situacijoje nėra išorinio trauminio faktoriaus, tačiau audinių suspaudimas atsiranda iš nenatūralios ir užsitęsusios kūno padėties. Dažniausiai SPS būdingas sunkios intoksikacijos žmogui: sąmonės slopinimas ir skausmo jautrumas kartu su ilgalaike nejudančia padėtimi sukelia kritinę išemiją (kraujo tiekimo sumažėjimą atskiroje kūno vietoje). Tai visiškai nereiškia, kad norint pasiekti pozicinį suspaudimą, žmogus turi valandų valandas „ilsinti“ ranką ar koją. Audinių nekrozę gali sukelti maksimalus sąnario lenkimas pakankamai ilgą laiką, dėl kurio suspaudžiamas kraujagyslių pluoštas ir sutrinka audinių aprūpinimas krauju. Aprašytą pozicinį sindromą lydi kartu vykstantys homeostazės (kūno savireguliacijos) poslinkiai, būdingi intoksikacijos biochemijai.
Pozicinis suspaudimas skiriasi nuo tikrojo SDS toksemijos padidėjimo greičiu ir retu negrįžtamo organų pažeidimo dažniu.
Ypatingas ir mažiausiai destruktyvus yra neurologinis simptomas. Tai pasitaiko gana retai ir yra atskiras avarijos sindromo komponentas. Šis simptomas pasireiškia tam tikro nervo pažeidimu ar sutrikimu (neuropatija). Šiuo atveju nėra pagrindinės lėtinės neurologinės ligos ar sužalojimo. Ši sąlyga yra grįžtama.
Skyriaus sindromo simptomai
Avarijos sindromo simptomai yra platūs ir įvairūs. Jį sudaro vietinės (vietinės) ir bendros apraiškos, iš kurių bet kuri savaime yra rimta žala.
Pirminės paciento apžiūros metu vietiniai simptomai gali būti interpretuojami neteisingai dėl to, kad pažeidimas nėra akivaizdus: pažeisti audiniai ankstyvosios stadijos atrodo sveikesni, nei yra iš tikrųjų. Nekrotinės (mirštančios) zonos aiškiai atsiranda tik po kelių dienų, o jų ribojimas gali tęstis ir ateityje.
Skalė vietiniai pažeidimai išryškėja jau komplikacijų stadijoje. Šis faktas reikalauja ypatingos taktikos iš chirurgo – antrinės aukos peržiūros (apžiūros).
Vietiniai simptomai pirmiausia pasireiškia kasdieniame gyvenime patiriamais sužalojimais, tačiau jų masiškumas yra reikšmingesnis. SDS būdingi kombinuoti ir kombinuoti sužalojimai bei politraumos. Tai atviri ir uždari lūžiai, didelės žaizdos, odos atsiskyrimas su audiniais, suspaudimai, trauminės galūnių amputacijos, sukimo sužalojimai (kaulo sukimasis aplink savo ašį).

Kai atsiranda avarijos sindromas dideli plotai sunaikinimas (sunaikinimas), organų destrukciniai ir negrįžtami sužalojimai. Be skeleto traumos ir minkštųjų audinių pažeidimo, SDS dažnai lydi neurotrauma (pažeidimas nervų sistema), krūtinės ląstos (krūtinės traumos) ir pilvo (vidaus pilvo) pažeidimai. Nukentėjusiojo būklę gali pabloginti besitęsiantis kraujavimas įvykio vietoje ir anksčiau kilusios infekcinės komplikacijos.
Vietinė žala sukelia bendrą procesą, pavyzdžiui, šoką. Jo atsiradimas DFS atsiranda dėl daugybinių sužalojimų, užsitęsusių skausmo impulsų ir nepakankamo kraujo tiekimo į suspaustą kūno segmentą.
Šokas avarijos sindromo metu yra daugiakomponentis: ilgalaikio suspaudimo mechanizmas sukelia tokių stresų atsiradimą organizme kaip hipovoleminis (cirkuliuojančio kraujo tūrio sumažėjimas), infekcinis-toksinis ir trauminis. Ypač pavojingi SDS atveju yra toksiški šoko komponentai, kuriems būdingas staigumas: dideliais kiekiais, atpalaidavus suspaustą kūno dalį, jie iš karto patenka į kraują. Sunkaus vietinio pažeidimo ir toksinio savų audinių poveikio derinys lemia ligos eigą ir gali baigtis mirtimi.
Ilgalaikio skyriaus sindromo patogenezė
Žmogaus kūnas turi kompensacinės galimybės- organizmo reakcija į žalą, kai paveiktos kūno vietos funkcijas atlieka kitas organas. Fone ilgas buvimas sąlygomis esantis asmuo hipovolemija(cirkuliuojančio kraujo tūrio sumažėjimas), stiprus skausmas, priverstinė padėtis ir lydimi vidaus organų sužalojimai, tokie kūno gebėjimai yra ribose arba visiškai išsausėja.
Raudonųjų kraujo kūnelių kiekio kraujyje pažeidimas ir plazmos patekimas į intersticinę erdvę sukelia išemiją, lėtina kraujotaką ir padidina kapiliarų pralaidumą. Plazmos prakaitavimas į audinį ir intersticinę erdvę taip pat lemia mioglobino (baltymo, kuris sukuria deguonies atsargas raumenyse) kaupimąsi. Kraujospūdžio sumažėjimas palaiko hipoperfuziją (nepakankamą aprūpinimą krauju), plazmos netekimą ir padidėjusią audinių edemą.

Per visą suspaudimo laiką į kraują patekę audinių irimo produktai veikia inkstus. Išleidus auką, smarkiai padidėja toksinių medžiagų išsiskyrimas ir masiškai „išplaunamas“ audinių detritas (sunaikintos ląstelės) į kraują. Išsilaisvinus iš suspaudimo bloko, kraujotaka atsinaujina, neišvengiamai užpildydama cirkuliuojantį kraujo tūrį susidariusiais autotoksinais. Tai veda prie išvaizdos ūminis inkstų nepakankamumas, todėl iš karto atsiranda autoimuninių reakcijų: temperatūros krizės, generalizuoti humoralinio reguliavimo (medžiagų apykaitos procesų) sutrikimai.

Inkstų nepakankamumas išsivysto dėl inkstų kanalėlių blokavimo mioglobinu nuo sunaikintų raumenų ir nutrūkus gyvybinėms funkcijoms. reikalingas procesas reabsorbcija (vandens reabsorbcija). Tai labai apsunkina joniniai sutrikimai. Papildomai į kraują patekę audinių skilimo produktai nekontroliuojamai veikia kraujagyslių spindžio skersmenį. Dėl to kraujagyslės susiaurėja, įskaitant inkstų filtravimo glomerulus, o tai sukelia trombozę ir visišką filtravimo nutraukimą.
Dėl ūminio inkstų nepakankamumo atsiradusią dekompensaciją apsunkina didėjantis jonų disbalansas (hiperkalemija). Tai sukelia didelius organizmo savireguliacijos pažeidimus ir vidinės aplinkos „rūgštėjimą“ - acidozę.
Abipusio paūmėjimo reiškinys (hipovolemija + skausmo impulsai + toksemija) dabar atsiskleidžia iki galo. Simptomai tampa maksimaliai ryškūs, kaskadiniai ir didėjantys, o tikimybė, kad juos pašalins kūno jėgos, tampa neįmanoma.
Apibūdintus sutrikimus lydi hemodinamikos žlugimas (kraujo judėjimas per kraujagysles) dėl kraujo netekimo ir refleksinės hipotenzijos (sumažėjęs kraujospūdis). Tai veda prie laipsniško sunkumo didėjimo ir užburto rato susidarymo. Nutraukti patologinius procesus, esant ilgalaikiam suspaudimo sindromui, galima tik su medicinine intervencija – laiku, koordinuotai ir kompetentingai.
Ilgalaikio skyriaus sindromo klasifikacija ir raidos etapai
Avarijos sindromo klasifikacija grindžiama klinikinio pasireiškimo sunkumu, kuris priklauso nuo suspaudimo ploto ir trukmės.
VTS formos:
Dėl žinių apie avarijos sindromo patogenezę ir žinių apie kiekvienos SDS formos prognozes, ši klasifikacija yra visuotinai priimta ir jau išlieka nepakitusi. ilgam laikui. Ir nors jis yra gana supaprastintas ir neatsižvelgiama į lokalinės žalos detales, šis sisteminimas įrodo savo svarbą paskirstant pacientų srautus nelaimės sąlygomis, tuo didinant medicininės priežiūros efektyvumą.
- pagal vyraujantį klinikinį šoko komponentą;
- pagal toksinemijos vaizdą;
- pagal vietinės žalos, vidaus organų sužalojimų santykį ir toksinio-šokogeninio komponento sunkumą.
Tačiau šios svarstyklės mažai naudingos norint greitai įvertinti pacientų būklę, nes sulėtina pagalbos teikimą atliekant laboratorinius ir instrumentinius tyrimus.
Prieš diagnozuojant ir analizuojant klinikinį vaizdą, svarbu įvertinti, kuriai stadijai priklauso konkretus DDS:
- Ankstyvasis laikotarpis- trunka mažiau nei tris dienas nuo paciento išėmimo iš po gniuždomųjų objektų. Šiam etapui būdingas šokui būdingų komplikacijų vystymasis, kartu su ūminiu inkstų nepakankamumu.
- Tarpinis laikotarpis- trunka 3-12 dienų. Klinikinis ūminio inkstų nepakankamumo vaizdas išsivysto visiškai ir pasiekia galutinę stadiją. Bendrą klinikinį vaizdą išreiškia akivaizdžios demarkacinės zonos ir žalos dydis.
- Vėlyvas laikotarpis- trunka nuo 12 dienų iki 1-2 mėnesių. Tai reparacijos (atsigavimo) laikotarpis: gyvybinių funkcijų pažeidimų nepasitaikė, organizmas mobilizuoja kompensacines galimybes. Laikotarpio trukmė iki dviejų mėnesių yra savavališka – trukmė priklauso nuo to, kokios konstrukcijos yra pažeistos ir kaip rimtai jos pažeistos, taip pat nuo to, kaip adekvatus gydymas.
Skyriaus sindromo komplikacijos
Avarijos sindromo sunkumas ir jo baigties tikimybė priklauso nuo kylančių komplikacijų. Pagrindinės DFS komplikacijos yra šios:
Komplikacijų chronologija vaidina pagrindinį vaidmenį ilgalaikio skyriaus sindromo atveju, paaiškindama daugelį klinikinių modelių.
Dėl žalos sunkumo susidaro palankios sąlygos „intensyvaus atskyrimo“ problemoms vystytis:
- distreso sindromas (kvėpavimo nepakankamumas);
- riebalų, oro ir tromboembolija (blokavimas);
- diseminuoto intravaskulinio krešėjimo sindromas;
- hospitalinė pneumonija.

Šios komplikacijos ne visada atsiranda vartojant SDS, tačiau dėl jų pasireiškimo dažnai miršta didelė dalis aukų.
Be to, su DDS atsiranda vietinių žaizdų komplikacijų:
- žaizdos infekcija pridedant anaerobinės floros;
- anatominės struktūros destrukcija (destrukcija): sunkios ir prastai nusausintos ekstensyviai skalpuotos žaizdos, daugybinės „kišenės“, atsiskyrimai, išeminiai židiniai.

Ilgalaikio skyriaus sindromo žaizdų lokali būklė visada kelia susirūpinimą ir turi nepalankią prognozę, net ir esant visiškam ir savalaikiam chirurginiam gydymui. Žaizdos, atviri lūžiai, vidaus organų pažeidimai gyja labai sunkiai dėl lydinčio šoko. Aiškiai išreikštas abipusės naštos fenomenas.
Ilgalaikio skyriaus sindromo diagnozė
SDS diagnozė yra sudėtinga, tai yra, ją galima nustatyti pridedant ir derinant sužalojimo komponentus, atsižvelgiant į jo mechanizmą. Avarijos sindromo diagnozė yra prevencinė – įspėjamojo pobūdžio. Gydytojas, atsižvelgdamas į traumos aplinkybes ir sąlygas, SDS nustato kaip numatomą diagnozę.
Nepaisant klinikinių apraiškų sunkumo ir įvairovės, DFS gali būti iššūkis daugeliui patyrusių specialistų. Taip yra dėl reto sindromo pasireiškimo taikos metu.
Diagnozė tampa labai sunki, jei traumos istorija nežinoma. Šiuo atveju vienintelis teisingas taktinis chirurgo sprendimas yra atsargus požiūris. Tai pasireiškia prielaida SDS nesant kontakto su pacientu, turint neaiškios trukmės politraumą, sunkiais segmentiniais sužalojimais su suspaudimo pobūdžiu. Infekuotos žaizdos, galūnių suspaudimo požymiai ir neatitikimas tarp vietinių sužalojimo apraiškų ir bendros paciento būklės taip pat gali rodyti avarijos sindromo tikimybę.
Diagnozei detalizuoti naudojamos visuotinai priimtos tyrimų schemos: nusiskundimų, anamnezės, sužalojimo mechanizmo patikslinimas, orientuojantis į suspaudimo trukmę ir veiklą prieš atleidimą nuo suspaudimo.
Renkant gyvenimo istoriją, atkreipiamas dėmesys į buvusias inkstų ligas: glomerulonefritą, pielonefritą, lėtinį inkstų nepakankamumą, taip pat nefrektomiją (inksto ar jo dalies pašalinimą).
Vertinant objektyvią būklę, nurodomas kruopštus paciento tyrimas, siekiant įvertinti žalos sunkumą. Aiški sąmonė, nusiskundimų nereikšmingumas, aktyvi paciento padėtis neturėtų klaidinti gydytojo, nes gali būti, kad tyrimas atliekamas „lengvuoju“ periodu, kai organizmas yra subkompensuotas ir simptomai nepasireiškia.
Vertinami objektyvūs parametrai: arterinis ir centrinis veninis spaudimas, širdies susitraukimų dažnis, kvėpavimo dažnis, prisotinimas, diurezė (šlapimo tūris). Atliekamas laboratorinis patikrinimas.
Orientaciniai parametrai biocheminiai tyrimai, „inkstų“ žymenys: kreatinino koncentracija, karbamidas kraujyje, kreatinino klirensas. Ankstyvieji informaciniai rodikliai bus kraujo joniniai poslinkiai.
Visų pirma atliekama žaizdų ir pažeidimų, atsiradusių dėl audinių suspaudimo, apžiūra. Tai terapinė ir diagnostinė procedūra, leidžianti išsiaiškinti audinių destrukcijos gylį ir mastą.
Siekiant išvengti specializuotų traumų, dalyvauja siauri specialistai: urologai, neurochirurgai, pilvo chirurgai, ginekologai.
Diagnozei taip pat naudojama rentgenografija, kompiuterinė tomografija ir magnetinio rezonanso tomografija (neprivaloma). Pacientai yra nuolat stebimi, net jei priėmimo metu jų būklė buvo stabili.
Skyriaus sindromo gydymas
Pagrindiniai susidūrimo sindromo gydymo punktai yra susiję su aukos paleidimu ir evakuacija. Gydytojo veiksmų teisingumas įvykio vietoje daugiausia lemia stacionarinio gydymo sėkmę.
Preliminari ir efektyviausia pagalba priklauso nuo SDS stadijos. Ir nors bendroji terapija avarijos sindromas yra sudėtingas, prioritetinis gydymo metodas taip pat priklauso nuo būklės stadijos.
Nukentėjusiajam nedelsiant skiriami analgetikai, įskaitant narkotines medžiagas, antihistamininius vaistus, raminamuosius ir kraujagyslių vaistai proksimaliau, tai yra arčiau galūnės suspaudimo zonos, taip pat uždedamas žnyplė. Nenuimant turniketo, pažeistas segmentas sutvarstomas elastiniu tvarsčiu, imobilizuojamas ir atšaldomas. Atlikus šią pradinę medicininę priežiūrą, turniketą galima nuimti.

Tada žaizdos išvalomos ir užtepami aseptiniai tvarsčiai. Nustatoma nuolatinė venų prieiga (periferinė) ir infuzuojami tirpalai. Vykstant analgezijai (skausmo simptomų palengvinimui), pacientas vežamas į ligoninę kontroliuojant hemodinamikos parametrus (kraujo judėjimą per indus). Gydymas efektyvus intensyviosios terapijos skyriuje. Nurodoma centrinės venos punkcija ir kateterizacija, infuzinės-transfuzinės terapijos tęsimas (reikalingų biocheminių skysčių įvedimas) perpilant šviežiai šaldytą plazmą, kristaloidinius ir didelės molekulinės masės tirpalus. Atliekama plazmaferezė, hemodializė (kraujo valymas už organizmo ribų), deguonies terapija, hiperbarinė oksigenacija (gydymas aukšto slėgio deguonimi).

Remiantis indikacijomis, tai atliekama simptominis gydymas. Nuolat stebima diurezė, širdies susitraukimų dažnis, pulsas ir centrinis veninis spaudimas. Kontroliuokite joninę kraujo sudėtį.
Bendrųjų priemonių veiksmingumas tiesiogiai priklauso nuo vietinio chirurginio gydymo. Universalių žaizdų gydymo ir aukos valdymo schemų nėra. Atliekama aktyvi skyriaus sindromo (raumenų patinimas ir suspaudimas fascijos apvalkaluose) prevencija, įskaitant ankstyvą poodinės fasciotomijos įgyvendinimą.

Pirminio chirurginio gydymo metu įvertinti audinių gyvybingumą gali būti sunku: sveikų ir pažeistų sričių atskyrimo trūkumas, ribinės ir mozaikinės perfuzijos sutrikimai (kraujo išsiskyrimas per kūno audinius) neleidžia chirurgams imtis radikalių veiksmų.
Kilus abejonių, nurodoma galūnės amputacija su daugumos fascijų apvalkalų išpjaustymu, papildoma prieiga adekvačiai apžiūrai, drenažas, uždelsto siūlų uždėjimas ar žaizdos supakavimas.
Pradiniu DFS laikotarpiu vietinės žalos klinikinis vaizdas yra prastas. Todėl po 24-28 valandų reikia atlikti antrinį žaizdos tyrimą arba galūnės reviziją.Tokia taktika leidžia dezinfekuoti (išvalyti) atsirandančius nekrozės židinius antrinės kapiliarų trombozės fone, įvertinti gyvybingumą. audinių ir viso segmento, ir pakoreguoti operacijos planą.
Prognozė. Prevencija
DFS prognozė priklauso nuo suspaudimo trukmės ir suspausto audinio ploto. Mirčių skaičius ir neįgalumo procentas prognozuojamai mažėja priklausomai nuo medicininės priežiūros kokybės, chirurgų komandos patirties, ligoninės įrangos ir intensyviosios terapijos skyriaus galimybių.
Avarinio sindromo patogenezės ir stadijų išmanymas leidžia gydytojui pagal situaciją parinkti prioritetinį gydymo metodą. Daugeliu atvejų, išskyrus sunkias sindromo formas, tai lemia funkciniu požiūriu palankias pasekmes.
Pacientų negalia dažniausiai siejama su galūnių netekimu ir lėtinio inkstų nepakankamumo atsiradimu. Tokių pacientų gyvenimo kokybei įtakos gali turėti efektyvi planinė medicininė pagalba: programinė dializė, galūnių protezavimas, reabilitacijos programa.
Avarijos sindromo prevencija yra nekontroliuojama, kaip ir viskas, kas veda į aukas po griuvėsiais (griuvimai, sprogimai, avarijos, žmogaus sukeltos ir transporto nelaimės). Nedidelė dalis SDS aukų yra pacientai, sergantys darbo sužalojimas. Norint išvengti tokio susidūrimo sindromo atsiradimo pobūdžio, įmonėje būtina laikytis saugos priemonių, užtikrinti saugias sąlygas darbo ir prognozuojamos gamybos rizikos.
Ypatingas dėmesys turėtų būti skiriamas prevencijapadėties suspaudimo sindromas. Kai kurie pacientai, sergantys šiuo sindromu, yra pacientai, sergantys lėtine sinkope, neurologiniais sindromais, sergantys cukriniu diabetu, kuriems yra dekompensacija ir sąmonės netekimas. Laiku esantis šalia žmogus gali juos išgelbėti ne tik nuo padėties suspaudimo, bet ir nuo pavojingų pagrindinės ligos komplikacijų. Priklausomi žmonės, kuriems taip pat gresia SPS, gali išvengti rimtų susiaurėjimo pasekmių ribotai ir atsakingai vartodami alkoholį, taip pat susilaikydami nuo narkotikų.
Bibliografija
- 1. Bordakovas V.N., Aleksejevas S.A., Chumanevičius O.A., Patsa D.I., Bordakovas P.V. Ilgalaikis skyriaus sindromas. // Karo medicinos žurnalas, Minskas: 2013. - Nr. 1. - P. 26-32.
- 2. Buryanov O.A., Strafun S.S., Shlapak I.P. Degios galų žaizdos. Trauminis šokas. - Kijevas, 2015. - 31 p.
- 3. Bykovas I.Yu., Efimenko N.A., Gumanenko E.K. Karinės lauko chirurgijos nacionalinė vadovybė. Maskva 2009. - 815 p.
- 4. Gumanenko E.K. Vietinių karų ir karinių konfliktų karinė lauko chirurgija. Vadovas gydytojams / red. E.K. Gumanenko, I.M. Samokhvalova. - M., GEOTAR-Media, 2011. - 672 p.
- 5. Zarutsky Ya.L., Shudrak O.O. Karinės lauko chirurgijos instrukcijos. - Kijevas, 2014. - 395 p.
- 6. Komarovas B.D., Shimanko I.I. Pozicinis audinių suspaudimas. - M., Medicina, 1984. - 176 p.
- 7. Kornilovas N.V., Gryaznukhin E.G. Traumatologinė ir ortopedinė priežiūra: vadovas gydytojams. - Sankt Peterburgas: Hipokratas, 1994. - 145-157 p.
- 8. Kostyuchenko A.L. Ekstrakorporiniai metodai gydant ūminį inkstų nepakankamumą. Eferentinė terapija, 1995. - T. 1, Nr. 1. - P. 24-30.
- 9. Krichevsky A.L., Vodyanovas A.M. Suspaudimo sužalojimas galūnes. - Maskva: Rus. Panorama, 1995. - 384 p.
- 10. Kuzinas M.I. Ilgalaikio gniuždymo sindromo klinika, patogenezė ir gydymas. - Maskva, 1959. - 136 p.
- 11. Lebedeva R.N., Belorusovas O.S., Tretjakova E.S., Rodionovas V.V., Svirščevskis E.S., Gudkovas E.G. Patirtis gydant pacientus, sergančius ilgalaikiu skyriaus sindromu. // Anesteziologija ir reanimacija. - 1995. - Nr.4. - P. 9-12.
- 12. Malyshevas V.D. Intensyvi terapija. Reanimacija. Pirmoji pagalba: mokymo vadovas. - M.: Medicina. - 2000. - 464 p.
- 13. Musalatov Kh.A., Silin L.L., Brovkin S.V. Medicininė pagalba nelaimių atveju: vadovėlis. - M.: Medicina, 1994. - 100 p.
- 14. Musselius S.G., Putincevas M.D., Enilejevas R.X., Orlovas A.V., Roy'us A.B. Sudėtinga detoksikacija dėl avarijos sindromo. // Anesteziologija ir reanimacija. - 1995, Nr. 4. - P. 13.
- 15. Nechaev E.A., Revskoy A.K., Savitsky G.G. Ilgalaikio skyriaus sindromas: vadovas gydytojams. M., Medicina, 1993. - 208 p.
- 16. Nigulyanu V.I., Elsky V.N., Krivoruchko B.I., Zorkin A.A. Ilgalaikio gniuždymo sindromas. / Rep. red. Ph.D. medus. Mokslai L. T. Lysyi. - Kišiniovas: Shtiintsa, 1984. - 224 p.
- 17. Petrovas S.V. Bendroji chirurgija: vadovėlis. 3 leidimas, pataisytas ir papildomas. - M., GEOTAR-Media, 2007. - P. 760-776.
- 18. Shimanko I.I., Musselius S.G. Ūminis kepenų ir inkstų nepakankamumas. - M.: Medicina, 1993. - 288 p.
- 19. Genthon A. Wilcox S.R. Crush sindromas: atvejo ataskaita ir literatūros apžvalga. // J. Emerg. Med. - 2014. - T. 46. - Nr. 2. - P. 313 - 319.
- 20. Karger AG. Crush sindromas (ir Marmuro žemės drebėjimo pamokos). S. – 2005 m.
- 21. Malinoski D.J. , Slateris M.S. , Mullinsas R.J. Traiškyti sužalojimas ir rabdomiolizė. // Krit. Priežiūra. - 2004. - T. 20. - P. 171–189.
- 22. Atverti MS. Rabdomiolizė. // Acta. Clin. Belg. Suppl. - 2007. - T. 2. - P. 350-370.
Ilgalaikio skyriaus sindromas (LCS) yra uždaros traumos rūšis. Šis sindromas pagrįstas ilgalaikiu audinių suspaudimu, dėl kurio nutrūksta kraujotaka ir atsiranda išemija. Dažniausiai SDS atsiranda dėl aukų, patenkančių po griuvėsiais (stichinės nelaimės, žemės drebėjimai, technologinės nelaimės, avarijos požeminių ir statybos darbų metu).
Patogenezė: Yra 2 periodai: suspaudimas ir dekompresija.
Patologinio proceso etapai.
IN suspaudimo laikotarpis Neurorefleksinis mechanizmas turi didžiausią patogenetinę reikšmę. Skausmo veiksnys (mechaninis sužalojimas, didėjanti išemija) kartu su emociniu stresu (siurprizų veiksnys, beviltiškumo jausmas, to, kas vyksta nerealumas) sukelia plačiai paplitusį centrinių neuronų sužadinimą ir dėl neurohumoralinių veiksnių sukelia kraujotakos centralizaciją, sutrikimus. mikrocirkuliacija visų organų ir audinių lygiu, makrofagų ir imuninės sistemos slopinimas.
Taigi susidaro į šoką panaši būsena (kartais vadinama suspaudimo šoku), kuri yra pagrindas kito laikotarpio patogenetiniams mechanizmams įtraukti. Šiuo metu audiniuose, kurie buvo suspausti, dėl jų mechaninio suspaudimo, taip pat kraujagyslių (tiek pagrindinių, tiek šalutinių) okliuzijos, nervų kamienų traumos, išemija didėja. Praėjus 4-6 valandoms nuo suspaudimo pradžios, raumenų suskystinimo nekrozė atsiranda tiek suspaudimo vietoje, tiek distaliai. Išeminėje zonoje sutrinka redokso procesai: vyrauja anaerobinė glikolizė ir lipidų peroksidacija. Toksiški miolizės produktai (mioglobinas, kreatininas, kalio ir kalcio jonai, lizosomų fermentai ir kt.) kaupiasi audiniuose. Paprastai mioglobino kraujyje ir šlapime nėra. Mioglobino buvimas kraujyje prisideda prie inkstų nepakankamumo vystymosi.
Pradėti dekompresijos laikotarpis susijęs su kraujotakos atkūrimo momentu suspaustame segmente. Tokiu atveju suspaudimo metu audiniuose susikaupusių toksiškų produktų „salvė“ išsiskiria, o tai lemia ryškų endotoksemija.
Endogeninė intoksikacija bus ryškesnė, kuo didesnė išeminių audinių masė, taip pat kuo ilgesnis laikas ir tuo didesnis išemijos laipsnis.
Ūminės endotoksemijos formos išsivysto staiga ir pasireiškia kraujagyslinės kilmės sisteminės hemodinamikos neveiksmingumu, kurio pagrindas yra paralyžinė vazodilatacija, veikiant vazoaktyviems iškrypusio metabolizmo produktams. Kraujagyslės sienelės tonusas mažėja, padidėja jos pralaidumas, dėl to skystoji kraujo dalis patenka į minkštuosius audinius ir dėl to atsiranda kraujo tūrio trūkumas, hipotenzija, edema (ypač išeminių audinių). . Kuo ryškesnis kraujo ir limfos apytakos sutrikimas išeminiuose audiniuose, tuo didesnis jų patinimas.
Centrinės hemodinamikos ir regioninės kraujotakos sutrikimai lemia daugelio organų patologijų susidarymą.
Širdies ir kraujagyslių nepakankamumas yra susijęs su daugelio veiksnių, tarp kurių pagrindiniai yra hiperkatecholemija ir hiperkalemija, poveikiu miokardui. Pagal DIC sindromo tipą sutrinka kraujo krešėjimas.
Didelio kiekio nepakankamai oksiduotų medžiagų apykaitos produktų (pieno, acetoacto ir kitų rūgščių) patekimas į kraują sukelia acidozės vystymąsi.
Dėl sutrikusios mikrocirkuliacijos kepenyse ir hepatocitų žūties sumažėja jų barjerinės ir detoksikacinės funkcijos, o tai mažina organizmo atsparumą toksemijai.
Inkstuose kraujagyslių sąstingis ir trombozė vystosi tiek žievėje, tiek smegenyse.
Mioglobinas rūgštinėje aplinkoje virsta netirpiu druskos rūgšties hematinu, kuris kartu su ištuštėjusiu epiteliu užkemša inkstų kanalėlius ir sukelia inkstų nepakankamumo padidėjimą iki anurijos.
Etapai:
Suspaudimo laikotarpiu - tik sužadinimo stadija yra ryškesnė ir ilgesnė, tai paaiškinama įtaka
psichoemocinis stresas.
Dekompresijos laikotarpiu išskiriami keli etapai.
I stadija (ankstyva) endogeninės intoksikacijos
trunka 1-2 dienas. Kol galūnė nebus išlaisvinta nuo suspaudimo, aukos būklė gali būti gana patenkinama, bet tada ji pradeda blogėti. Padidėja skausmo impulsai, o tai sukelia šoko reakcijas ir kraujospūdžio sumažėjimą.
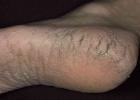
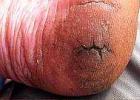
Esu susirūpinęs dėl sužalotos galūnės skausmo ir riboto judumo. Galūnė yra blyški arba mėlyna, labiausiai trauminio veiksnio paveiktose vietose matomi įlenkimai ir kraujavimai. Artimiausiomis valandomis po paleidimo galūnė padidėja ir įgauna medienos tankį. Skausmas didėja. Patinimas plinta už pažeistų vietų, išsilygina įdubimai, atsiranda pūslių su seroziniu arba seroziniu-hemoraginiu turiniu.
Distalinėje srityje susilpnėja kraujagyslių pulsavimas, galūnė tampa šalta liesti; aktyvūs judesiai yra sunkūs arba neįmanomi, pasyvūs judesiai sukelia stiprų skausmą. Sutrinka paviršinis ir gilus jautrumas.
Iš pradžių susijaudinęs ir euforiškas, auka tampa vangus ir abejingas kitiems. Tačiau sąmonė išsaugoma. Padidėja bendras silpnumas, atsiranda galvos svaigimas ir pykinimas. Mažėja kūno temperatūra, krenta kraujospūdis, sustiprėja tachikardija, silpsta pulso užpildymas.
Diurezė sumažėja per pirmąsias 12 valandų po suspaudimo. Šlapimas, surinktas per pirmąsias 10-12 valandų po sužalojimo, yra lakai raudonos spalvos, jo reakcija smarkiai rūgšti, santykinis tankis didelis, baltymų kiekis siekia 9-12%.
II stadijos (tarpinis) ūminis inkstų nepakankamumas
trunka nuo 3-4 dienų iki 3 savaičių. Endogeninės intoksikacijos fone išsivysto daugelio organų patologija. Hemodinamikos parametrai nestabilūs, didėja trombohemoraginis sindromas, linkęs į hiperkoaguliaciją ir išsivysto diseminuotas intravaskulinis koaguliacijos sindromas.
Ūminis inkstų nepakankamumas ir toliau didėja, atsiranda oligoanurija (mažiau nei 50 ml per valandą), šlapimas tampa tamsiai rudas (mioglobinurijos požymis). Oligoanurijos trukmė yra kintama ir svyruoja nuo 3 dienų iki 3 savaičių. Be to, kuo ilgesnė oligoanurija, tuo sunkesnės klinikinės ūminio inkstų nepakankamumo apraiškos.
Sutrinka širdies ritmas ir laidumas, atsiranda skleros ir odos gelta. 5-7 dieną po suspaudimo prisijungia oligoanurija plaučių nepakankamumas intersticinės plaučių edemos fone. Nervinės veiklos sutrikimams būdinga apatija, hiperrefleksija, traukulių priepuoliai. Ūminės opos gali atsirasti skrandyje ir žarnyne, o žarnyno parezė pastebima, kai atsiranda pilvaplėvės požymių.
Galūnės patinimas ir toliau didėja, odoje atsiranda kraujosruvų. Didžiausio suspaudimo vietose oda tampa nekrozuota ir nusilpsta. Nuo atsiradusių žaizdų negyvi raumenys išsipūtė, atrodo kaip virta mėsa. Susijusios pūlingos ir kartais anaerobinės infekcijos.
III azoteminio intoksikacijos stadija
(3-5 savaites nuo sužalojimo momento) būdingas inkstų ir kepenų nepakankamumas su rūgščių ir šarmų būklės pažeidimu, oligurijos išlikimas ir odos gelta. Išsivysto ureminis sindromas su sunkia hiperazotemija.
IV sveikimo stadija
prasideda trumpalaike poliurija. Homeostazė palaipsniui atkuriama. Tačiau organų ir sistemų funkcinio nepakankamumo požymiai gali išlikti keletą metų. Aukai reikalingas ilgalaikis gydymas, vėliau reabilitacija dėl osteomielito, kontraktūrų ir neurito.
Paskaita gydytojams „Ilgalaikio suspaudimo sindromas (trauminio suspaudimo sindromas).“
1. Prieš atlaisvindami galūnę nuo suspaudimo, uždėkite žnyplę virš suspaudimo vietos.
2. Atleidę suspaudimą, nenuėmę žnyplės, sutvarstykite galūnę NUO PIRŠTŲ PAGRINDO IKI DIRKTŲ ir tik po to atsargiai nuimkite turniketą.
3. Į raumenis suleidžiamas anestetikas.
4. Suteikite nukentėjusiajam šilumą (apvyniokite jį antklode, duokite šilto gėrimo).
5. Jei yra žaizdų, uždedamas aseptinis tvarstis, jei yra kaulų sužalojimų, galūnė imobilizuojama (imobilizuojama) įtvarais.
6. Skubiai evakuoti nukentėjusįjį į gydymo įstaiga(ant neštuvų).
7. Jei hospitalizacija vėluojama, galūnėms suteikiama paaukštinta padėtis, padėjus ją ant pagalvės. Anksčiau uždėtas tvarstis netvarstomas, o galūnė padengta ledu. Duokite daug skysčių (geriau mineralinis vanduo), kontroliuojant išskiriamo šlapimo kiekį.
Pirmieji klinikiniai žemės drebėjimo aukų ilgalaikio suspaudimo sindromo aprašymai datuojami XX amžiaus pradžioje. Antrojo pasaulinio karo metais E. Bywatersas išsamiai apibūdino konkrečią po Londono bombardavimo griuvėsių išgydytų sužeistųjų patologiją, pavadinęs ją „avarijos sindromu“ (iš angliško žodžio „crush“ – sutraiškyti, sutraiškyti). Mūsų šalyje garsiausi ilgalaikio skyriaus sindromo tyrinėtojai buvo A.Ya. Pytel (sužeistųjų stebėjimai per Stalingrado bombardavimą), M.I. Kuzinas (žemės drebėjimas Ašchabade 1948), E. A. N echaev, G. G. Savitsky (žemės drebėjimas Armėnijoje 1988).
9.1. TERMINOLOGIJA, PATOGENEZĖ
IR SINDROMO KLASIFIKACIJA
ILGĖJAMAS SUDĖJIMAS
Konkrečių patologinių sutrikimų kompleksas, kuris išsivysto išlaisvinus sužeistuosius iš griuvėsių, kai jie ilgą laiką (1 valandą ar ilgiau) buvo sutraiškyti sunkiomis nuolaužomis, vadinamas užsitęsusio suspaudimo sindromu. Ilgalaikio gniuždymo sindromo, kuris apibūdinamas skirtingais pavadinimais (ilgalaikis suspaudimo sindromas, avarijos sindromas, trauminė toksikozė, trauminė rabdomiolizė ir kt.), atsiradimas yra susijęs su kraujotakos atsinaujinimu, esant pažeistai ir ilgalaikei išemijai. audinių. Didelio masto karo metu ilgalaikio skyriaus sindromo dažnis gali siekti 5-20%.
Sužeistiems pacientams, sergantiems ilgalaikiu skyriaus sindromu, daugiausiai stebimi galūnių pažeidimai (daugiau nei 90 proc. atvejų), nes Galvos ir liemens suspaudimas dėl vidaus organų pažeidimo dažnai būna mirtinas.
Traumos chirurgijoje, be ilgalaikio suspaudimo sindromo, dar išskiriamas pozicinio suspaudimo sindromas, atsirandantis dėl kūno dalių (galūnės, mentės srities, sėdmenų ir kt.) išemijos nuo ilgalaikio suspaudimo nukentėjusiojo svoriu gulint viename. padėtis (koma, apsvaigimas nuo alkoholio). Recirkuliacijos sindromas išsivysto atstačius pažeistą arteriją ilgalaikėje išeminėje galūnėje arba pašalinus ilgalaikį turniketą.
Minėtų panašių patologinių būklių patogenezės pagrindas yra endogeninė intoksikacija audinių išemijos ir reperfuzijos produktais. Suspaustuose audiniuose kartu su tiesioginės trauminės nekrozės vietomis susidaro išeminės zonos, kuriose kaupiasi rūgštiniai anaerobinės apykaitos produktai. Atleidus sužeistąjį nuo suspaudimo, kraujo ir limfos cirkuliacija atsinaujina išeminiuose audiniuose, kuriems būdingas padidėjęs kapiliarų pralaidumas. Tai vadinama audinių reperfuzija. Tokiu atveju toksinės medžiagos (mioglobinas, sutrikusios lipidų peroksidacijos produktai, kalis, fosforas, polipeptidai, audinių fermentai – histaminas, bradikininas ir kt.) patenka į bendrą kraujotaką.
Susidarius ARF, atsiranda toksinis vidinių organų, pirmiausia plaučių, pažeidimas.
Hiperkalemija gali sukelti ūminį širdies veiklos sutrikimą.
Iš išeminių audinių taip pat išplaunami nepakankamai oksiduoti anaerobinės apykaitos produktai (pieno rūgštis ir kt.), kurie sukelia ryškią metabolinę acidozę.
Pavojingiausias dalykas yra didelio mioglobino baltymo kiekio išskyrimas į kraują iš išeminių dryžuotų raumenų. Mioglobinas laisvai filtruojamas inkstų glomeruluose, tačiau užkemša inkstų kanalėlius, sudarydamas netirpus hematino hidrochloridą metabolinės acidozės sąlygomis (jei šlapimo pH yra didesnis nei 6, sumažėja inkstų nepakankamumo dėl ilgalaikio skyriaus sindromo tikimybė). . Be to, mioglobinas turi tiesioginį toksinį poveikį inkstų kanalėlių epiteliui, kuris kartu sukelia mioglobinurinę nefrozę ir ūminį inkstų nepakankamumą (ARF).
Sparčiai besivystanti po išeminė pažeistų ir ilgai suspaustų audinių edema sukelia ūminę hipovolemiją su hemokoncentracija (BCV sumažėja 20-40% ir daugiau). Tai lydi klinikinis šoko vaizdas ir galiausiai taip pat prisideda prie inkstų funkcijos pablogėjimo.
Ilgalaikio kompresinio sindromo klasifikacija, atsižvelgiant į audinių suspaudimo mastą ir trukmę, numato tris sindromo sunkumo laipsnius (9.1 lentelė).
Lengvas ilgalaikis suspaudimo sindromas išsivysto esant santykinai mažam suspaudimo mastu ir trukmei (pavyzdžiui, suspaudus dilbį 2-3 valandas). Endogeninė intoksikacija gali būti nereikšminga,
9.1 lentelė. Ilgalaikio skyriaus sindromo klasifikacija pagal sunkumą
oligurija sustoja po kelių dienų. Lengvo ilgalaikio skyriaus sindromo prognozė su tinkamas gydymas palankus.
Vidutinis ilgalaikis skyriaus sindromas išsivysto didesniuose galūnės suspaudimo plotuose iki 6 val.Ją lydi endotoksikozė ir inkstų funkcijos sutrikimas savaitę ar ilgiau po traumos. Vidutinio sunkumo ilgalaikio skyriaus sindromo prognozę lemia pirmosios pagalbos laikas ir kokybė, taip pat vėlesnis gydymas, anksti taikant ekstrakorporinę detoksikaciją.
Sunkus skyriaus sindromas išsivysto, kai viena ar dvi galūnės suspaudžiamos ilgiau nei 6 val.. Esant sunkiam ilgalaikiam kompresijos sindromui, greitai padidėja endogeninė intoksikacija, išsivysto ūminis inkstų nepakankamumas, MOF ir kitos gyvybei pavojingos komplikacijos. Nesant laiku intensyvaus gydymo naudojant hemodializę, prognozė yra nepalanki.
Reikėtų pažymėti, kad Nėra visiško atitikimo tarp gyvybiškai svarbių organų funkcijų sutrikimų sunkumo ir audinių suspaudimo masto bei trukmės. SU lengvas užsitęsusio skyriaus sindromas su nesavalaike arba netinkama medicinine priežiūra gali sukelti anuriją ar kitas mirtinas komplikacijas. Kita vertus, labai ilgai suspaudus galūnes (daugiau nei 2-3 dienas), ilgalaikis suspaudimo sindromas gali ir neišsivystyti, nes neatkuriama kraujotaka nekroziniuose audiniuose.

9.2.1. Ankstyvasis skyriaus sindromo laikotarpis
Ankstyvųjų menstruacijų klinika (1-3 dienos) labai skiriasi tarp skirtingų sužeistųjų. Esant vidutinio sunkumo ir sunkiam ilgalaikiam suspaudimo sindromui, atleidus nuo suspaudimo, gali išsivystyti trauminio šoko vaizdas: bendras silpnumas, blyškumas, arterinė hipotenzija ir tachikardija.
Dėl hiperkalemijos registruojami širdies aritmijos (kartais iki širdies sustojimo). Per kitas 1-2 dienas klinikinis vaizdas pasireiškia kaip kvėpavimo ir kraujotakos sistemos nestabilumas. Su sunkiu ilgalaikiu suspaudimo sindromu simptomai atsiranda pirmosiomis dienomis ūminis inkstų nepakankamumas ir plaučių patinimas x(kuo anksčiau atsiranda anurijos požymių, tuo jie pavojingesni prognostiškai).
Kitais atvejais bendra būklė iš pradžių yra patenkinama. Jei nėra sunkių galvos smegenų sužalojimų, visų sužeistų pacientų, sergančių ilgalaikiu skyriaus sindromu, sąmonė paprastai išsaugoma.
Sužeistieji, išvaduoti iš griuvėsių, skundžiasi stiprus skausmas pažeistoje galūnėje, kuri greitai tinsta. Galūnės oda įsitempia, blyški arba melsva, šalta liesti, atsiranda pūslių. Periferinių arterijų pulsavimas gali būti nenustatytas dėl edemos, sumažėja jautrumas ir aktyvūs judesiai arba jų visai nėra. Daugiau nei pusei sužeistųjų, sergančių ilgalaikiu kompresiniu sindromu, yra ir suspaustų galūnių kaulų lūžių, kurių klinikiniai požymiai gali apsunkinti ankstyvą ilgalaikio kompresinio sindromo diagnozę.
Dėl stiprios edemos audinių spaudimas galūnių raumenyse, uždarytuose tankiuose osteofasciniuose apvalkaluose, gali viršyti perfuzijos slėgį kapiliaruose (40 mm Hg), toliau gilėjant išemijai. Ši patologinė būklė, kuri gali pasireikšti ne tik su užsitęsusiu skyriaus sindromu, žymima terminu skyriaus sindromas (iš anglų kalbos „compartment“ - apvalkalas, makštis) arba „padidėjusio intracase slėgio“ sindromas.
Daugumos sužeistųjų, sergančių vidutinio sunkumo ir lengvu ilgalaikiu suspaudimo sindromu, greita medicininė pagalba bendra būklė laikinai stabilizuojasi („ryškaus intervalo“ ilgalaikio suspaudimo sindromas).
Laboratoriniai tyrimai kraujyje nustatomi hemokoncentracijos požymiai (padidėjęs hemoglobino kiekis, hematokritas, sumažėjęs BCC ir CV), ryškūs elektrolitų sutrikimai (padidėjęs kalio ir fosforo kiekis), padidėjęs kreatinino, šlapalo, bilirubino, gliukozės kiekis. Pastebima hiperfermentemija, hipoproteinemija, hipokalcemija ir metabolinė acidozė. Pirmosiose šlapimo porcijose pakitimų gali ir nebūti, bet vėliau dėl mioglobino išsiskyrimo šlapimas paruduoja, pasižymi dideliu santykiniu tankiu su ryškiu pH poslinkiu į rūgštinę pusę. Taip pat aptinkama šlapime didelis skaičius baltymai, eritrocitai, leukocitai, cilindrai.
9.2.2. Tarpinis ilgalaikio skyriaus sindromo laikotarpis
Tarpiniu laikotarpiu - ilgalaikis suspaudimo sindromas (4-20 dienų) išryškėja endotoksemijos ir ūminio inkstų nepakankamumo simptomai. Po trumpalaikio stabilizavimo sužeistųjų būklė pablogėja, atsiranda toksinės encefalopatijos požymių (gilus stuporas, stuporas).
Esant sunkiam skyriaus sindromui gyvybiškai svarbių organų disfunkcija sparčiai didėja. Apie ūminio inkstų nepakankamumo išsivystymą signalizuoja oligoanurija (valandinės diurezės greičio sumažėjimas iki mažiau nei 50 ml/val.). Anurija gali trukti iki 2-3 savaičių, palankiais atvejais pereinant prie ūminio inkstų nepakankamumo poliurinės fazės. Dėl per didelės hidratacijos galimas plaučių kraujotakos perkrovimas iki plaučių edemos. Išsivysto smegenų edema, toksinis miokarditas, diseminuoto intravaskulinio krešėjimo sindromas, žarnyno parezė, nuolatinė toksinė anemija ir imunosupresija.
Vidutinio ar lengvo sunkumo lėtinis skyriaus sindromas daugiausia būdingi oligoanurijos, endotoksemijos ir vietinių apraiškų požymiai.
Pažeistų galūnių patinimas išlieka arba dar labiau padidėja. Suspaustų galūnių raumenyse, taip pat pozicinio suspaudimo vietose susidaro progresuojančios antrinės nekrozės židiniai, palaikantys endogeninę intoksikaciją. Išeminiuose audiniuose dažnai išsivysto infekcinės (ypač anaerobinės) komplikacijos, kurios linkusios generalizuotis.
Laboratoriniai tyrimai išsivysčius oligoanurijai, pastebimas reikšmingas kreatinino ir karbamido padidėjimas. Pastebima hiperkalemija, nekompensuota metabolinė acidozė ir sunki anemija. Atliekant mikroskopiją, šlapimo nuosėdos atskleidžia cilindrinius darinius, susidedančius iš nulupto kanalėlių epitelio, mioglobino ir hematino kristalų.
9.2.3. Vėlyvas ilgalaikio skyriaus sindromo laikotarpis Vėlyvuoju (sveikimo) periodu, ilgalaikis suspaudimo sindromas – po 4 savaičių ir iki
iki 2-3 mėnesių po suspaudimo - palankiais atvejais pamažu gerėja bendra sužeistųjų būklė. Lėtai atkuriamos pažeistų vidaus organų (inkstų, kepenų, plaučių, širdies ir kt.) funkcijos. Tačiau toksiniai ir distrofiniai jų sutrikimai, taip pat stiprus imunosupresija gali išlikti ilgai. Pagrindinė grėsmė sužeistų pacientų, sergančių ilgalaikiu skyriaus sindromu, gyvybei šiuo laikotarpiu yra generalizuota IO.
Vietiniai pokyčiai išreiškiami ilgalaikėmis negyjančiomis pūlingomis ir pūlingomis-nekrozinėmis galūnių žaizdomis. Ilgalaikio kompresinio sindromo galūnių traumų gydymo funkciniai rezultatai dažnai būna nepatenkinami: išsivysto raumenų atrofija ir jungiamojo audinio degeneracija, sąnarių kontraktūros, išeminis neuritas.
Ilgalaikio skyriaus sindromo diagnozavimo pavyzdžiai:
1. C sunkus ilgalaikis abiejų apatinių galūnių suspaudimo sindromas. Terminalo būsena.
2. C vidutinio sunkumo ilgalaikis kairiosios viršutinės galūnės suspaudimo sindromas.
3. C sunkus ilgalaikis dešinės apatinės galūnės suspaudimo sindromas. Dešinės kojos ir pėdos gangrena. Trauminis šokas III laipsnis.
9.3. PAGALBA MEDICININĖS EVAKUACIJOS ETAPUOSE
Pirmoji ir pirmoji pagalba. Pirmosios pagalbos sužeistiesiems, turintiems užsitęsusio skyriaus sindromą, turinys gali labai skirtis priklausomai nuo jos teikimo sąlygų, taip pat nuo dalyvaujančios medicinos tarnybos jėgų ir priemonių.
Mūšio lauke sužeistieji, ištraukti iš griuvėsių, išvežami į saugią vietą. Ordinistai arba patys kariškiai, teikdami savitarpio pagalbą, aseptiškai tvarsto žaizdas (nelaimėlius), susidariusias suspaudus galūnes. Esant išoriniam kraujavimui, jis stabdomas (slėginis tvarstis, turniketas). Iš švirkšto vamzdelio suleidžiamas anestetikas (1 ml 2% pro-medolio tirpalo), o transporto imobilizacija atliekama improvizuotomis priemonėmis. Jei sąmonė išsaugoma ir nėra pilvo sužalojimų, sužeistiesiems suteikiama daug skysčių.
Pirmoji pagalba sužeistiesiems, kuriems įtariamas ilgalaikis skyriaus sindromas, būtinai apima kristaloidinių tirpalų (0,9% natrio chlorido tirpalo, 5% gliukozės tirpalo ir kt.) Įvedimą į veną, kuris, jei įmanoma, tęsiamas tolesnės evakuacijos metu. Felčerė ištaiso pirmosios pagalbos metu padarytas klaidas, tvarsto šlapius tvarsčius, gerina transporto imobilizaciją. Esant stipriam patinimui, nuo sužalotos galūnės nuimami batai, nukerpamos uniformos. Duokite daug skysčių.
Organizuojant pagalbą sužeistiesiems už tiesioginės priešo įtakos zonos ribų(griuvėsių šalinimas po sprogdinimų, žemės drebėjimų ar teroristinių išpuolių), medicininė pagalba tiesiogiai sužalojimo vietoje teikiama medikų ir slaugos komandų. Priklausomai nuo mokymo ir įrangos, tokios komandos atlieka skubią pirmąją medicininę ir net kvalifikuotą gaivinimo pagalbą.
Iš griuvėsių išlaisvintiems sužeistiesiems nedelsiant įvedamas į veną kristaloidinių tirpalų, siekiant pašalinti kraujo plazmos praradimą (dar geriau infuzijos terapiją pradėti prieš išsivaduojant iš griuvėsių). Jei įtariamas užsitęsusio skyriaus sindromas, į veną suleidžiama 200 ml 4% natrio bikarbonato ("akloji acidozės korekcija"), siekiant pašalinti acidozę ir šlapimo šarminimą, kuris neleidžia susidaryti druskos rūgšties hematinui ir užsikimšti inkstų kanalėliams. Taip pat į veną įšvirkščiama 10 ml 10% kalcio chlorido tirpalo, siekiant neutralizuoti toksinį kalio jonų poveikį širdies raumeniui. Siekiant stabilizuoti ląstelių membranas, skiriamos didelės gliukokortikoidų dozės. Kartu su simptominiu gydymu skiriami skausmą malšinantys ir raminamieji vaistai.
Prieš išlaisvindami sužeistąjį iš griuvėsių (arba iškart po ištraukimo), gelbėtojai užtepa žnyplę virš galūnės suspaudimo srities, kad išvengtų kolapso ar širdies sustojimo dėl hiperkalemijos. Iš karto po to sužeistasis pašalinamas, kad gydytojas įvertintų suspaustos galūnės srities gyvybingumą.
Turniketas paliekamas ant galūnės (arba uždedamas, jei anksčiau nebuvo uždėtas). sekančių atvejų:
galūnių sunaikinimas(daugiau nei pusės galūnės apimties minkštųjų audinių pažeidimas, kaulų lūžis, didžiųjų kraujagyslių pažeidimas); galūnių gangrena(nutolusi nuo demarkacinės linijos, galūnė blyški arba mėlynai išmarginta, šalta, su raukšlėta oda arba suragėjusiu epidermiu; jutimo ir pasyvaus judesio distaliniuose sąnariuose visiškai nėra). Likusiems sužeistiesiems lipnia juosta ant galūnių žaizdų tvirtinami aseptiniai lipdukai (apvalūs tvarsčiai gali suspausti galūnę ir sutrikdyti kraujotaką), atliekama transporto imobilizacija.
Jei įmanoma, visiems sužeistiesiems, turintiems ilgalaikio skyriaus sindromą, pirmenybė teikiama evakuacijai (geriausia sraigtasparniu) tiesiai į specializuotos medicinos pagalbos teikimo etapą.
Pirmoji medicininė pagalba. Patekę į ligoninę, sužeisti pacientai, turintys užsitęsusio skyriaus sindromo požymių, pirmiausia siunčiami į persirengimo kambarį.
Į veną suleidžiama 1000-1500 ml kristaloidinių tirpalų, 200 ml 4% natrio bikarbonato tirpalo, 10 ml 10% kalcio chlorido tirpalo. Kateterizuojama šlapimo pūslė, įvertinama šlapimo spalva, kiekis, stebima diurezė.
Tiriama ilgai suspausta galūnė. Jei galima sunaikinimas arba gangrena- uždedamas turniketas. Jei tokiais atvejais žnyplė buvo uždėta anksčiau, ji nenuimama.
Likusiems sužeistiesiems su ilgalaikiu kompresijos sindromu dėl infuzinės terapijos skyrimo širdies ir kraujagyslių bei antihistamininiai vaistai Nuimamas turniketas, atliekama novokaino blokada (laidininkas arba skerspjūvis virš suspaudimo zonos), transporto imobilizacija.
Teikiamas sužalotos galūnės vėsinimas (ledo paketai, kriopaketai). Jei sužeistojo būklė leidžia, duodamas šarminis druskos gėrimas (pagamintas po šaukštelį sodos ir valgomosios druskos 1 litrui vandens). Skubi evakuacija, pageidautina sraigtasparniu, pageidautina nedelsiant į specializuotos medicinos pagalbos etapą, kur yra sąlygos naudoti šiuolaikinius ekstrakorporinės detoksikacijos metodus.
Kvalifikuota medicinos pagalba. Ginkluotame konflikte
su nustatyta aviacijos medicinos sužeistųjų evakuacija iš medicinos įmonių tiesiai į 1-ojo ešelono MVG, vežant sužeistuosius su ilgalaikio skyriaus sindromu į medicinos ligoninę (omedo SpN) - atlieka tik pasirengimas evakuacijai teikiant pirmąją medicinos pagalbą. CCP teikiama tik dėl sveikatos priežasčių.
Didelio masto karo sąlygomis arba kai sutrinka sužeistųjų evakuacija Medicinos ligoninė (omedo) teikia klinikinę ir klinikinę priežiūrą. Jau selektyvaus skirstymo metu sužeistieji, turintys ilgalaikį skyrių sindromą, pirmiausia siunčiami į sužeistųjų reanimacijos skyrių, siekiant įvertinti jų būklę ir nustatyti gyvybei pavojingas pasekmes.
Su masyviu sanitariniai nuostoliai nemažai sužeistų pacientų, kuriems yra sunkus pailginto skyriaus sindromas, nestabili hemodinamika ir sunki endotoksikozė (koma, plaučių edema, oligoanurija), gali būti priskirti prie agonizuojančių.
Reanimacijos palatoje Plazmos praradimui kompensuoti į veną leidžiami kristaloidai (kalio neleisti!) ir mažos molekulinės masės koloidiniai tirpalai, skatinant šlapinimąsi Lasix ir palaikant ne mažesnę kaip 300 ml/val diurezę. Kiekvienam 500 ml kraujo pakaitalų, siekiant pašalinti acidozę, suleidžiama 100 ml 4% natrio bikarbonato tirpalo, kad šlapimo pH būtų ne mažesnis kaip 6,5. Išsivysčius oligurijai, infuzinės terapijos tūris ribojamas atsižvelgiant į išskiriamo šlapimo kiekį. Skiriamas 10% kalcio chlorido tirpalas, gliukokortikoidai, skausmą malšinantys ir raminamieji vaistai.
Esant užsitęsusio skyriaus sindromui, nefrotoksinių antibiotikų skirti negalima: aminoglikozidų (streptomicino, kanamicino) ir tetraciklinų. Netoksiški antibiotikai (penicilinai, cefalosporinai, chloramfenikolis) skiriami pusinėmis dozėmis ir tik išsivysčiusioms žaizdų infekcijoms gydyti (bet ne profilaktiniais tikslais).
Stabilizavus hemodinamikos parametrus, tiriami sužaloti pacientai, turintys užsitęsusio skyriaus sindromą sunkiai sužeistųjų rūbinėje(9.3 lentelė).
Dėl skyriaus sindromo požymių(intensyvus galūnės patinimas, kai nėra periferinių arterijų pulsavimo, šalta oda, sumažėjęs arba visai nejautrumas ir aktyvūs judesiai). plačiai atvira fasciotomija . Ilgalaikio skyriaus sindromo fasciotomijos indikacijos neturėtų būti išplėstos, nes pjūviai yra vartai į žaizdos infekciją. Nesant skyriaus sindromo požymių, atliekamas dinaminis galūnės būklės stebėjimas.
Fasciotomija atliekama iš 2-3 išilginių odos pjūvių (virš kiekvieno osteofascialinio apvalkalo), kurių ilgis ne mažesnis kaip 10-15 cm, ilgomis žirklėmis išpjaustant tankias fascines plokšteles per visą galūnės segmentą. Žaizdos po fasciotomijos nesiuvamos, nes esant didelei audinių edemai, tai gali sutrikdyti kraujotaką, jos uždengiamos servetėlėmis su vandenyje tirpiu tepalu. Imobilizacija atliekama gipso įtvarais.
„Lampos“ pjūviai į kaulą išilgai galūnės šoninio paviršiaus arba „poodinė“ fasciotomija iš mažų pjūvių nenaudojami ilgalaikiam skyriaus sindromui.
Jei žaizdos apžiūros metu nustatoma atskirų galūnės raumenų ar raumenų grupių nekrozė, atliekama jų ekscizija - nekrektomija .
Negyvybingos galūnės su sausos ar šlapios gangrenos požymiais, taip pat išeminė nekrozė (raumenų kontraktūra, visiškas jautrumo nebuvimas), po diagnostinės odos disekacijos (raumenys tamsūs arba, atvirkščiai, pakitusi spalva, gelsvi, nesusitraukia ir nekraujuoja). pjaunant) yra amputuojama.

Amputacija dėl ilgalaikio skyriaus sindromo atliekama virš suspaudimo ribos lygio, sveikuose audiniuose. Uždedant turniketą, amputuojama virš žnyplės. Šoniniai pjūviai ant formuojamo galūnės kelmo naudojami viršutinių audinių gyvybingumui stebėti. Reikalinga plati poodinė galūnės kelmo fasciotomija. Pirminiai siūlai ant kelmo odos nededami dėl anaerobinės infekcijos grėsmės ir didelės naujų nekrozės židinių susidarymo tikimybės.
Jei kyla abejonių dėl galūnės negyvybingumo, santykinė skubios amputacijos indikacija gali būti endotoksikozės ir oligoanurijos padidėjimas.
Skubi evakuacija nurodoma sužeistiesiems, kuriems yra bet kokio sunkumo užsitęsęs skyriaus sindromas, dėl realios ūminio inkstų nepakankamumo grėsmės ir specifinių detoksikacijos metodų poreikio. Pageidautina tokius sužeistus žmones evakuoti iki SCP teikimo oru, privalomai tęsiant intensyvią priežiūrą skrydžio metu.
Specializuota medicininė priežiūra sužeistas su ilgalaikiu skyriaus sindromu nesant viršįtampių ribotuvo pasirodo bendrojoje chirurginėje ligoninėje.
Dėl lengvo ilgalaikio skyriaus sindromo Esant nedidelei endotoksikozei, infuzinė terapija atliekama stimuliuojant diurezę ir, jei įmanoma, oksibaroterapiją.
Vidutinio ilgalaikio skyriaus sindromo vystymasis su reikšmingais endotoksemijos požymiais, bet išsaugota inkstų funkcija, yra indikacija anksti taikyti ekstrakorporinius detoksikacijos metodus (plazmaferezę, hemosorbciją ir kt.). Intensyvi ilgalaikio skyriaus sindromo terapija apima nuolatinės anemijos koregavimą (raudonųjų kraujo kūnelių suspensijos perpylimas), baltymų praradimo papildymą (užšaldyta plazma, 10% albumino tirpalas), kovą su metaboline acidoze (4% natrio bikarbonato tirpalas) ir kraujotakos sutrikimus. hemostatinė sistema (heparinas).
Esant neveiksmingam ūminio inkstų nepakankamumo gydymui sužeistiems pacientams, kuriems vidutinio sunkumo ar sunkus skyriaus sindromas : anurija (nesėkmingas diurezės stimuliavimas 12 valandų), hiperkalemija (daugiau nei 6 mmol/l) arba EKG hiperkalemijos požymių atsiradimas, didėjanti ureminė intoksikacija (karbamidas daugiau nei 33 mmol/l, kreatininas daugiau nei 0,5-0,7 mmol/ l ), dekompensuota metabolinė acidozė su BE<-15,0, некорригируемая гипергидратация организма с угрозой отека легких - Reikalinga skubi hemodializė . Specializuota medicininė priežiūra sužeistas ūminiu inkstų nepakankamumu patenka į TGZ ekstrakorporinės detoksikacijos skyrius, kuriuose yra atitinkami specialistai, įranga ir vartojimo reikmenys.
Ilgalaikio skyriaus sindromo chirurginė taktika atliekami pagal aukščiau nurodytus principus (9.3 lentelė). Anot A.L. Krichevsky, specializuoto VG sąlygomis, esant galimybei anksti taikyti ekstrakorporinę detoksikaciją ir oksibaroterapiją, įvedus perftoraną, galūnių fasciotomijos indikacijos gali būti žymiai susiaurintos. Vėlesnis pažeistų galūnių vietinis gydymas susideda iš pakartotinių žaizdų peržiūrų, pažeidimų nekrektomijos.
antrinė nekrozė, arozinio kraujavimo stabdymas, reimputacija. Progresuojantis infekcinis procesas esant didelėms pūlingoms-nekrozinėms žaizdoms, esant sunkiam sepsiui, gali prireikti galūnių amputacija dėl antrinių indikacijų. Ultragarsas ir kompiuterinė tomografija padeda nustatyti paslėptus nekrozės židinius (su poziciniu suspaudimu), kurie yra endotoksemijos šaltiniai.
Mirtingumas nuo sunkaus ilgalaikio skyriaus sindromo ir išsivysčiusio ūminio inkstų nepakankamumo siekia 80-90%. Esant vidutinio sunkumo ir lengvoms ilgalaikio skyriaus sindromo formoms, gyvenimo prognozė yra gana palanki.
Peržiūrėkite ir pirkite Medvedevo knygas apie ultragarsą:
yra į šoką panaši būsena, kuri atsiranda ilgai suspaudus liemenį, galūnes ar jų segmentus sunkiais daiktais. Pasireiškia skausmu, pablogėjimu, pažeistų kūno dalių patinimu, ūminiu inkstų nepakankamumu. Be medicininės priežiūros pacientai miršta nuo ūminio inkstų nepakankamumo, didėjančios intoksikacijos, plaučių ar širdies ir kraujagyslių nepakankamumo. Gydymas apima detoksikaciją ir pakaitinę plazmos infuzinę terapiją, ekstrakorporinę hemokorekciją, antibiotikų terapiją, nekrozės vietų iškirpimą ar sutraiškytos galūnės amputaciją.
TLK-10
T79.5 Trauminė anurija

Bendra informacija
Ilgalaikio gniuždymo sindromas (CDS), kiti pavadinimai – trauminė toksikozė, smūgio sindromas, Bywaterso sindromas, miorenalinis sindromas – patologinė šoką primenanti būklė, atsirandanti ilgai suspaudus liemenį, galūnes ar jų segmentus sunkiais daiktais. Avarijos sindromas išsivysto iš karto po paciento išleidimo ir kraujo bei limfos tekėjimo atstatymo paveiktose kūno vietose. Kartu su bendrosios būklės pablogėjimu, toksemijos išsivystymu ir ūminiu inkstų nepakankamumu, taip pat esant dideliam pažeidimo plotui, tai dažnai baigiasi paciento mirtimi. Traumatologijoje ir ortopedijoje išskiriamas dažnas susidūrimo sindromo tipas – vadinamasis pozicinio suspaudimo sindromas (PCS), kuris išsivysto dėl ilgo (daugiau nei 8 val.) kūno dalių suspaudimo žmogui stovint ant kieto paviršiaus. paviršius.
SDR priežastys
Paprastai ilgalaikis gniuždymo sindromas pasireiškia nuošliaužų, žemės drebėjimų, kasyklų griūčių, statybos darbų, kelių avarijų, medienos ruošos, sprogimų ir pastatų sunaikinimo dėl bombardavimo aukoms.
Pozicinio suspaudimo sindromas dažniausiai nustatomas pacientams, kurie traumos metu buvo apsinuodiję migdomaisiais vaistais, narkotikais ar alkoholiu. Dažniau pažeidžiamos po kūnu pakištos viršutinės galūnės. Dėl vystymosi priežasčių, simptomų ir gydymo metodų pozicinio gniuždymo sindromas praktiškai nesiskiria nuo ilgalaikio suspaudimo sindromo, tačiau dažniausiai jis vyksta palankiau dėl mažesnio pažeidimo ploto.
Patogenezė
Ilgalaikio gniuždymo sindromo atsiradimą lemia trijų veiksnių derinys:
- skausmo sindromas;
- didžiulis plazmos praradimas, kurį sukelia skystos kraujo dalies išsiskyrimas per kraujagyslių sieneles į pažeistus audinius;
- trauminė toksemija (kūno apsinuodijimas audinių irimo produktais).
Ilgalaikis skausmingas stimuliavimas avarijos sindromo metu sukelia trauminio šoko vystymąsi. Plazmos praradimas sukelia kraujo sutirštėjimą ir mažų kraujagyslių trombozę. Trauminė toksemija sergant avarijos sindromu išsivysto dėl sužalotų raumenų audinių irimo produktų įsisavinimo į kraują. Iš karto po galūnės išlaisvinimo iš pažeisto audinio į kraujagyslių dugną patenka nemažas kiekis kalio jonų, kurie gali sukelti aritmiją, o sunkiais atvejais – plaučių ir širdies veiklos nutrūkimą.
Vėliau sutraiškytas raumeninis audinys paciento, sergančio crush sindromu, netenka iki 66% kalio, 75% mioglobino, 75% fosforo ir 70% kreatinino. Skilimo produktai patenka į kraują, sukeldami acidozę ir hemodinamikos sutrikimus (įskaitant staigų inkstų glomerulų kraujagyslių susiaurėjimą). Mioglobinas pažeidžia ir užkemša inkstų kanalėlius. Visa tai lemia ūminio inkstų nepakankamumo išsivystymą, kuris kelia grėsmę paciento, sergančio avarijos sindromu, gyvybei.
klasifikacija
Pagal sunkumą:
- Lengva avarijos sindromo forma. Atsiranda, kai galūnės segmentai sutraiškomi 4 valandas ar mažiau.
- Vidutinė avarijos sindromo forma. Išsivysto suspaudus vieną galūnę per 4-6 valandas. Laiku pradėjus gydymą, prognozė yra palanki.
- Sunki avarijos sindromo forma. Atsiranda, kai viena galūnė suspaudžiama 6-8 valandas. Kartu su hemodinamikos sutrikimais ir ūminiu inkstų nepakankamumu. Laiku pradėjus gydymą, prognozė yra gana palanki.
- Itin sunki avarijos sindromo forma. Vystosi suspaudus dvi ar daugiau galūnių 6 ar daugiau valandų. Lydimas stipraus šoko. Prognozė nepalanki.
Pagal klinikinius simptomus:
- ankstyvas laikotarpis (nuo išleidimo momento iki 3 dienų);
- toksinis laikotarpis (prasideda 4-5 dienomis);
- vėlyvųjų komplikacijų laikotarpis (išsivysto praėjus 20-30 dienų po traumos).
SDR simptomai
Iš karto po suspaudimo pašalinimo pagerėja bendra nukentėjusiojo būklė. Pacientas, sergantis ilgalaikiu gniuždymo sindromu, jaučia skausmą ir ribotą judesį sutraiškytoje galūnėje. Per pirmąsias valandas po išleidimo pažeistos vietos patinimas palaipsniui didėja, tampa tankus ir sumedėjęs. Ant galūnių odos susidaro pūslės su seroziniu-hemoraginiu turiniu. Tiriant pažeistą kūno dalį, atskleidžiamas arterijų pulsacijos susilpnėjimas, jautrumo ir vietinės temperatūros sumažėjimas.
Bendrieji simptomai didėja. Avarijos sindromu sergančiojo būklė prastėja. Po trumpo susijaudinimo pacientas tampa mieguistas ir slopinamas. Sumažėja kraujospūdis ir kūno temperatūra, atsiranda aritmija, tachikardija, stiprus odos blyškumas. Avarijos sindromu sergančio paciento oda yra padengta lipniu šaltu prakaitu. Galimas sąmonės netekimas, nevalingas tuštinimasis ir šlapinimasis. Kartais išsivysto plaučių edema. Sumažėja išskiriamo šlapimo kiekis. Nesant tinkamos medicininės priežiūros, per 1 ar 2 dienas gresia mirtis.
Ant sutraiškytos galūnės susidaro nekrozės židiniai. Kai negyvas audinys yra nuplaunamas, raumenys atsiskleidžia ir atrodo kaip virta mėsa. Vystosi žaizdų ir erozuotų paviršių supūliavimas. Ūminis inkstų nepakankamumas atsiranda ir palaipsniui didėja. 5-6 dienomis pacientams, sergantiems užsitęsusio suspaudimo sindromu, išsivysto ureminis sindromas. Padidėjęs kalio kiekis kraujyje sukelia aritmiją ir bradikardiją.
5-7 dienomis atsiranda plaučių nepakankamumo požymių. Didėjantis apsinuodijimas, kurį sukelia audinių irimo produktų ir bakterijų toksinų patekimas į kraują iš sutraiškytos galūnės, sukelia toksinį hepatitą. Galimas endotoksinis šokas. Dauginio organų nepakankamumo simptomai pacientams, sergantiems avarijos sindromu, palaipsniui mažėja per 2–3 savaites.
Ūminis inkstų nepakankamumas avarijos sindromo metu išnyksta praėjus maždaug mėnesiui po traumos. Paciento būklė pagerėja, jo kūno temperatūra normalizuojasi. Sumažėja galūnės skausmas ir patinimas. Nekrotinius raumenis pakeičia jungiamasis audinys, dėl kurio atsiranda raumenų atrofija ir išsivysto kontraktūros. Esant nepalankiai įvykių raidai, galimos vietinės (pūliavimo) ir bendros (sepsis) komplikacijos.
Diagnostika
Siekiant kompensuoti metabolinę acidozę, pacientui, sergančiam avarijos sindromu, lašinamas 4% natrio bikarbonato tirpalas. Plataus spektro antibiotikai skiriami į raumenis. Atliekama simptominė terapija (diuretikai, analgetikai, antihistamininiai ir antiaritminiai vaistai). Esant ilgalaikiam gniuždymo sindromui, kuo anksčiau atliekama ekstrakorporinė hemokorekcija (hemodializė, plazma ir hemosorbcija).
Jei išsaugomas raumeninio audinio gyvybingumas ir yra ryški subfascialinė edema su sutrikusia vietine kraujotaka, traumatologas atlieka fasciotomiją su nekrozinių raumenų ryšulių peržiūra ir ekscizija. Jei nėra pūliavimo, žaizda susiuvama 3-4 dieną, sumažėjus patinimui ir pagerėjus bendrai ligonio, sergančio avarijos sindromu, būklei.
Esant negrįžtamajai išemijai, virš žnyplės uždėjimo vietos atliekama galūnės amputacija. Kitais atvejais nurodomas nekrozinių sričių iškirpimas išsaugant gyvybingus raumenų ryšulius. Raumenų gyvybingumas nustatomas operacijos metu. Gyvybingumo kriterijai yra normalios spalvos išsaugojimas, gebėjimas kraujuoti ir susitraukti. Po audinių ekscizijos žaizda gausiai nuplaunama antiseptikais. Jokių siūlių nereikia. Žaizda gyja antriniu ketinimu.
Ilgalaikiu laikotarpiu pacientams, sergantiems ilgalaikiu gniuždymo sindromu, patariama lankyti reabilitacinio gydymo (masažo, mankštos terapijos) kursus, kuriais siekiama atkurti raumenų jėgą ir pašalinti kontraktūras.
Panašūs straipsniai