Səhifə 13/28
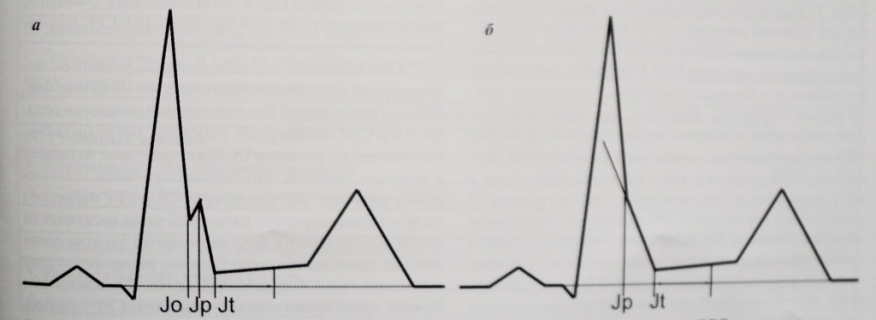
1969-cu ildə K. Chatterjee et al. endokardial stimullaşdırılması olan xəstələrdə FFA-nın yekun hissəsindəki dəyişiklikləri təsvir etmişdir. Bu dəyişikliklər ST seqmentinin depressiyası və T dalğasının çevrilməsi ilə xarakterizə olunur və Şaterier sindromu kimi tanınır (Şəkil 76, a, b). Sağ mədəciyin (həm endo-, həm də miokardın) stimullaşdırılması ilə FFA-nın ST seqmentində dəyişikliklər xüsusilə II, III, aVF, V2-Ub aparıcılarında özünü göstərir [Grigorov S. S. et al., 1982; Nevins M., 1974; Piwowarska W. et al., 1980; Lorincz J. et al., 1985] (bax. Şəkil 76, a). Sol mədəciyin ön divarının miokard stimullaşdırılması ilə digər aparıcılarda repolarizasiya dəyişiklikləri müşahidə olunur: I, aVL, V5-V6. Sol mədəciyin aşağı divarının miokard stimullaşdırılması zamanı Chaterrier sindromu yalnız I və aVL-də qeydə alınır, II, III və aVF-də dəyişikliklər qarşılıqlı xarakter daşıyır. Elektrodlar sol mədəciyin apikal hissəsində yerləşdikdə, II, III, aVF, V2-W aparıcılarında FFA-nın son hissəsindəki dəyişikliklər qeydə alınır, I və aVL-də dəyişikliklər qarşılıqlı xarakter daşıyır.
Bu məlumatlar Chaterier sindromunun təzahürünün qeyri-müəyyən olduğunu və stimullaşdırmanın tətbiqi yerindən və nöqtəsindən asılı olduğunu göstərir. Hal-hazırda stimullaşdırıcı sistemin implantasiyası üçün təkcə endokardial deyil, həm də miokard (daha az olsa da) üsulları istifadə edildiyi üçün EKQ-ni təhlil edərkən stimullaşdırmanın aparıldığı yer nəzərə alınmalıdır.
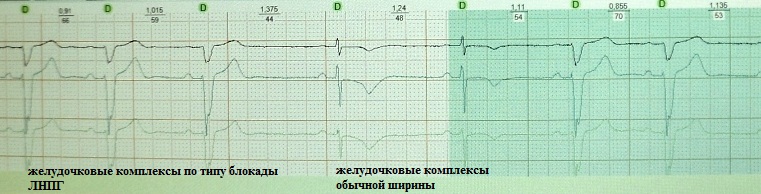
ST seqmentində və T dalğasında ikincil dəyişikliklər təkcə stimullaşdırma yerindən deyil, həm də bir sıra digər amillərdən asılıdır. Bu vəziyyət intraventrikulyar keçiriciliyin ilkin pozulması zamanı xüsusilə nəzərə alınmalıdır. Beləliklə, sağ ayağın blokadası ilə (III, Vi-V2 aparıcılarında) və ya His dəstəsinin sol ayağının tam blokadası ilə (I, V5-V6 aparıcılarında), ST seqmentinin və T dalğasının yerdəyişməsi. əməliyyatdan sonrakı dövr daha az ifadə edilə bilər (Şəkil 78) .
Bu məlumatlar göstərir ki, ürək stimulyasiyası başlandıqdan sonra ilk iki həftə ərzində FFA-nın terminal hissəsindəki dəyişikliklər ST seqmentinin və T dalğasının əməliyyatdan sonrakı normal təkamülünü əks etdirə bilər.
Şaterier sindromu implantasiya edilmiş kardiostimulyatoru olan bütün xəstələrin 65% -də baş verir, qalan 35% -də onun olmaması spontan ritmin üstünlük təşkil etməsi ilə izah edilə bilər, yəni ürək sancmalarının daha kiçik bir hissəsinin stimulyasiya nəticəsində yarandığı bir vəziyyət. . ST seqmentinin depressiyasının və T dalğasının inversiyasının şərhi həmişə çətindir: praktik nöqteyi-nəzərdən xatırlamaq lazımdır ki, əsl Şaterier sindromu çox sayda aparıcıda özünü göstərir, ocaqlı miokard zədələnməsində dəyişikliklər isə məhdud sayda aşkar edilir. aparır.
ILC-nin yekun hissəsi FLC-nin yekun hissəsinə bənzər şəkildə dəyişir. ST seqmentinin depressiyası T dalğasının inversiyasından daha az nəzərə çarpır, lakin bu da aydındır və QRS kompleksinə uyğunsuz şəkildə yönəldilir [Grigorov S. S. et al., 1982]. T dalğasında maksimum dəyişikliklər US-V4 aparıcılarında, dəyişikliklər daha az dərəcədə - II, III və aVF-də müşahidə olunur.
Beləliklə, pacing olan xəstələrdə süni induksiya edilmiş və spontan mədəcik komplekslərinin son hissəsində mümkün dəyişikliklər haqqında bilik EKQ-nin səhv şərhindən qaçınmağa imkan verir.
3
1 FGBOU VO MGMSU im. A.İ. Evdokimov" Rusiya Federasiyasının Səhiyyə Nazirliyi
Moskvanın 2 GBUZ "GKB No 24" DZ
3 GBUZ "24 saylı Şəhər Klinik Xəstəxanası" DZ Moskva
4 Rusiya Səhiyyə Nazirliyinin "Rusiya Rentgen Radiologiya Elmi Mərkəzi" Federal Dövlət Büdcə Müəssisəsi, Moskva
Elektrokardioqrafiya ürəyin müxtəlif hissələrinin hipertrofiyasını diaqnoz etməyə, ürək bloklarını və aritmiyaları aşkar etməyə, miokardın işemik zədələnməsinin əlamətlərini təyin etməyə, həmçinin dolayı yolla ürəkdənkənar xəstəlikləri, elektrolit pozğunluqlarını və müxtəlif dərmanların təsirlərini qiymətləndirməyə imkan verir. Ən məşhur klinik və elektrokardioqrafik sindromlar CLC və WPW sindromu, erkən mədəciyin repolarizasiya sindromu, uzun QT intervalı sindromu, posttaxikardiya sindromu, Chaterier, Frederic, Morgagni-Adams-Stokes sindromları və s.
Kardioloqun təcrübəsində istifadə olunan funksional diaqnostika üsullarının müxtəlifliyinə baxmayaraq, elektrokardioqrafiya ürəyin ritminin və keçiriciliyinin pozulmasının diaqnostikasında “qızıl standart” kimi güclü mövqe tutur. Hazırda EKQ-ni qeyd etmək imkanı olmayan bir klinik tibb müəssisəsini təsəvvür etmək çətindir, lakin EKQ-nin ekspert şərhinin mümkünlüyü nadirdir.
Bu yazıda ürək keçirmə pozğunluqlarının diaqnostikasına və müayinə və müalicə üçün əlavə taktikaların müəyyən edilməsinə imkan verən klinik nümunə və əlavə tibbi müayinələr təqdim olunur.
Problemin izahlı hissəsində Frederik sindromunun, çıxışda blokadanın, eləcə də Morqaqni-Adams-Stokes sindromunun təsvirli təsviri verilmişdir. Məqalədə şüurun itirilməsi ilə müşayiət olunan xəstəliklərin differensial diaqnostikası nəzərdə tutulur.
Açar sözlər:ürək bloku, Frederik sindromu, Morqaqni-Adams-Stokes sindromu, atrioventrikulyar blokada, atrial fibrilasiya, çıxış blokadası, əvəzedici ritmlər, kardiostimulyator, Chaterier sindromu, mədəciklərin çırpınması, mədəciklərin fibrilasiyası, elektrik impuls terapiyası, kollaps.
Sitat üçün:Şexyan G.G., Yalımov A.A., Şçikota A.M. və başqaları Mövzu üzrə klinik tapşırıq: "Ürək aritmiyalarının və keçiricilik pozğunluqlarının differensial diaqnostikası və müalicəsi (ECS + Frederik sindromu)" // RMJ. 2016. No 9. S. -598.
Sitat üçün:Şexyan G.G., Yalımov A.A., Şçikota A.M., Varentsov S.İ., Bonkin P.A., Pavlov A.Yu., Qubanov A.S. Ürək aritmiyalarının və keçiricilik pozğunluqlarının diferensial diaqnostikası və müalicəsi (ECS + Frederik sindromu) // RMJ. 2016. № 9. səh. 594-598
Ürək ritmi və keçiricilik pozğunluqlarının differensial diaqnostikası və müalicəsi (klinik hal)
G.G. Şexyan 1 , A.A. Yalımov 1, A.M. Shchikota 1, S.I. Varentsov 2, P.A. Bonkin 2, A.Yu. Pavlov 2, A.S. Qubanov 2
1 A.İ. Evdokimov adına Moskva Dövlət Tibb və Stomatoloji Universiteti, Moskva, Rusiya
2 saylı Kliniki Şəhər Xəstəxanası 24, Moskva, Rusiya
Elektrokardioqrafiya (EKQ) ürəyin hipertrofiyasını, ürək blokadasını və aritmiyalarını, miokardın işemik zədələnməsini, həmçinin ürəkdənkənar patologiyaları, elektrolit balanssızlığını və müxtəlif dərmanların təsirlərini müəyyən etməyə kömək edir. Elektrokardioqrafik əlamətlər və tipik klinik simptomlar klinik elektrokardioqrafik sindromlara qruplaşdırıla bilər. Klerk-Levi-Kristesko (CLC) sindromu, Volf-Parkinson-Uayt (WPW) sindromu, erkən repolarizasiya sindromu, uzun QT sindromu, post-taxikardiya sindromu, Chatterjee fenomeni, Frederik sindromu və Morqaqni-Adams-Stok sindromu ən yaxşı məlumdur. şərtlər. Kardioloqlar tərəfindən istifadə edilən müxtəlif funksional testlərə baxmayaraq, EKQ ürək ritmi və keçiricilik pozğunluqlarının diaqnozu üçün qızıl standart olaraq qalır. Hal-hazırda elektrokardioqrafiya demək olar ki, hər yerdə edilə bilər, lakin bir mütəxəssis tərəfindən EKQ şərhi nadir hallarda həyata keçirilir.
Bu klinik hadisənin məqsədi ürək ritmi və keçiricilik problemlərini müzakirə etməkdir. Məqalədə ürək keçirmə pozğunluğunun diaqnostikasına və diaqnostik və müalicə strategiyasının müəyyən edilməsinə kömək edən klinik hadisə və əlavə tibbi testlər təsvir edilmişdir. İzahlı hissə Frederik sindromunu, çıxış blokunu və Morqaqni-Adams-Stokes sindromunu təsvir edir. Şüur itkisi ilə vəziyyətlərin diferensial diaqnostik aspektləri ümumiləşdirilmişdir.
açar sözlər:ürək bloku, Frederik sindromu, Morqaqni-Adams-Stokes sindromu, atrioventrikulyar blokada, atrial fibrilasiya, çıxış bloku, əvəzedici ritmlər, kardiostimulyator, Chatterjee fenomeni, mədəciklərin çırpınması, mədəciklərin fibrilasiyası, elektropulse terapiyası, kollaps.
Sitat üçün:Şexyan G.G., Yalımov A.A., Şçikota A.M. və b. Ürək ritmi və keçiricilik pozğunluqlarının differensial diaqnostikası və müalicəsi (klinik hal) // RMJ. Kardiologiya. 2016. No 9. S. -598.
Məqalə ürək aritmiyasının və keçirici pozğunluqların (ECS + Frederik sindromu) differensial diaqnostikasına və müalicəsinə həsr edilmişdir.
04 aprel 2016-cı il tarixdə 67 yaşlı xəstə A.V.S. ağır zəifliklə müşayiət olunan qısamüddətli başgicəllənmə epizodları, idmana dözümlülüyün azalması şikayətləri ilə poliklinikaya yerli terapevtə müraciət etmişdir.
Anamnez morbi: 1999-cu ildən maksimum arterial təzyiq (BP) 200/120 mm Hg olan arterial hipertenziyadan əziyyət çəkir. Art., qan təzyiqi 130/80 mm Hg uyğunlaşdırılmışdır. İncəsənət. İnsult (vuruş) inkar edir.
2014-cü ilin may ayında, əvvəllər ürəyin işemik xəstəliyi (KD) olmadıqda, o, sol mədəciyin aşağı divarının miokard infarktı keçirdi. Koronar arteriyalara heç bir müdaxilə (koronar angioqrafiya, angioplastika, stentləmə) aparılmadı.
2003-cü ildə ilk dəfə atrial fibrilasiya (AF) diaqnozu qoyuldu, 2014-cü ildən - AF-nin daimi forması.
2015-ci ildə Frederik sindromu üçün VVI rejimli daimi kardiostimulyator (PEX) implantasiya edilib.
Daimi olaraq diqoksin 0,50 mq/gün, verapamil 120 mq/gün, furosemid 80 mq/gün, asetilsalisil turşusu 100 mq, enalapril 10 mq/gün qəbul edilir.
Əsl pisləşmə 2016-cı il aprelin 1-də şiddətli zəifliklə müşayiət olunan qısamüddətli başgicəllənmə epizodları və idmana dözümlülüyün azalması şikayətləri ilə başladı.
04.04.2016-cı il tarixdə xəstə rayon poliklinikasında pilləkənlə qalxarkən huşunu itirib, yıxılıb, ixtiyari sidiyə çıxma baş verib.
Anamnez vitae: böyümə və inkişaf yaşa uyğundur. Təqaüdçü, əlillik: II gr.
Keçmiş xəstəliklər: KOAH II st. Xroniki qastrit. Xroniki pankreatit. Xroniki hemoroid. TsVB: DEP II Art., subcompensation. Obezite II Art. Dislipidemiya.
Pis vərdişlər: gündə 1 qutu siqaret çəkir. Siqaret çəkmə təcrübəsi - 50 il. Alkoqol içmir.
Yoxlama zamanı: ağır vəziyyət. Dəri solğun, akrosiyanoz, dodaqların siyanozu. Ayaqların və ayaqların pastoziyası. Bədən istiliyi - 36,5 ° C. Ağciyərlərdə vezikulyar tənəffüs, aşağı hissələrdə nəmli incə qabarcıqlı səpkilər, tənəffüs tezliyi - 15/dəq. Ürək ritmi düzgündür, ürək döyüntüsü 30/dəq, arterial təzyiq 80/50 mm civə sütunudur. Art., Ürəkdəki səs-küylər auskultasiya edilmir. Qarın yumşaq və ağrısızdır. Qaraciyər Kurlova görə 12x11x10 sm.Paritoneal qıcıqlanma əlamətləri yoxdur. Böyrəklərin sahəsi dəyişmir. Tapping sindromu - mənfi. Əlavə müayinələrin nəticələri 1.1, 1.2, 1.3-cü cədvəllərdə verilmişdir.

Suallar:
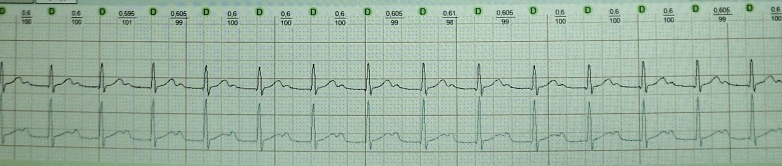
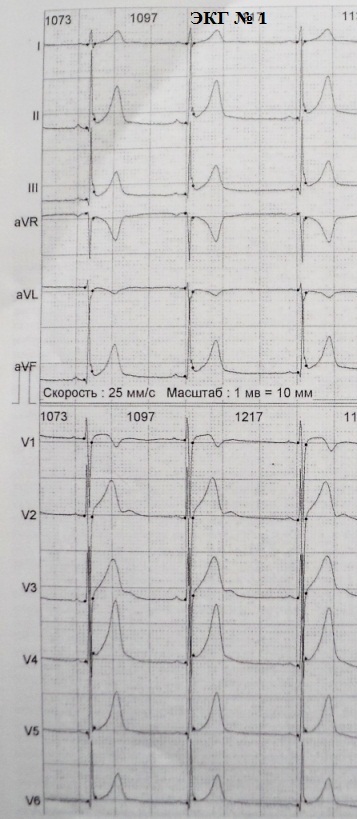
1. EKQ ilə bağlı qənaətiniz nədir (şəkil 1)?
2. Hansı xəstəliklərlə differensial diaqnostika aparmaq lazımdır?
3. Diaqnozu tərtib edin.
Cavab verin
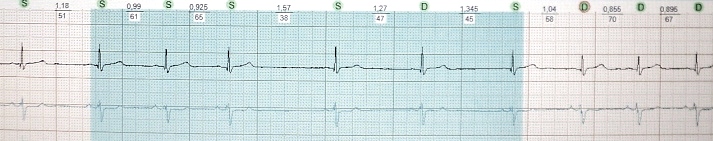
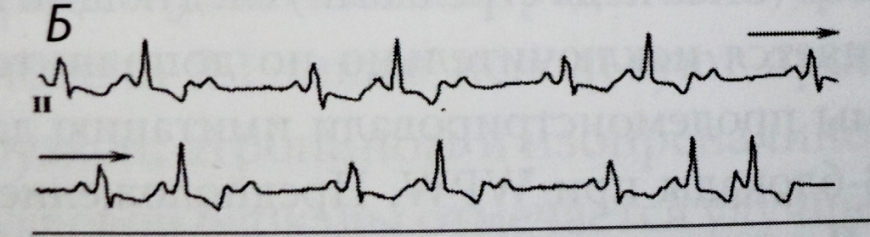
EKQ-nin nəticəsi: III dərəcəli AV blokadası ilə atrial fibrilasiya və çıxışda blokada (miokardın aktivləşdirilməsi olmadan kardiostimulyatorun ayrı, müntəzəm sünbülləri). Sol mədəciyin aşağı divarında sikatrik dəyişikliklər
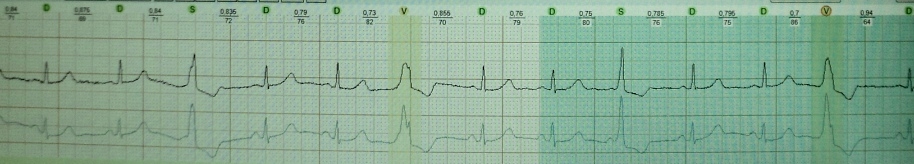
Frederik sindromu- bu, tam eninə blokada və atrial fibrilasiya və ya çırpıntının birləşməsidir. Bu vəziyyətdə, EKQ-də atrial elektrik fəaliyyəti f (atrial fibrilasiya ilə) və ya F (atriyal çırpıntı ilə) və mədəcik - nodal ritm (atrial tipli dəyişməmiş QRS kompleksləri) və ya idioventrikulyar ritm (genişlənmiş) ilə xarakterizə olunacaq. , mədəcik tipli deformasiya olunmuş QRS kompleksləri) (şək. 12).

Frederik sindromunda EKQ əlamətlərinin differensial diaqnostikası:
1. SA-blokada.
2. Sinus bradikardiyası.
3. Pop-up abbreviaturalar.
4. AV bloku.
5. Atrial fibrilasiya, bradisistolik forma.
6. Nodal və / və ya idioventrikulyar ritm.
Blokadadan çıxın(çıxış bloku) həyəcan impulsunun (sinus, ektopik və ya kardiostimulyator tərəfindən süni şəkildə induksiya edilmiş) ətrafdakı miokardda yayılmasının qarşısını alan lokal blokadadır, sonuncunun refrakterdən kənar dövrdə olmasına baxmayaraq. Çıxışda blokada impulsların meydana gəlməsinin fokusuna yaxın keçiriciliyin maneə törədilməsi və ya həyəcan impulsunun intensivliyinin azalmasının nəticəsidir. Birinci mexanizm ikincidən daha çox yayılmışdır. Miyokardın impulsların meydana gəlməsi fokusunun yaxınlığında keçiriciliyinin pozulması nəticəsində çıxışda blokada ola bilər. Samoilovun dövri nəşrləri ilə I tip - Wenckebach və ya II tip - birdən irəliləyir, keçiriciliyin pozulmasının tədricən dərinləşməsi olmadan. Çıxışda blokada avtomatik mərkəzin müxtəlif lokalizasiyası ilə baş verən tez-tez bir fenomendir (Şəkil 1, Cədvəl 2).
Morqaqni-Adams-Stokes sindromu (MAS)
MAC sindromu ürək aritmiyaları səbəbindən ağır beyin işemiyası səbəbindən huşunu itirmə hücumları ilə özünü göstərir. Bu sindrom effektiv ürək fəaliyyətinin qəfil dayandırılmasının klinik təzahürüdür (2 l / dəq-ə bərabərdir) və həm mədəciklərin fəaliyyətinin kəskin şəkildə yavaşlaması və ya dayandırılması (ventrikulyar asistoliya), həm də onların fəaliyyətinin çox kəskin artması ( çırpınma və mədəciklərin fibrilasiyası). MAS sindromunun yaranmasına səbəb olan ritm pozuntularının xarakterindən asılı olaraq onun 3 patogenetik forması fərqləndirilir:
- oliqo- və ya asistol (bradikardik, adinamik);
- taxisistolik (taxikardik, dinamik);
- qarışıq.
1. MAC sindromunun oliqosistol və ya asistol forması.
Bu forma ilə ventriküllərin daralması 20 / dəq-ə qədər yavaşlayır və ya hətta düşür. 5 s-dən çox davam edən mədəciklərin asistoliyası MAC sindromunun başlanmasına səbəb olur (şək. 2).
MAC-nin bradikardik forması sinoaurikulyar blokada və sinus düyününün çatışmazlığı, II və III dərəcəli atrioventrikulyar blokada baş verir.
2. MAC sindromunun taxisistolik forması.
Bu formada olan simptomlar adətən 200/dəq-dən çox mədəcik sürətində görünür, lakin bu məcburi qayda deyil. Beyin işemiyası əlamətlərinin görünüşü taxikardiyanın tezliyi və müddəti, miokardın və beyin damarlarının vəziyyəti ilə müəyyən edilir (Şəkil 3, 4).
MAC sindromunun tachysistolik forması mədəciklərin fibrilasiyası və ya çırpınması, paroksismal taxikardiya (atrial və ya mədəcik), atrial fibrilasiya və ya yüksək mədəcik dərəcəsi ilə çırpınma ilə baş verir.
3. MAC sindromunun qarışıq forması.
Bu forma ilə ventriküler asistol dövrləri mədəcik taxikardiyası, çırpınma və mədəciklərin fibrilasiyası dövrləri ilə əvəz olunur. Bu adətən mədəcik fibrillation və ya flutter (Şəkil. 5) nisbətən tez-tez baş verir əvvəlki tam atrioventrikulyar blokadası olan xəstələrdə müşahidə olunur.



MAC sindromunun differensial diaqnostikası
1. Refleks bayılma: vazovagal (ümumi bayılma, bədxassəli vazovagal sindrom), visseral (öskürək, udma, yemək, sidiyə getmə, defekasiya zamanı), karotid sinus sindromu, ortostatik hipotenziya (ilkin vegetativ çatışmazlıq, ikincili ortostatik hipotenziya, neyropatiya ilə uzun müddət davam edən hipovolemiya. istirahət, antihipertenziv dərmanların qəbulu).
2. Kardiogen bayılma: obstruktiv (aorta stenozu, hipertrofik kardiomiopatiya, sol atrial miksoma, ağciyər hipertenziyası, ağciyər emboliyası, anadangəlmə qüsurlar), aritmogen.
3. Preserebral arteriyaların stenozlaşdırıcı lezyonları ilə senkop (Takayasu xəstəliyi, körpücükaltı oğurluq sindromu, preserebral arteriyaların ikitərəfli tıxanması).
4. Epilepsiya.
5. İsteriya.
Klinik diaqnoz:
Əsas xəstəlik: İHD: infarkt sonrası kardioskleroz (2014).
Fon xəstəlikləri: Hipertoniya 3 tbsp. Arterial hipertenziya 3 osh qaşığı. 4 risk.
Fəsad: Atrial fibrilasiyanın daimi forması. Daimi kardiostimulyator (2015), kardiostimulyatorun enerji təchizatının tükənməsi. Frederik sindromu. CHF II A, II FC (NYHA). Morqaqni-Adams-Stokes sindromu (bradisistolik variant).
Qarşılaşan xəstəliklər: CVD: DEP II dərəcə, dekompensasiya. KOAH II mərhələsi, alevlenmeden. Mədənin peptik xorası, kəskinləşmədən. Xroniki pankreatit, alevlenmeden. Xroniki hemoroid, alevlenmeden. Obezite II Art. Dislipidemiya.
AV sinxronizasiyasının itməsinin mənfi təsiri meydana gəlir tək kameralı mədəciklərin stimullaşdırılması ilə(VVI rejimi), ən çox istirahətdə və ya xəstə dik vəziyyətdə olduqda ifadə edilir. Atrial sistolun vaxtında yox olması ürək çıxışının ilkin dəyərinin 1/3-ə qədər azalmasına səbəb olur və senkopal və ya senkopdan əvvəl vəziyyətin inkişafına qədər arterial hipotenziyaya səbəb ola bilər. Digər simptomlar zəiflik, başgicəllənmə və nəfəs darlığıdır.
Hipotansiyon ən çox ehtimal olunur və nə zaman ifadə edilir xəstə dik vəziyyətdə, təzahürün maksimum şiddəti - ventrikulyar stimullaşdırmanın başlanmasından sonra ilk saniyələrdə, refleks vazokonstriktor kompensasiya mexanizmləri hələ tam işə salınmadıqda.
Beləliklə, sinus ritminin sabit üstünlük təşkil etdiyi xəstələr üçün tək kameralı mədəciklərin pacingi ən çox qəbuledilməzdir, buna qarşı bradikardiya vaxtaşırı mədəcik kardiostimulyatoru dövrünün uzunluğundan daha az sürətlə baş verir (məsələn, SSS və ya karotid sinus sindromu olan xəstələrdə).
Bu, işləyən implantasiya edilmiş İVR olan xəstələrdə ambulator qan təzyiqinin monitorinqində nümayiş etdirilmişdir on-demand ventricular pacing rejimində.
Kardiostimulyator sindromu.İlk 4 sinus kompleksindən sonra müşahidə edilən ventrikulyar stimullaşdırmanın başlaması ilə ağır arterial hipotenziya inkişaf edir.
(aşağı qan təzyiqi əyrisinə baxın).
Ventriküler pacingin başlanğıcı hipotenziya ilə müşayiət olunurdu, bu, bayılmadan və ya presenkopdan şikayət edən xəstələrdə daha aydın görünürdü.
Retrograd (ventrikulyar-atrial) keçiricilik mədəciyin üzərinə qoyulan kompleksdən daha aydın hemodinamik pozğunluqlara səbəb olur. Eyni zamanda müşahidə olunan auriküllərin genişlənməsini refleks vazodepressor reaksiyası izləyə bilər. AV keçiriciliyi pozulmazsa, ardıcıl atrioventrikulyar və ya atrial pacing ilə bu problemlərin qarşısını almaq olar.
 Retrograd atrial aktivasiya ilə ventrikulyar pacing (qurğuşun III). Hər mədəcik kompleksindən sonra ters çevrilmiş P dalğası görünə bilər.
Retrograd atrial aktivasiya ilə ventrikulyar pacing (qurğuşun III). Hər mədəcik kompleksindən sonra ters çevrilmiş P dalğası görünə bilər.
Kardiostimulyator sindromu VVI rejimində işləyən İVR olan xəstələrin hamısında müşahidə olunmur, lakin bir sıra klinik tədqiqatlarda göstərildiyi kimi, xəstələrin kiçik bir hissəsində baş verir. Bundan əlavə, bu sindromun daha az ağır formaları, çox güman ki, sadəcə diaqnoz qoyulmur. İki kameralı sindromun inkişafının qarşısını alır.
 Davamlı AF olan bir xəstədə VVIR pacing.
Davamlı AF olan bir xəstədə VVIR pacing.
 Ürək çıxışını əks etdirən pik qan təzyiqi və nəbz təzyiqi ventriküler pacing zamanı (sol panel) sinus ritminə (sağ panel) nisbətən aşağı olur.
Ürək çıxışını əks etdirən pik qan təzyiqi və nəbz təzyiqi ventriküler pacing zamanı (sol panel) sinus ritminə (sağ panel) nisbətən aşağı olur. Ventriküler stimullaşdırma zamanı təzyiq tətbiq olunan komplekslər və dissosiasiya edilmiş P dalğaları arasındakı nisbətdən asılı olaraq dəyişir.
Kardiostimulyator (süni kardiostimulyator) ilə EKQ-nin şifrəsini açmaq üçün təlim videosu

22 fevral 2018 Şərh yoxdur
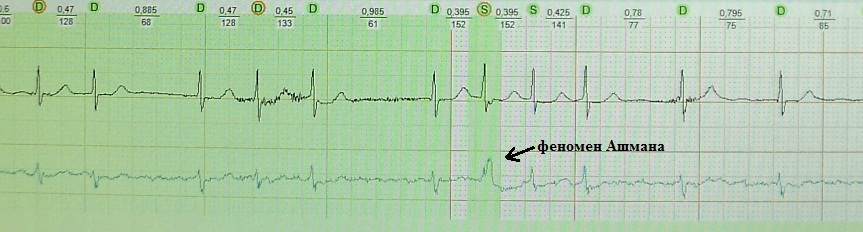
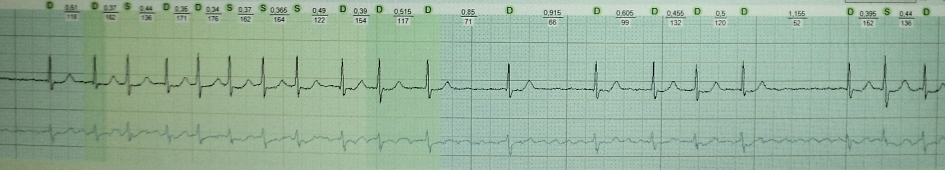
Ashman fenomeni QRS dövrünün uzunluğunun dəyişməsi nəticəsində yaranan aberrant mədəcik keçiriciliyidir. 1947-ci ildə Gua və Ashman tapdılar ki, nisbətən uzun bir dövrə atrial fibrilasiyada nisbətən qısa bir dövrə ilə izləndikdə, qısa dövrəli ritm çox vaxt Hisin birbaşa dəstəsinin düzgün şaxələndirici blok morfologiyasına malikdir.
Ashman fenomeni mədəciklərin vaxtından əvvəl kompleksləri (VPC) ilə diaqnostik pozğunluqlara səbəb olur. QRS dövrünün qəfil uzanması baş verərsə, normal və ya daha qısa müddətə malik sonrakı nəbz aberrasiya ilə aparıla bilər.
Patofiziologiya
Ashman fenomeni ürək dərəcəsinin dəyişməsi nəticəsində yaranan intraventrikulyar keçiricilik anomaliyasıdır. Bu, ürəyin elektrofizioloji xüsusiyyətlərinin sürətinin təsirindən asılıdır və metabolik və elektrolit pozğunluqları və dərmanların təsiri ilə modulyasiya edilə bilər.
Aberrant keçiricilik atrioventrikulyar node distal keçirici sistem komponentlərinin nisbi odadavamlı dövründən asılıdır. Odadavamlı dövr ürək dərəcəsindən asılıdır.
Həyəcanlı membranda fəaliyyət potensialının görünməsindən sonrakı müddətin müddəti (yəni odadavamlı dövr) əvvəlki dövrün RR intervalı ilə dəyişir; potensialın daha qısa müddəti qısa RR intervalı ilə, potensialın daha uzun müddəti isə uzun RR intervalı ilə əlaqələndirilir.
Daha uzun bir dövrə sonrakı odadavamlı dövrü uzadır və daha qısa bir dövrə gələrsə, vuruşun sonu qüsurlu ola bilər.
Aberrant keçiricilik nəticələri supraventrikulyar impulsun His-Purkinje sisteminə çatdıqda və onun qollarından biri hələ nisbi və ya mütləq refrakter dövrdə olduqda baş verir.
Bu, bağlamanın bu filialı vasitəsilə ya yavaş keçirmə, ya da keçirmənin bloklanması və mədəcik əzələləri vasitəsilə depolarizasiyanın gecikməsi ilə nəticələnir, bu da paketin patologiyası olmadığı halda EKQ-nin səthində bağlama paketinin blok konfiqurasiyasına (yəni geniş QRS kompleksi) səbəb olur.
Sağ dəstə budaq blokunun nümunəsi, sağ dəstənin budaqının daha uzun odadavamlı dövrünə görə sol budaq blokunun nümunəsindən daha çox yayılmışdır.
Bir sıra elmi tədqiqatlar dövrlərin uzun-qısa ardıcıllığının həssaslığını və spesifikliyini şübhə altına alır. Qısa uzun dövrlər ardıcıllığı ilə aberrant keçiricilik də bildirilmişdir.
Uzun-qısa dövr ardıcıllığının klassik halına əlavə olaraq, qısamüddətli dövr ardıcıllığı ilə aberrant keçirmə halları haqqında məlumatlar var.

Epidemiologiya
Dövr adətən atriyal taxikardiya, atrial fibrilasiya, həmçinin atriyal ekstrasistol ilə müşahidə olunur.
Xəstəliyin yayılması əsas patoloji ilə əlaqədardır və klinik praktikada ümumi EKQ tapıntısıdır.
Ölüm / Xəstəlik
Ashman fenonu, sadəcə olaraq, əsas xəstəliyin elektrokardioqrafik təzahürüdür; buna görə də xəstələnmə və ölüm əsas vəziyyətlə bağlıdır.
Yalan mənfi EKQ dinamikasının təzahürü kimi kəskin miokard infarktı olan xəstələrdə mənfi T dalğalarının bərpası.
Keçker sindromu miokard infarktının 2-5-ci günündə baş verir; retromboz və sol mədəciyin çatışmazlığının klinik əlamətlərinin görünüşü (intensivləşməsi) ilə əlaqəli deyil. Başqa sözlə, residiv deyil miokard infarktı. Keçker sindromunun müddəti, bir qayda olaraq, 3 gündən çox deyil. Sonradan EKQ şəkli orijinala qayıdır: T dalğası mənfi və ya izoelektrik olur. Bu EKQ modelinin səbəbləri məlum deyil. Məni epistenokardit perikarditin təzahürü olduğu nöqteyi-nəzərindən heyran etdim; lakin bu sindromda xarakterik perikardial ağrı müşahidə olunmur. Koechker sindromunun düzgün təfsiri tromboliz və ya PCI kimi lazımsız tibbi müdaxilələrdən qaçınır. Yayılma: 50 miokard infarktı halında ~1.
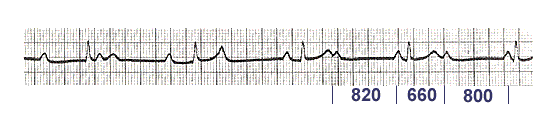
(sinonimi: yaddaş fenomeni) - sağ mədəciyin uzun müddətli süni (süni) stimullaşdırılması ilə ortaya çıxan spontan daralmalarda mədəcik kompleksinin son hissəsində (əsasən T dalğası) qeyri-spesifik dəyişikliklər.

Mədəciklərin süni stimullaşdırılması onların büzülməsinin həndəsəsinin pozulması ilə müşayiət olunur. Daha çox və ya daha az uzanan stimullaşdırma ilə (2-3 aydan) bir çox EKQ aparatlarında mənfi T dalğaları şəklində QRS kompleksində dəyişikliklər kortəbii daralmalarda görünə bilər. Bu dinamik işemik dəyişiklikləri təqlid edir. Digər tərəfdən, həqiqətən anginal ağrının olması halında, bu fenomen kiçik fokuslu miokard infarktı diaqnozunu demək olar ki, mümkünsüz edir. Chaterier fenomeninin düzgün təfsiri, lazımsız xəstəxanaya yerləşdirmələrdən və əsassız tibbi müdaxilələrdən qaçınmağa imkan verir.
Shaterier fenomeninin yalnız ürəyin uzun müddət süni stimullaşdırılması fonunda görünə biləcəyini başa düşmək vacibdir - bu, əsas səbəbdir, lakin yeganə deyil. Xroniki budaq bloku ilə, tez-tez mədəcik ekstrasistolları ilə və ya WPW fenomeni ilə normal daralmalarda mədəcik kompleksinin son hissəsi də dəyişə bilər - mənfi və ya aşağı amplituda T dalğaları meydana gəlir.
Beləliklə, intraventrikulyar impulsun anormal aparılması səbəbindən mədəciklərin büzülməsinin həndəsəsinin hər hansı uzunmüddətli pozulması Chaterrier fenomeni ilə müşayiət oluna bilər.
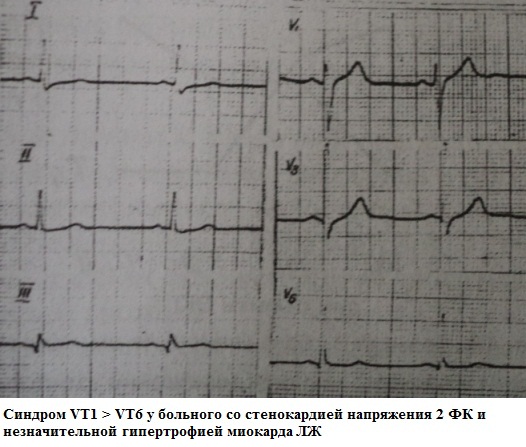
Sağlam insanların EKQ-də V6-da T dalğasının amplitudasının həmişə V1-də T dalğasının amplitudasından təxminən 1,5-2 dəfə böyük olduğu müşahidə edilmişdir. Üstəlik, V1-də T dalğasının polaritesinin əhəmiyyəti yoxdur. V1 və V6-da T dalğalarının amplitüdləri "düzləşdikdə" və ya bu əlaqənin pozulması T in V1 V-də T-ni aşır6 normadan sapmadır. Bu sindrom ən çox hipertoniyada (bəzən bu, LV miokard hipertrofiyasının ən erkən əlamətidir) və koronar arteriya xəstəliyinin müxtəlif klinik formalarında müşahidə edilir. Həm də rəqəmsal intoksikasiyanın erkən əlaməti ola bilər.



Bu sindromun klinik əhəmiyyəti: "norma deyil"dən şübhələnməyə imkan verir və lazım olduqda diaqnostik axtarışı "sadədən mürəkkəbə" davam etdirir.
Əksər hallarda, "sağ" sinə aparıcılarında R dalğasının amplitudası artır və V3 aparıcısı ilə ən azı 3 mm-ə çatır. V3-də R dalğasının amplitüdünün 3 mm-dən az olduğu hallarda, V1-dən V3-ə qədər R dalğasının qeyri-kafi böyüməsi sindromu haqqında danışmaq qanunidir. Bu sindromu 2 kateqoriyaya bölmək olar:
1. EKQ-də başqa anormallıqlar yoxdur.
Norm variantı (daha tez-tez hiperstenik konstitusiya ilə),
LV miokard hipertrofiyasının əlaməti,
Sinə elektrodlarının (V1-V3) yuxarıdakı interkostal boşluqda səhv yeri.
2. EKQ-də başqa anormallıqlar var.
Aşağıdakı klinik vəziyyətlər üçün tipikdir:
- "hərəkətdə" miyokard infarktı (bu vəziyyətdə V1 -V3 aparıcılarında infarkt üçün xarakterik olan EKQ dinamikası olacaq),
Postinfarkt kardiosklerozu,
Hipertrofiyanın digər EKQ meyarları ilə ağır LV miokard hipertrofiyası,
LBB-nin blokadası (tam və ya natamam), LBB-nin ön dalının blokadası,
- Sağ mədəciyin hipertrofiyasının S tipi (nadir).




V1-dən V3-ə qədər R dalğasının alt-üst sindromunu şərh etməkdə çətinlik, bir qayda olaraq, müstəqil, asemptomatik EKQ nümunəsi kimi diaqnoz qoyulduqda və EKQ-də başqa anormallıqlar olmadıqda baş verir. Düzgün tətbiq olunan döş qəfəsi elektrodları və hər hansı bir ürək tarixinin olmaması ilə onun əsas səbəbi orta LV miokard hipertrofiyasıdır.
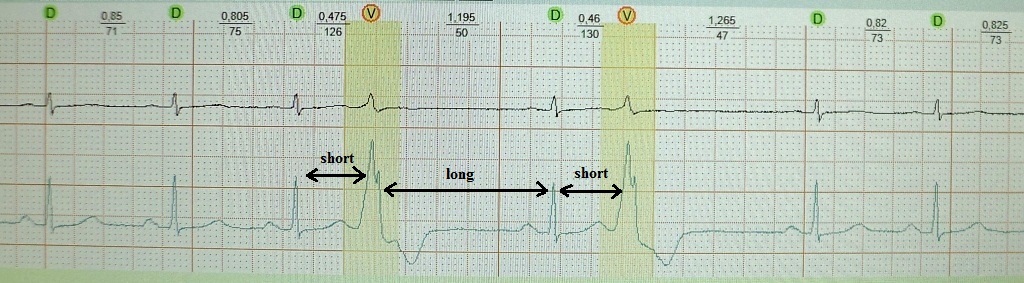
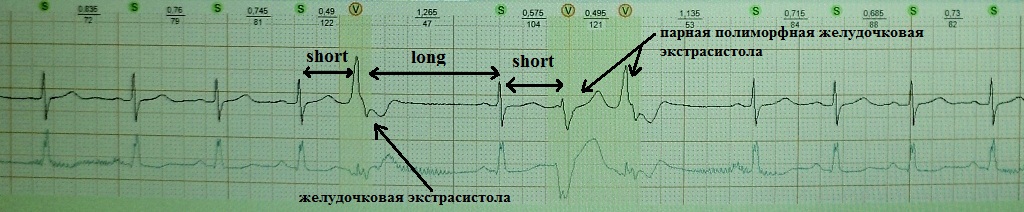
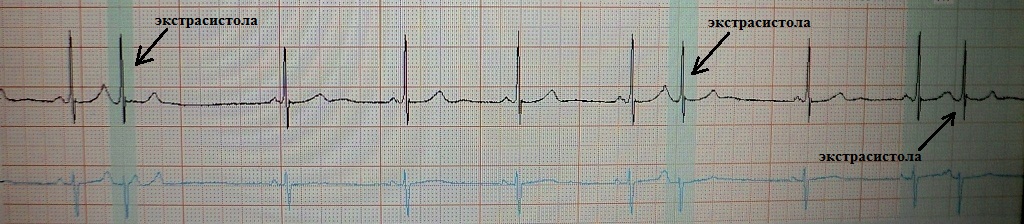
Bildiyiniz kimi, ürəyin vaxtından əvvəl daralmasına ekstrasistol deyilir. Əlavə həyəcan bağlama intervalı daha qısadır ( qısa) böyük sancılar arasında interval. Bunun ardınca kompensasiya fasiləsi ( uzun), bu, ürəyin refrakterliyinin uzanması və onun dispersiyasının artması (refrakterlik dispersiyası) ilə müşayiət olunur. Bununla əlaqədar olaraq, sinusun postekstrasistol daralmasından dərhal sonra başqa bir ekstrasistoliya ehtimalı var ( qısa) odadavamlılığın dispersiyasının "məhsulu"dur. "Təkrarlanan" ekstrasistolun mexanizmi: re-enrty və ya erkən post-depolyarizasiya. Nümunələr:
qısa-uzun-qısa funksional bradi-asılı ekstrasistollu xəstədə bu halda xüsusi klinik əhəmiyyət kəsb etmir:
ağır yuxu apne sindromu, piylənmə və hipertoniya olan bir xəstədə qısa-uzun-qısa 3 tbsp. Gördüyünüz kimi, kompensasiyalı fasilədən sonra qoşalaşmış polimorfik mədəcik ekstrasistoliyası meydana çıxdı. Bu xəstədə qısa-uzun-qısa fenomeni polimorfik mədəcik taxikardiyasına səbəb ola bilər və ani ölümə səbəb ola bilər:
uzun QT sindromu olan bir xəstədə qısa-uzun-qısa: torsade de pointes VT-nin başlaması. Bəzən bu sindromla qısa-uzun-qısa fenomen mədəcik taxiaritmiyasının başlaması üçün ilkin şərtdir:
Funksional ekstrasistollu xəstələrdə qısa-uzun-qısa fenomeninin klinik əhəmiyyəti yoxdur; o, yalnız bradiaslı ekstrasistoliyanın baş verməsini "asanlaşdırır". Şiddətli orqanik ürək xəstəliyi və kanalopatiyaları olan xəstələrdə bu fenomen həyati təhlükəsi olan ventrikulyar aritmiyaların başlamasına səbəb ola bilər.
Bu termin, daha az vaxtından əvvəl impulsların aparılmasına baxmayaraq, vaxtından əvvəl bir impulsun keçirilməsinin qeyri-mümkün olduğu (və ya gecikdiyi) ürək dövründəki dövrə aiddir. Ürəyin keçirici sisteminin müxtəlif səviyyələrində refrakterlik fərqləri bu fenomen üçün elektrofizioloji əsas yaradır.
Birinci EKQ-də biz aberasiya olmadan mədəciklərə aparılan erkən atrial ekstrasistolanı görürük. İkinci EKQ-də atrial ekstrasistolun debriyaj intervalı daha uzundur, lakin ekstrasistol ləngimə (aberrasiya) ilə mədəciklərə aparılır.
Əsasən, "boşluq" fenomeni ilə ürəyin EPS-sini həyata keçirən mütəxəssislər qarşılaşırlar.
- AV qovşağının odadavamlı dövrü artdıqda, əvvəlki iki daralma arasındakı intervalın qəfil uzanması nəticəsində yaranan qısa dövrəli aberasiya (3-cü faza bloku). Sancılar arasındakı interval nə qədər uzun olarsa, növbəti supraventrikulyar impulsun aberrant keçiriciliyi (və ya bloklanması) ehtimalı bir o qədər yüksəkdir.
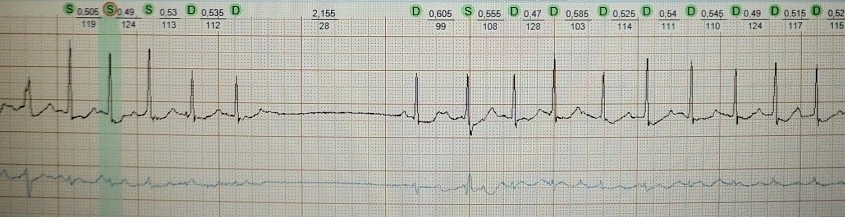
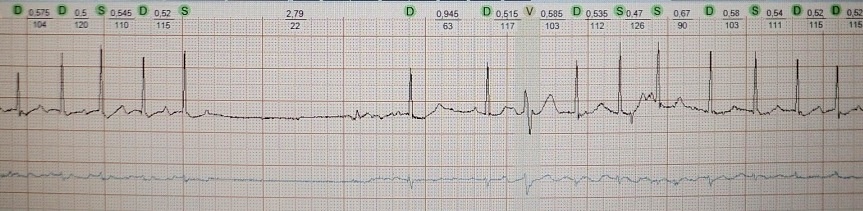
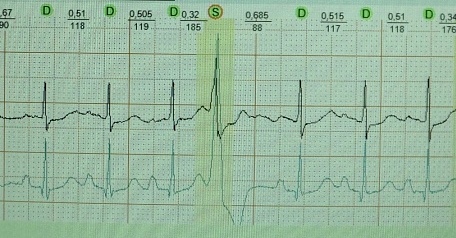
Atriyal fibrilasiyada Ashman fenomeninin klassik nümunəsi:
Ekstrasistolik kompensasiya fasiləsindən sonra yaranan Ashman fenomeni:
Sinusların daralması arasındakı intervalın kortəbii uzanmasından sonra yaranan atriyal ekstrasistolların blokadası:
Ashman fenomeninin klinik əhəmiyyəti: onun düzgün şərhi a) mədəcik ekstrasistolunun və b) AV qovşağında üzvi keçiriciliyin pozulmasının həddindən artıq diaqnozundan qaçınır.
Paroksismal atrial fibrilasiyanın davamlı təkrarlanan kursu, bir hücumun bitməsindən sonra, 1-2 sinus daralmasından sonra yeni bir paroksism başlayır.
vagusdan asılı atrial fibrilasiya üçün xarakterikdir. Bir tərəfdən, bu fenomen ağciyər damarlarının əzələ birləşmələrinin yüksək ektopik fəaliyyətini, digər tərəfdən atrial miokardın yüksək profibrilator hazırlığını əks etdirir.
Qulaqcıqların retrograd həyəcanlanmasına əlavə olaraq, mədəcik impulsunun AV bağlantısına onun axıdılması ilə fərqli bir dərinliyə nüfuz etmə ehtimalı var (refrakterliyin uzanması, blokada). Nəticədə, sonrakı supraventrikulyar impulslar (adətən 1-dən 3-ə qədər) gecikəcək (aberasiya edilmiş) və ya bloklanacaq.
1-ci mərhələnin funksional AV blokuna səbəb olan PVC səbəbiylə gizli VA keçiriciliyi:
PVC səbəbiylə gizli VA keçiriciliyi, funksional AV blokunun 2-ci mərhələsinə gətirib çıxarır:
Gecikmiş (yer dəyişdirilmiş) kompensasiya fasiləsi ilə müşayiət olunan PVC səbəbiylə latent VA keçiriciliyi:

Gizli VA keçiriciliyinin klinik əhəmiyyəti: bu fenomenin düzgün şərhi funksional AV blokları ilə üzvi blokları ayırmağa imkan verir.
Əksər insanlarda AV node homojendir. Bəzilərində AV nodu elektrofizioloji olaraq sürətli və yavaş keçiricilik zonasına bölünür (dissosiasiya olunur). Bir şəxs subyektiv olaraq sağlamdırsa, bu fenomenin klinik əhəmiyyəti yoxdur. Lakin bəzi xəstələrdə AV node dissosiasiyası nodal qarşılıqlı AV taxikardiyasının paroksismlərinin inkişafı ilə müşayiət olunur. Taxikardiya üçün trigger sürətli yol boyunca həyata keçirilən supraventrikulyar ekstrasistoldur və yavaş yol boyunca yalnız retrograddır - təkrar giriş döngəsi bağlanır. AV nodunun dissosiasiya fenomeni ürəyin EPS tərəfindən etibarlı şəkildə müəyyən edilir. Bununla belə, müntəzəm EKQ-də bəzən dissosiativ xəstəliyin əlamətləri aşkar edilə bilər.
Aşağıdakı klinik hadisəni nəzərdən keçirin. 30 yaşlı qadın xəstə səbəbsiz ürək döyüntülərindən şikayət edir. EKQ-nin gündəlik monitorinqi həyata keçirilir.
EKQ parçası - normanın bir variantı:
EKQ parçası - AV blokadası 1 osh qaşığı. sinus taxikardiyası fonunda - norma üçün tamamilə xarakterik deyil:
EKQ fraqmenti - AV blokadası 2 tbsp., Tip 1. PR intervalının "sürətli" uzanmasına diqqət çəkir, sonra mədəcik dalğasının itirilməsi:
P-R intervalının birdəfəlik 80 ms-dən çox artması insanı AV düyününün müxtəlif impuls keçirmə sürətləri olan zonalara parçalanması haqqında düşünməyə vadar edir. Bu nümunədə gördüyümüz budur. Sonradan xəstəyə ürəyin EPS müayinəsi aparıldı: AV-nodal resiprokal taxikardiya yoxlanıldı. AV düyününün yavaş yolunun ablasiyası yaxşı klinik effektlə həyata keçirilmişdir.
Beləliklə, EKQ səthində AV düyününün dissosiasiya əlamətləri (normal və uzun P-R intervallarının növbələşməsi; Wenckebach dövründə P-R intervalının birdəfəlik artımı 80 ms-dən çox) aritmik anamnez ilə birlikdə mümkün edir. kardiyak EPS-dən əvvəl də yüksək ehtimalla diaqnoz qoyun.
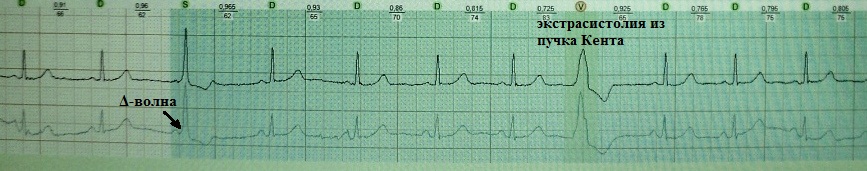
Bu fenomenin bütün görünən qeyri-mümkünlüyünə baxmayaraq, o qədər də nadir deyil. Kent dəsti təkcə atriyadan mədəciklərə impulsun ötürülməsi üçün əlavə yol kimi xidmət etmir, həm də avtomatizmə (spontan diastolik depolarizasiya) malik ola bilir. WPW fenomeninin EKQ əlamətləri mədəcik ekstrasistolunu simulyasiya edən gec diastolik ektopiya ilə birləşdirildikdə Kent paketindən ekstrasistoldan şübhələnmək olar. Bu vəziyyətdə genişlənmiş mədəcik kompleksi davamlı delta dalğasıdır.
Aşağıdakı klinik nümunəni nəzərdən keçirin. 42 yaşlı qadın səbəbsiz ürək döyüntüləri tutmasından şikayətlənirdi. İki günlük EKQ monitorinqi aparıldı. Tədqiqatın ilk günündə 500-ə yaxın "genişlənmiş" mədəcik kompleksi qeydə alınıb, gec diastolda görünən və ürək dərəcəsinin artması ilə yox olur. İlk baxışdan zərərsiz funksional mədəcik ekstrasistoliyası. Bununla birlikdə, kalsiumdan asılı olan gec diastolik mədəcik ekstrasistoliyası, əsasən taxisistolun fonunda və ya onun başa çatmasından dərhal sonra görünür. Bu vəziyyətdə, gec ventrikulyar komplekslər normal bir ürək dərəcəsi və bradikardiya ilə qeyd olunur, bu, artıq özlüyündə qəribədir.
Vəziyyət monitorinqin ikinci günündə, fasiləli mədəciklərin əvvəlcədən həyəcanlanma əlamətlərinin təzahür etdiyi zaman tamamilə aydınlaşdı. Aydın oldu ki, gec diastolik mədəcik kompleksləri Kent paketindən ekstrasistollardan başqa bir şey deyil.
Kent paketindən ekstrasistoliyanın klinik əhəmiyyəti: bu fenomenin düzgün şərhi mədəcik ekstrasistoliyası diaqnozunu istisna etməyə və diaqnostika və müalicə prosesini düzgün istiqamətə yönəltməyə imkan verir.
Xüsusilə atrial fibrilasiya ilə supraventrikulyar taxiaritmiya ilə müşahidə olunur. Bu fenomenin mahiyyəti ondan ibarətdir ki, AV qovşağına tez-tez və nizamsız olaraq gələn supraventrikulyar impulslar müxtəlif dərinliklərə nüfuz edir; mədəciklərə çatmazdan əvvəl onu boşaldın. Nəticədə, 1) sonrakı supraventrikulyar impulsların keçirilməsi ləngiyir, 2) əvəzedici ektopik impuls yavaşlayır (aşağı düşür).
Səthi EKQ-də gizli AV keçiriciliyi fenomenindən aşağıdakı əlamətlər əsasında danışmaq olar:
Atrial fibrilasiyada qısa və uzun R-R intervallarının dəyişməsi:
Həddindən artıq uzun intervallarda sürüşmə kompleksləri yoxdur R-R atrial fibrilasiya ilə:
Sinus ritminin bərpası zamanı çox saniyəlik fasilə zamanı qaçış komplekslərinin olmaması:
Müntəzəm atrial çırpıntı nizamsız və ya atrial fibrilasiyaya çevrildikdə:
AV qovşağının distal hissələrindən ekstrasistol (His dəstəsinin gövdəsi) mədəcik ekstrasistolunun bir növüdür və "gövdə" adlanır. Bu cür ekstrasistoliyanı aritmik bir fenomen kimi təyin edirəm, birincisi, nisbi nadirliyinə görə, ikincisi, tipik parietal ventrikulyar ekstrasistol ilə xarici oxşarlığına görə, üçüncüsü, ənənəvi antiaritmik dərmanlara refrakterliyinə görə.
Gövdə ekstrasistolunun klinik və elektrokardioqrafik əlamətləri: 1) QRS kompleksi daha tez-tez supraventrikulyar görünüşə malikdir və ya sporadik aberasiyaya görə və ya His dəstəsinin ayaqlarından birinin proksimal hissəsinə yaxın olması səbəbindən bir qədər genişlənir; 2) retrograd atrial aktivasiya tipik deyil; 3) debriyaj intervalı dəyişkəndir, çünki ekstrasistolik fokusun kök lokalizasiyası kalsiumdan asılı depolarizasiyanı - yəni anormal avtomatizmi göstərir; 4) I və III sinif antiaritmiklərə mütləq refrakterlik.
Nümunələr:
Kök ekstrasistoliyası ilə yaxşı bir klinik effekt yalnız II və ya IV sinif antiaritmik dərmanların uzunmüddətli istifadəsi ilə əldə edilə bilər.
- impulsun gözlənilən blokadası əvəzinə keçirilməsi (aberrasiya).
Nümunə №1:
Ehtimal edilən mexanizm: Atrial impuls LBB-ni fövqəlnormal fazaya keçirdi.
Nümunə #2:
Ehtimal olunan mexanizm: His-Purkinje sistemində kortəbii diastolik potensialın böyüklüyü "sinus" daralmalarının repolarizasiyası başa çatdıqdan dərhal sonra maksimumdur (bizim vəziyyətimizdə LBB blokadası səbəbindən genişlənir), belə ki, erkən atrial impulsların "normal" keçiricilik üçün ən böyük şansı var.
Nümunə №3 (əks Ashman fenomeni):

Ehtimal mexanizm: keçiricilikdə "boşluq" (uğursuzluq) fenomeni; əvvəlki dövrün uzunluğunun dəyişməsi ilə refrakterliyin qısaldılması.
EKQ-də ani sinus fasilələrini birmənalı şərh etmək həmişə asan deyil. Bəzən, fenomenin düzgün təfsiri üçün, kardioqramın özünün hərtərəfli təhlili ilə yanaşı, hərtərəfli klinik və anamnestik qiymətləndirmə lazımdır. Nümunələr:
Sinus aritmiyasında fasilələr o qədər aydın ola bilər ki, SA-blokadasının olması haqqında yanlış fikir var. Sinus aritmiyasının asemptomatik olduğunu xatırlamaq lazımdır; əsasən gənc və orta yaşlı insanlar, o cümlədən subyektiv sağlam insanlar üçün xarakterikdir; bradikardiya ilə (tez-tez gecə) görünür (gücləndirir); fasilələrin özləri heç vaxt çox uzun olmur və bununla da sürüşmə komplekslərinin görünüşünü təhrik edir; kardionevrotik simptomlar tez-tez klinik bir peykdir.
2-ci dərəcəli sinoatrial blokada:

Hansı blokadanın olduğunu öyrənmək lazımdır: 1-ci və ya 2-ci. Bu, əsas sualdır, çünki proqnoz fərqlidir. SA-blokada 2 tbsp., Tip 1 tez-tez gənc sağlam fərdlərdə istirahətdə (xüsusilə gecə) baş verir; klassik hallarda, klinik və elektrokardioqrafik olaraq Wenkibachın dövri nəşrləri ilə qabaqlanır; bir qayda olaraq, fasilə əvvəlki daralmaların R-R intervalından iki dəfə çox deyil; sürüşmə komplekslərinin olması tipik deyil; sinkopal tarix yoxdur.

2-ci dərəcəli SA-blokada, tip 2 Wenkibachın dövri nəşrləri olmadan birdən-birə görünür; tez-tez instrumental olaraq aşkar edilən müşayiət olunan üzvi miokard lezyonu var; ECHO zamanı ürəkdə aşkar dəyişikliklər olmadan yaşlı insanlarda əsas səbəb kardiosklerozdur; fasilə əvvəlki daralmaların R-R intervalından iki dəfə çox ola bilər; sürüşmə kompleksləri tez-tez baş verir; bayılma tarixi və ya ekvivalenti xarakterikdir.


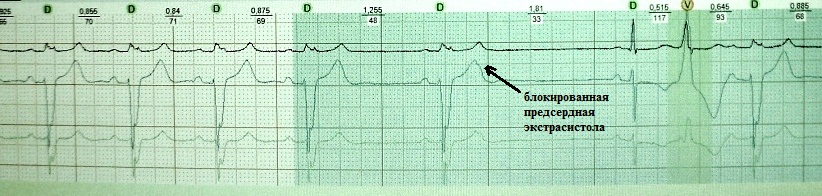
Bloklanmış atriyal ekstrasistol:
Bir qayda olaraq, o, yalnız bloklanmış ekstrasistolların sayı az olduqda və adi (bloklanmayan) sayı statistik normadan çox olmadıqda diaqnozda çətinliklər yaradır - bu, həkimin sayıqlığını azaldır. EKQ-nin təhlilində elementar qayğı bloklanmış atrial ekstrasistolanı etibarlı şəkildə yoxlayacaqdır. Təcrübəmə görə, çox erkən bloklanmış ektopik P dalğası həmişə T dalğasını müəyyən dərəcədə deformasiya edir və bu fenomeni EPS olmadan diaqnoz qoymağa imkan verir.
Bu bölmədə gizli ekstrasistolanı qeyd edərək, bu fenomenin həddindən artıq qeyri-adiliyinə hörmət edirəm. Söhbət antero- və retrograd olaraq bloklanan gövdə ekstrasistolundan gedir. Beləliklə, səthi EKQ-də görünmür. Onun diaqnozu yalnız His paketinin elektrokardioqrafiyası ilə mümkündür. Yuxarıdakı şəkildə, gövdə ekstrasistoliyası süni şəkildə təhrik edilir: stimul S. Gördüyünüz kimi, S stimulları AV qovşağından keçmir və buna görə də EKQ-də görünmür. Üçüncü tətbiq olunan stimul 2-ci dərəcəli keçici AV blokadasına səbəb olur ("). Xarici EKQ-də adi (telli) AV ekstrasistollarının və 2 tip AV blokadasının qəfil ürək fasilələrinin birləşməsi olduqda gizli kök ekstrasistolundan şübhələnmək olar. .
Artan vaxtından əvvəl aberrasiya heç kəsi təəccübləndirmir - çünki bu, keçirici sistemdəki refrakterlik hələ qısalmağa vaxt tapmadıqda ürək dərəcəsinin sürətli artması ilə əlaqələndirilir. Ürək döyüntüsü yavaşladıqda, odadavamlı dövrün açıq-aşkar başa çatdığı görünəndə aberrasiya daha qeyri-adi görünür.

Uzun dövrün aberrasiyası üçün əsas His-Purkinje sisteminin hüceyrələrinin spontan diastolik depolarizasiya qabiliyyətidir. Buna görə də, ürəyin işində fasilə olarsa, ürəyin keçirici sisteminin bəzi hissələrində membran potensialı istirahət potensialının ("kritik hipopolyarizasiya") dəyərinə çata bilər, bu da yavaşlayır və ya mümkünsüz edir. növbəti impuls keçirin. Belə bir vəziyyətin demək olar ki, həmişə AV qovşağının hüceyrələri hipopolyarizasiya vəziyyətində olduqda (maksimum diastolik potensialın aşağı dəyəri) demək olar ki, həmişə keçirici sistemin üzvi patologiyasını əks etdirdiyini başa düşmək lazımdır. Brady-asılı blokada fenomeni sağlam ürək üçün xarakterik deyil və tez-tez daha ciddi keçiricilik pozğunluqlarından əvvəl baş verir.
Hərfi mənada: daha tez-tez impulslarla kardiostimulyatorun boğulması deməkdir. Bu fenomen avtomatik hüceyrələrin öz həyəcan tezliyindən daha tez-tez aktivləşməsinə görə onların hiperpolyarizasiyasına əsaslanır. Bu fizioloji fenomeni hər hansı bir sağlam insanın EKQ-də, sinus düyünü bütün aşağı axının kardiostimulyatorlarını tabe etdikdə müşahidə edə bilərik. Sinus ritminin tezliyi nə qədər yüksəkdirsə, ekstrasistol daxil olmaqla, heterotopik impulsların baş vermə ehtimalı bir o qədər azdır. Digər tərəfdən, ektopik fokusun impulslarının tezliyi sinus düyününün avtomatizmindən çox olarsa, sinus düyününün özü supertezlik bastırılmasına məruz qalacaqdır. Sonuncu fakt tez-tez tibbi diqqəti cəlb edir, çünki sinus ritminin bərpasından sonra fasilə həddindən artıq uzun ola bilər. Misal üçün:


EFI "overdrive yatırılması" fenomeni vasitəsilə sinus node disfunksiyası aşkar zaman.
T-də erkən ventrikulyar ekstrasistol tip R və T-də atrial ekstrasistol tip P adlanır.
Sağlam bir insanda (xüsusilə atriyallarda) bu cür ekstrasistolların meydana çıxma ehtimalı ilə yadda saxlamaq lazımdır ki, ekstrasistoliyanın vaxtından əvvəl olması nə qədər qısa olsa, normal miokard üçün bir o qədər az xarakterikdir. Buna görə də, ilk dəfə erkən ekstrasistoliya ilə qarşılaşdıqda, miokardın refrakterlik dispersiyasının mövcudluğunu klinik və instrumental qiymətləndirmək lazımdır - yəni ekstrasistol vasitəsilə taxiaritmiya tetikleme ehtimalı. Ağciyər damarlarının ağızlarının əzələ birləşmələrinə əsaslanan erkən atrial ekstrasistol tez-tez orta yaşlı insanlarda aşkar edilməyə başlayır. Çox vaxt, səbəbiylə ekstrakardiyak xəstəliyin bir hissəsi kimi bir refleks mexanizmi ilə özünü göstərir yanlış həyat tərzi. Və aritmiya səbəbi aradan qaldırılmırsa, gec-tez erkən atrial ekstrasistol atriyal fibrilasiyanı tətikləməyə başlayır. Erkən atrial döyüntülərin, sol atrial dilatasiyanın və hipertoniyanın (yaxud gizli arterial hipertenziya) birləşməsi gələcək atrial taxiaritmiyaların ən etibarlı klinik göstəricisidir. Yaşlı insanlarda əksər hallarda erkən atrial ekstrasistol qeyd olunur.
Erkən mədəcik ekstrasistolunun klinik analizində həkimin çiyinlərinə daha böyük məsuliyyət düşür - həyati təhlükəsi olan mədəcik aritmiyaları demək olar ki, həmişə R-dən T. fenomeni ilə başlandığı üçün sağlam bir insanda erkən mədəcik ekstrasistoliyası yalnız qeyd edilə bilər. tez-tez bir ritm fonunda; daralması ilə orta diastolik olur:
Normo- və ya bradikardiya fonunda T-də R-nin təcrid olunmuş fenomeni onun xüsusi elektrofizioloji mənşəyi ilə əlaqədar olaraq həmişə şübhəlidir: erkən post-depolarizasiya. Məlum olduğu kimi, sağlam miokardda (xüsusilə mədəcik miokardında) erkən post-depolarizasiyalar üçün şərait yoxdur. Buna görə də, kəskin və ya xroniki üzvi miyokard zədələnməsi şəklində erkən ventrikulyar ekstrasistoliyanın aşkar səbəbləri rədd edilərsə, başqalarını - anadangəlmə olanları istisna etmək lazımdır. Nəzərinizə çatdırım ki, sözdə elektrik ürək xəstəliyi ilə erkən ventriküler ekstrasistol uzun müddət gizli patologiyanın yeganə təzahürü ola bilər.
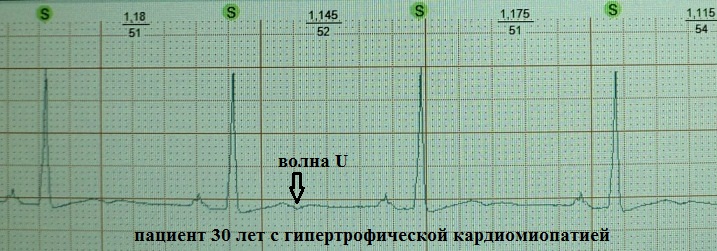
U dalğasının mənşəyi ilə bağlı hələ də konsensus yoxdur. Onun klinik əhəmiyyəti məsələsi mübahisəli olaraq qalır. Onun mənşəyi ilə bağlı bir neçə nəzəriyyə var:
1) U dalğası öz fəaliyyət potensialından sonra gələn gec potensiallardan qaynaqlanır.
2) U dalğası diastolun erkən fazasında mədəciklərin sürətli doldurulması dövründə mədəcik əzələlərinin uzanması nəticəsində yaranan potensiallardan yaranır.
3) U dalğası diastola zamanı sol mədəciyin divarının uzanması zamanı gecikmiş gec repolarizasiya nəticəsində yaranan potensiallardan qaynaqlanır.
4) U dalğası papilyar əzələlərin və ya Purkinje liflərinin repolarizasiyası ilə əlaqədardır.
5) U dalğası qapalı “arteriya-damar” dövrəsi boyunca normal arterial nəbz keçdikdən sonra venaların ağızlarında kifayət qədər intensivliyə malik mexaniki dalğanın yaratdığı elektrik rəqsləri nəticəsində yaranır.
Beləliklə, bütün nəzəriyyələr qısa müddət ərzində erkən diastol zamanı miokardın transmembran potensialını hipopolyarizasiyaya doğru dəyişdirən bəzi gec salınımların mövcudluğuna əsaslanır. 2 nömrəli nəzəriyyə mənə daha yaxındır.Orta dərəcədə hipopolarizasiya olunmuş miyokard həyəcanlılığı artırdı - bildiyiniz kimi, EKQ-də U dalğası xronoloji olaraq, məsələn, ekstrasistoliyanın asanlıqla baş verdiyi ürək dövrünün sözdə supernormal mərhələsi ilə üst-üstə düşür.
Qeyri-müəyyən (və mənim fikrimcə əhəmiyyətsiz) U dalğasının klinik əhəmiyyətidir. Normalda U dalğası kiçik (EKQ-də təqribən 1,5-2,5 mm), T dalğasını 0,02-0,04 saniyəyə izləyən pozitiv, düz dalğadır.O, V3, V4 aparıcılarında ən yaxşı şəkildə vizuallaşdırılır. Çox vaxt U dalğası ümumiyyətlə aşkar edilmir və ya T dalğasında “laylar”.Və, məsələn, dəqiqədə 95-100-dən çox ürək döyüntüsü zamanı onun aşkarlanması demək olar ki, mümkün deyildir. Normalda sağlam gənc yetkinlərdə ən böyük amplituda malik olduğuna inanılır. Bununla belə, nəzəri olaraq hər hansı bir klinik vəziyyətdə baş verə bilər, taxisistol ilə amplituda artır:

Mənfi U dalğasının norma üçün tamamilə xarakterik olmadığına inanılır. Mənfi U-salınması demək olar ki, həmişə bir növ patoloji ilə əlaqələndirilir. Başqa bir şey budur ki, belə bir dönüşün diaqnostik dəyəri tamamilə fərqli ola bilər:
Mədəcik ritminin əvəzedici (“qənaət”) rolu haqqında yalnız “paroksismal” SA və ya AV blokadalarında və ya passiv AV dissosiasiyasında ürəyin dayanması fonunda göründüyü hallarda danışmaq düzgündür. Digər hallarda, biz sürətləndirilmiş idioventrikulyar ritm (AVR) ilə qarşılaşırıq, bu, sanki motivsiz ("aktiv") görünür. Onun tezliyi dəqiqədə 110-120-dən çox deyil, əks halda ventrikulyar taxikardiya diaqnozu qoyulur. SIR-in yaranmasının bir neçə səbəbi var:
Kəskin miokard infarktı zamanı reperfuziya sindromu,
Sol mədəciyin sistolik funksiyasının azalması ilə tanınan orqanik ürək xəstəliyi (potensial bədxassəli Böyük ektopiyanın bir hissəsi kimi),
digitalis intoksikasiyası,
Sağlam insanlarda idiopatik hallar.
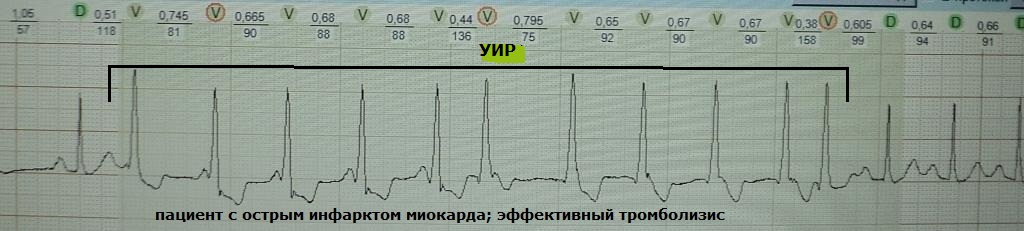
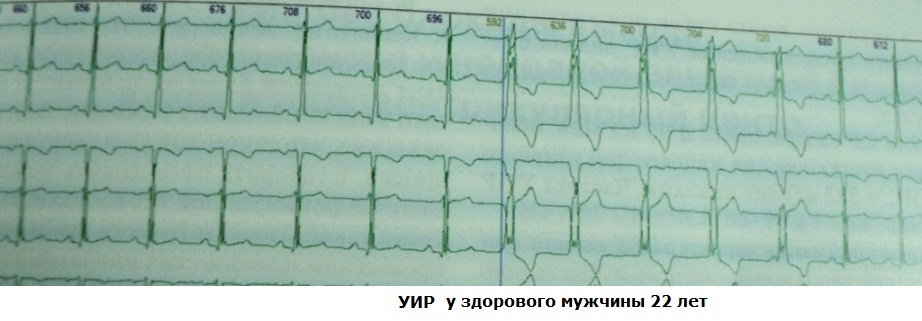
Ən tez-tez UIR koronar arteriyanın tam və ya qismən rekanalizasiyası zamanı kəskin miokard infarktında görünür. Belə bir vəziyyətdə böyük miqdarda kalsium heyrətlənmiş kardiyomiyositlərə daxil olur, bu da transmembran potensialını eşik səviyyəsinə (hüceyrənin hipopolarizasiyası) keçirir; nəticədə kardiomiositlər avtomatlaşdırma xassəsinə yiyələnirlər. SIR-lərin uğurlu reperfuziya üçün etibarlı meyar olmadığını bilmək vacibdir: rekanalizasiya qismən və ya aralıq ola bilər. Bununla belə, digər klinik əlamətlərlə birlikdə, koronar qan axınının bərpasının markeri kimi UIR-in proqnostik dəyəri kifayət qədər yüksəkdir. "Reperfusion" mədəciklərin fibrilasiyası halları çox nadirdir. Nümunələr:
Reperfuziya sindromu ilə əsasən kardioreanimasiyada işləyən xəstəxana mərhələsinin həkimləri qarşılaşır; poliklinika kardioloqları və ya funksional diaqnostika həkimləri UIR-in digər səbəbləri ilə daha çox məşğul olurlar.
Digitalis intoksikasiyası, UIR səbəbi olaraq, son illərdə getdikcə daha az yayılmışdır. Sadəcə xatırlamaq lazımdır.
böyük klinik əhəmiyyəti sol mədəciyin sistolik disfunksiyası fonunda üzvi ürək xəstəliyi olan xəstələrdə UIR müəyyən edir. Belə bir vəziyyətdə hər hansı bir mədəcik ektopiyası potensial bədxassəli kimi müalicə edilməlidir - bu, əlbəttə ki, mədəcik fibrilasiyasının başlaması ilə ani ürək ölümü riskini artırır, xüsusən də məşqdən sonra bərpa dövründə baş verərsə. Misal:
Hətta 10-15 il əvvəl, üzvi ürək xəstəliyi olmayan insanlarda UIR-ni qeydiyyata alarkən, kardioloqlar "qeyri-müəyyən" klinik proqnoz hökmü verdilər - belə subyektlər tibbi himayə altında idi. Lakin onların uzunmüddətli müşahidələri göstərdi ki, UIR qəfil ürək ölümü riskini artırmır və belə hallarda "kosmetik" aritmiyadır. Çox vaxt sağlam insanlarda UIR digər ürək və qeyri-ürək anomaliyaları ilə əlaqələndirilir: WPW fenomeni, əlavə akkordlar, erkən ventrikulyar repolarizasiya sindromu, təzahürlər birləşdirici toxuma displaziyası sindromu. UIR-in klinik əhəmiyyəti aritmiyanın subyektiv tolerantlığı və onun intrakardiyak hemodinamikaya təsiri (ürəyin aritmogen dilatasiyasının inkişaf ehtimalı) ilə müəyyən ediləcək. Nümunələr:

Tezlik dəyişkənliyi və mədəcik komplekslərinin polimorfizmi kimi UIR parametrləri ilə həkim çaşdırılmamalıdır. Ritmin qeyri-müntəzəmliyi ektopik mərkəzin daxili avtomatizmi və ya Wenckebach dövri nəşrləri ilə çıxışın blokadası ilə müəyyən edilir. Ektopik komplekslərin görünən politopikliyi, əslində, həyəcanın aberrant aparılmasından başqa bir şey deyil. Ümumi rəyə görə, sağlam fərdlərdə UIR mexanizmi anormal avtomatizmdir.
Sürətlənmiş mədəcik ritmlərinin differensial diaqnostikasında Ashman fenomeni, WPW fenomeni və taxi və ya bradidən asılı budaq bloku istisna edilməlidir.
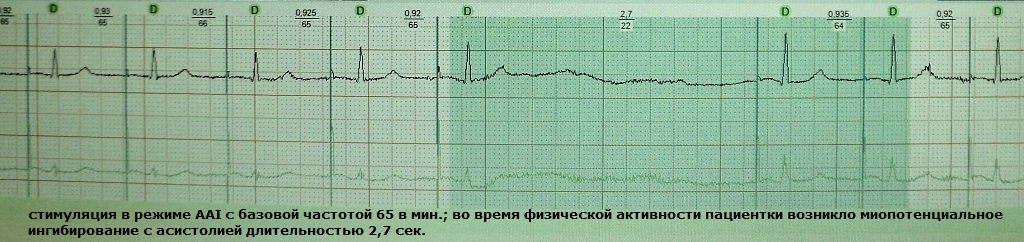
Bu, kardiostimulyatorun döş qəfəsinin, çiyin qurşağının, qarın əzələlərinin və ya diafraqmanın skelet əzələlərinin potensialına qarşı həssaslığının bir variantıdır. Nəticədə, aşkarlayıcı elektrod, ekstrakardiyak siqnalları qəbul edərək, növbəti süni impulsu maneə törətmək əmrini verir - xəstə üçün zəiflənə bilən ürək fasiləsi baş verir. Bir qayda olaraq, miyopotensial inhibə bəzi hərəkətlər, məsələn, əllərlə aktiv iş ilə təhrik edilir. Bu fenomen monopolyar qurğuşun konfiqurasiyası olan kardiostimulyatorlar üçün xarakterikdir; onlar son illərdə daha az və daha az implantasiya edilmişdir. Nümunələr:
Miyopotensial inhibənin düzəldilməsi üçün seçimlər: 1) elektrodun həssaslıq həddinin azaldılması, 2) sistemin bipolyar sensor versiyası üçün yenidən proqramlaşdırılması, 3) elektrodun yenisi, bipolyar nüvəsi ilə əvəz edilməsi.
Məlum olduğu kimi, delta dalğası AV node üçün xarakterik olan impuls gecikməsi olmadan əlavə antegrad keçirmə yolunun olması səbəbindən mədəciklərin əvvəlcədən həyəcanlanmasının xüsusi bir əlamətidir. QRS kompleksini genişləndirən və preexcitation səbəbiylə P-Q intervalını qısaldan delta dalğası şəklində adi EKQ şəkli WPW fenomeni adlanır. Bununla belə, bəzən əslində mövcud olmayan bir delta dalğasını aşkar etmək üçün bir "imtiyaz" var, lakin başlanğıcı preexcitation ilə çox oxşar olan ventrikulyar ekstrasistol var. Bu sözdə psevdodelta dalğasıdır. Bənzər bir mədəcik kompleksi davamlı delta dalğasını təqlid edir (sinonimlər: davamlı antidromik keçiricilik, Kent paketindən ekstrasistol). Diaqnostik çətinlik standart EKQ-də psevdodelta dalğası olan mədəcik ekstrasistoliyası qeydə alınarsa baş verir. Uzunmüddətli EKQ monitorinqini təhlil edərkən hər şey yerinə düşür: Kent paketindən ekstrasistollarla WPW fenomeni (bərk delta dalğası) Həmişəəsl delta dalğası olan mədəcik komplekslərinin olması ilə birləşdiriləcək. Əksinə, psevdo-delta dalğası ilə mədəcik ekstrasistolunu qeyd edərkən, WPW fenomeninin klassik əlamətləri (aralıq preexcitation daxil olmaqla) aşkar edilməyəcəkdir. Nümunələr:
Pseudo-delta dalğasının "eninə" görə, ekstrasistolik fokusun lokalizasiyasını mühakimə etmək olar: endokardial və ya epikardial. Alqoritm aşağıdakı kimidir: 1) yalançı delta dalğası 50 ms-dən çox olarsa, o zaman PVC-nin epikardial mənşəyi haqqında danışmaq olar, 2) əgər yalançı delta dalğası 50 ms-dən azdırsa, diqqət yetirin. 12 aparıcı EKQ-də ekstrasistolda ən qısa RS intervalına qədər : onun müddəti 115 ms-dən az fokusun endokard lokalizasiyasını göstərir, 115 ms və ya daha çox müddətlə isə üçüncü mərhələyə keçirlər: q-nin olması. -qurğuşun aVL-də dalğa, 3) qurğuşun aVL-də q dalğasının olması PVC-nin epikardial mənşəyini, onun olmaması - endokardial haqqında. Məsələn, aşağıdakı EKQ-də, hətta ən kobud hesablamalara görə, psevdodelta dalğasının eni 50 ms-dən çoxdur:
Ekstrasistol fokusunun lokalizasiyası təkcə invaziv aritmoloqları maraqlandırmır: tez-tez epikardial ekstrasistol ilə ürəyin aritmogen dilatasiyasının inkişaf riski daha yüksəkdir.
. Tez-tez ürək ritmi ilə miyokardın enerji ehtiyatları səfərbər olunur. Tachysystole epizodu çox uzun müddət davam edərsə və ya ürək dərəcəsi həddindən artıq yüksək olarsa, hüceyrədaxili metabolizm pozulur (yükün öhdəsindən gələ bilmir) - keçici miokard distrofiyası meydana gəlir. Belə bir vəziyyətdə EKQ-də taxikardiya bitdikdən sonra posttaxikardiya sindromu adlanan repolarizasiyada qeyri-spesifik dəyişikliklər aşkar edilə bilər. Teorik olaraq, bərpa dövründə hər hansı bir taxikardiyadan (sinus, supraventrikulyar və ya mədəcik) sonra taxikardiyadan sonrakı sindromun təzahürləri baş verə bilər. Klassik formada bu, prekordial aparatlarda T dalğasının keçici reversiyasıdır. Bununla belə, praktik təcrübə göstərir ki, taxikardiyadan sonra EKQ dəyişiklikləri ST seqmentinə də təsir edə bilər. Buna görə də, klinik praktikada posttaxikardiya sindromunun aşağıdakı təzahürləri baş verir:
S-T seqmentinin yuxarıya doğru çıxıntısı olan əyri yüksələn depressiyası ("sistolik həddindən artıq yük" kimi),
- S-T seqmentinin "yavaş" oblik-yuxarı depressiyası,
Mənfi T dalğası.
Posttaxikardit sindromunun müddəti gözlənilməz dərəcədə dəyişir: bir neçə dəqiqədən bir neçə günə qədər. Davamlı simpatikotoniya ilə posttaxikardiya sindromunun təzahürləri aylar və illər ərzində mövcud ola bilər. Klassik nümunə, labil psixikası olan yeniyetmələr və gənclər üçün xarakterik olan EKQ-nin yetkinlik yaşına çatmayan növüdür (V1-V3 aparatlarında mənfi T dalğaları).
Post-taxikardit sindromu üçün variantları qısaca nəzərdən keçirək.
taxikardiya sonra yuxarı qabarıq ilə yüksələn S-T seqment depressiya, bir qayda olaraq, sol mədəciyin miokard hipertrofiyası ilkin təzahürləri olan şəxslərdə formalaşır; belə xəstələrdə standart istirahət EKQ tamamilə normal parametrlərə malikdir. Ən aydın depressiya V5, V6 aparıcılarında müşahidə olunur. Onun görünüşü hər kəsə tanışdır:

Bir qayda olaraq, taxikardiya epizodundan sonra bir saatdan çox olmayan müddətdə EKQ normala qayıdır. Miokard hipertrofiyası irəliləyirsə, onda ST seqmentinin normallaşması saatlarla, hətta günlərlə gecikir və sonradan sistolik yüklənmənin təzahürləri istirahətdə "sabit" olur.
S-T seqmentinin "yavaş" oblik-yuxarı depressiyası nadirdir. Çox vaxt bu, NCD tipli funksional miokard pozğunluqları fonunda taxikardiyadan sonra görünür.

Mənfi T dalğası taxikardiyadan sonrakı sindromun ən çox yayılmış variantıdır. Son dərəcə qeyri-spesifikdir. Üç misal verəcəyəm.
Davamlı simpatikotoniya fonunda 21 yaşlı oğlanda prekordial aparatlarda mənfi T dalğaları (EKQ-nin yetkinlik yaşına çatmayan növü hesab edilə bilər):

Mədəcik taxikardiyasından sonra yaranan sinədə mənfi T dalğaları:

Supraventrikulyar taxikardiyadan sonra yaranan sinə kanallarında mənfi T dalğaları:
Klinik əhəmiyyəti posttaxikardiya sindrom əladır! Bu, lazımsız xəstəxanaya yerləşdirmə və tibbi müayinələrin tez-tez səbəbidir. Xüsusilə birlikdə iskemik dəyişiklikləri təqlid edir ürək sindromu, posttaxikardit sindromu koronar patologiyanı "mimika" edə bilər. Onu xatırla! Diaqnozunuzda uğurlar!
İnsanların təxminən 2/3 hissəsində Onun budaqlarının sol ayağı iki budağa deyil, üçə bölünür: ön, arxa və orta. Orta filial boyunca elektrik həyəcanı IVS-nin ön hissəsinə və sol mədəciyin ön divarının bir hissəsinə qədər uzanır.
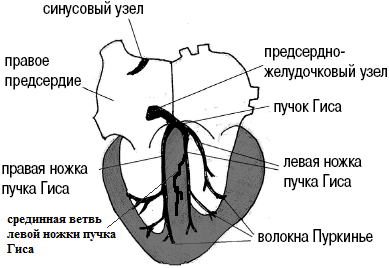
Onun təcrid olunmuş blokadası olduqca nadir haldır. Ancaq bu baş verərsə, onda IVS-nin bir hissəsi və sol mədəciyin ön divarı anormal şəkildə həyəcanlanır - sol mədəciyin arxa və yan divarları tərəfdən. Nəticədə, üfüqi müstəvidə ümumi elektrik vektoru irəli yönəldiləcək və V1-V3 aparıcılarında yüksək R dalğalarının (qR, R və ya Rs kompleksləri) formalaşması müşahidə olunur. Bu şərti aşağıdakılardan fərqləndirmək lazımdır:
WPW sindromu,
sağ mədəciyin hipertrofiyası,
Posterior-bazal miokard infarktı,
Təbii səbəblərə görə sağ mədəciyin potensialı üstünlük təşkil etdiyi zaman həyatın ilk illərindəki uşaqların normal EKQ-si.
His dəstəsinin sol qolunun median filialının blokadası həm funksional keçiricilik pozğunluğunun bir hissəsi kimi baş verə bilər, həm də dolayı yolla, məsələn, koronar arteriya xəstəliyinin subklinik EKQ markeri olan ön enən arteriyanın aterosklerotik lezyonunu əks etdirə bilər. .


Bu sətirlərin müəllifi peşə fəaliyyəti dövründə sözün əsl mənasında bu keçiricilik pozğunluğu ilə bir-iki dəfə qarşılaşıb. İcazə verin sizə belə bir müşahidə verim. Şiddətli retrosternal ağrı fonunda xəstədə aşağıdakı EKQ nümunəsi təsdiq edilmişdir (Şəkil A): aVL, V2 və V3 aparıcılarında ST seqmentinin oblik yüksəlməsi; ön-yuxarı yarımblok və His dəstəsinin sol ayağının median dalının blokadası (V2, V3 aparıcılarında yüksək amplitudalı R dalğaları). Hücum xaricində EKQ normala döndü (şəkil B).
Koronar angioqrafiyada nitratların intrakoronar yeridilməsi ilə keçən xəstədə orta üçdə birində ön enən arteriyanın spazmı aşkar edilmişdir; konsentrik koronar ateroskleroz yox idi. Vazospastik angina diaqnozu qoyuldu. Beləliklə, median filialının blokadası yalnız "dərin" miokard işemiyasını əks etdirən anginal hücum zamanı ortaya çıxdı.
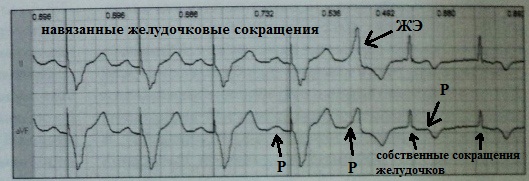
Məlum olduğu kimi, kardiostimulyator sindromu atrial və ventriküler daralmaların normal ardıcıllığının xroniki olaraq mövcud pozulması, məsələn, ventrikuloatrial keçiricilik və ya qeyri-adekvat uzun AV gecikməsi səbəbindən təhrik edilə bilər; və ya onun təzahürü ilə əlaqələndirilir təbii (öz) ürək sancmalarının və tətbiq edilənlərin hemodinamik qeyri-ekvivalentliyi.
Psevdokardiostimulyator sindromu ventrikuloatrial keçiriciliyin və ya kardiostimulyator sindromuna oxşar kliniki təzahürlərlə ağır 1-ci dərəcəli AV blokadasının olması ilə əlaqədar, lakin kardiostimulyatorun olmaması ilə bağlı hemodinamik pozğunluqdur. Bu "psevdosindromun" inkişafı ən çox 350-400 ms-dən çox olan 1-ci mərhələnin uzunmüddətli AV blokadası ilə müşahidə olunur, elektrokardioqrafik olaraq P dalğası əvvəlki mədəcik kompleksinin S-T intervalını üst-üstə düşməyə başlayır; bu halda atrial sistol qapalı mitral qapağın fonunda baş verir.
İcazə verin sizə bir ədəbi müşahidə verim. Xəstə DDDR rejimində kardiostimulyatorun implantasiyasından 4 il sonra CHF dekompensasiyası simptomları ilə klinikaya 50 əsas stimullaşdırma tezliyi ilə daxil olub. EKQ AV blokada 1 tbsp ilə sinus ritm aşkar. Müddət təxminən 600 ms:
Atrial stimullaşdırmanın ümumi faizi 5%, mədəciklər - 7% -dən çox olmamışdır. Dinamikada müəyyən edilmişdir ki, tətbiq olunan ritm və ya P-sinxron mədəcik stimulyasiyasının nadir epizodları mədəcik ekstrasistoliyası ilə kəsilir, bu da yenidən 1-ci mərhələnin ağır AV blokadası ilə sinus ritmi ilə müşayiət olunur:
Bu kardiostimulyatorun iş alqoritmi belə idi ki, mədəciklərin hər hansı bir daralmasından sonra 450 ms-lik atrial refrakter dövr işə salındı və P dalğası mədəcik kompleksindən təxminən 200 ms sonra - yəni çox erkən və buna görə də aşkar edilmədi. Bu, ventriküler pacingin demək olar ki, tamamilə inhibə edilməsinə səbəb oldu. Bu vəziyyətdə ya atrial refrakter dövrü qısaltmaq, ya da tam AV blokunun inkişafına səbəb olmaq lazım idi. Bu xəstəyə, ürək çatışmazlığının əsas terapiyasına əlavə olaraq, Verapamilin yüksək dozaları təyin edildi, bu da AV keçiriciliyini maneə törətməklə, mədəciklərin daralmasının 100% tətbiq edilməsinə səbəb oldu (P-sinxron stimullaşdırma). Tibbi AV blokadası həlledici amil oldu - bu, atriya və mədəciklərin daralmasında desinxronizasiyanı aradan qaldırmağa imkan verdi, bundan sonra ürək çatışmazlığı hadisələri dayandırıldı.
Bu nümunədə, 1 osh qaşığı uzunmüddətli AV blokadasının necə tələffüz edildiyini görürük. ürək çatışmazlığının inkişafına səbəb ola bilər.
Bəzən psevdokardiostimulyator sindromu ilə "atlama" P dalğası fenomenini müşahidə edə bilərsiniz ( P-atladı) AV keçiriciliyindəki nəzərəçarpacaq yavaşlama fonunda P dalğası QRS kompleksində sadəcə “həll edilmir”, əksinə ondan əvvəl gəlir.
- ventrikuloatrial keçiriciliyin olmadığı halda mədəciklərin daralmasının təsiri altında RR intervalının uzunluğunun dəyişməsi. Ənənəvi olaraq bu aritmiya sinus P dalğalarının sayı mədəcik QRS komplekslərinin sayından çox olduqda baş verir - yəni 2-ci və ya 3-cü dərəcəli AV blokadası ilə. Eyni zamanda, QRS kompleksini ehtiva edən PP intervalı mədəciklərin daralmasından azad olan PP intervalından daha qısa olur:
Bununla belə, ventrikulofaz sinus aritmiya mədəcik ekstrasistoliyası, süni mədəciyin stimullaşdırılması ilə müşahidə edilə bilər. Misal üçün:
Bu fenomenin ən çox ehtimal olunan mexanizmi mədəciklərin sistolası zamanı atriyalların uzanmasıdır. sinoaurikulyar düyünün mexaniki stimullaşdırılması.
Son illərdə mədəciklərin erkən repolarizasiyası sindromuna klinik və elektrokardioqrafik yanaşma əhəmiyyətli dəyişikliklərə məruz qalmışdır. Mütəxəssislərin konsensus rəyinə görə, klinik təzahürlər olmadıqda (polimorf mədəcik taxikardiyasının və ya mədəciklərin fibrilasiyasının paroksismləri) bu sindrom düzgün adlanır. erkən ventrikulyar repolarizasiya nümunəsi, beləliklə, zərərsiz EKQ anomaliyası çərçivəsində cari yaxşılığını vurğulayır. Müddət sindromu RRG-dən istifadə etmək tövsiyə olunur yalnız bayılmadan əziyyət çəkən və ya mədəcik taxiaritmiya mexanizmi ilə qəfil ürək ölümündən əziyyət çəkən simptomatik xəstələrdə. GERD fenomeninin bu gedişatının müstəsna nadirliyini (~ 10.000 nəfərə 1) nəzərə alaraq, terminin istifadəsi naxış təkcə prioritet deyil, yeganə düzgün hesab edilməlidir.
RGC modelinin diaqnozu üçün meyarlar daha sərt hala gəldi. S-T seqmentinin konkav hündürlüyünün GC-nin markerlərindən biri olduğunu düşünmək səhvdir.Analiz mövzusu yalnız R dalğasının enən hissəsinin deformasiyası: üzərində çentikin (j dalğasının) olması və ya onun hamarlığı RRJ modelinə aiddir. İzolinedan (istinad nöqtəsi P-Q intervalının mövqeyidir) çentiğin yuxarı hissəsinə və ya hamarlığın başlanğıcına qədər olan məsafə iki və ya daha çox ardıcıl standart EKQ aparatlarında (aVR, V1-V3 telləri istisna olmaqla) ən azı 1 mm olmalıdır. ); QRS kompleksinin eni 120 ms-dən az olmalıdır və QRS-in müddətinin hesablanması yalnız RGC nümunəsinin olmadığı aparıcılarda aparılır.


Yuxarıda təsvir edilən meyarlara görə, yalnız 1 nömrəli EKQ-də PGC nümunəsi var:
Təəssüf ki, RGC modelinin potensial bədxassəli olması və onun sindroma keçid ehtimalı üçün hələ də etibarlı meyarlar yoxdur. Bununla belə, aşağıdakı klinik əlamətlər olduqda, PPJ nümunəsi olan bir subyekt tibbi nəzarət altında olmalıdır:
Ürək sürətində dəyişiklik olmadıqda j nöqtəsinin yüksəkliyində dinamik dəyişiklik,
"R-T" tipli mədəcik ekstrasistollarının olması,
Klinik gedişatında vazovagaldan fərqli olan bayılmanın olması (yəni “birdən yerə yıxıldım” kimi huşunu itirmə),
Sənədləşdirilmiş QC nümunəsi ilə 45 yaşdan kiçik birinci dərəcəli qohumda izah olunmayan ölüm
Əksər aparıcılarda RRJ modelinin olması (aVR, V1-V3 - nəzərə alınmır),
j dalğasının S-T üfüqi və ya aşağı seqmentinə keçidi.
S-T seqmentinin xarakterini (artan, üfüqi və ya enən) müəyyən etmək üçün Jt nöqtəsinin mövqeyi və ondan 100 ms məsafədə S-T seqmentindəki nöqtə müqayisə edilir:
Mobitz II tipli 2-ci dərəcəli AV blokadasının aşkarlanması demək olar ki, həmişə əlverişsiz proqnoz əlamətidir, çünki onun olması, birincisi, AV düyünündən distal keçiricilik pozğunluğunu əks etdirir, ikincisi, tez-tez daha ağır dromotrop çatışmazlığın inkişafının xəbərçisi kimi xidmət edir. məsələn, tam AV blokadası.
Eyni zamanda, praktiki kardiologiyada 2-ci mərhələnin AV blokadasının əhəmiyyətli dərəcədə overdiagnosis var. Mobitz II növü. Belə bir blokadanı təqlid edə biləcək vəziyyətləri nəzərdən keçirin - sözdə psevdo-Mobitz II (yanlış AV bloku II dərəcəli II tip):
AV blok II dərəcəli I tipli uzun AV nodal dövri nəşrlər;

Vagus sinirinin tonusunda qəfil keçici artım;

Gizli;

Ventriküler ekstrasistoldan sonra;

Sindrom W.P.W.;
Ürək dövrünün repolarizasiya mərhələsində miyokard sinsitinin bitişik sahələri arasında potensial fərq. Sağlam miokardda refrakterliyin dispersiyası minimaldır və onun klinik əhəmiyyəti sıfıra meyllidir. Bir xəstədə miokardın refrakterliyinin dispersiyasının olması haqqında danışarkən, biz a priori profibrilator aritmiyanın inkişaf riski yüksəkdir.
Refrakterliyin kliniki əhəmiyyətli dispersiyasının inkişafı 2 halda mümkündür: 1) ağır sistolik disfunksiya ilə üzvi ürək xəstəliyinin olması; 2) ion nəqlinin pozulması (kanelopatiya, elektrolit balansının pozulması). Hər iki halda, ürək dövrünün bütün fazalarında elektrik həyəcanının paylanması homojen olmayacaq, yəni repolarizasiya (nisbi refrakterlik) zamanı vaxtından əvvəl fəaliyyət potensialının yaranması üçün şərait yaranır - bu, elektrokardioqrafik olaraq ekvivalentdir. ekstrasistolik daralma. Ekstrasistolik həyəcan cəbhəsi eyni dərəcədə asinxron olacaq, buna görə də repolarizasiya zamanı növbəti elektrik dalğasının bir neçə dalğaya parçalanmasına və fibrilator aktivliyin inkişafına qədər başqa bir ekstrasistolun və s. atria və ya mədəciklər.
Nümunə 1. Kəskin miokard infarktında başqa bir PVC polimorfik VT-ni tetikledi, bu da VF-yə çevrildi:
Misal 2. Şiddətli hipokalemiyası olan xəstə (1,7 mmol/l). "Nəhəng" Q-T intervalı (~ 750 ms). Bunun fonunda tez-tez politopik ektopik sancılar görünür. Ventriküler fibrilasiyanın inkişaf riski yüksəkdir:

Refrakterlik dispersiyası, elektrofizioloji bir anlayış olsa da, sol mədəciyin sistolik disfunksiyasının instrumental əlamətlərinin olması əsasında təsdiqlənmiş həyati təhlükəsi olan mədəcik taxiaritmiya riskinin artmasının bir göstəricisi kimi təsviri mənada klinisyenler tərəfindən daha tez-tez istifadə olunur. İyonların daşınmasının bəzi pozğunluqları istisna olmaqla, refrakterlik dispersiyasının birbaşa EKQ təzahürləri yoxdur.
Oxşar məqalələr