Почему часто возникает фурункул у ребенка, лечение которого является большой проблемой для родителей? Это острое гнойное поражение кожи свидетельствует о наличии серьезной инфекции в организме.
Причины болезни
Группа риска:
- Это заболевание нередко бывает у детей, молодых людей.
- Особенно часто плотные гнойные шишки наблюдаются у подростков.
Микроорганизмы, вызывающие фурункулез:
- В 99% случаев этой патологии единственным микробом, который способен вызывать появление фурункулов, является золотистый стафилококк.
- Иногда стрептококк, другие бактерии, грибная инфекция приводят к развитию плотных гнойных шишек.
- Эти патогенные микроорганизмы постоянно присутствуют в нашем организме. Но в обычных условиях они подавляются иммунной системой либо штаммами полезных бактерий.
- Когда фурункул у детей появляется многократно, в большом количестве, то речь идет о болезни, вызванной таким патогеном.
Факторы, способствующие развитию болезни:

- Нарушение работы потовых желез. Это происходит, если ребенку жарко, имеется излишняя потливость.
- Нарушение обменных процессов в детском организме.
- Стирка одежды ребенка порошком, вызывающим аллергическую реакцию.
- Плохая личная гигиена.
- Царапины, трещины, потертости и раздражения кожных покровов.
- Тонкая чувствительная детская кожа.
- Любой маленький прыщ может превратиться в фурункул.
- Ослабление иммунитета.
Клинические признаки фурункулеза
При этой патологии:
- Периодически в течение длительного времени появляются множественные воспаленные шишки с гноем.
- Их размер составляет 1 см и более.
- Иногда воспаление настолько выраженное, что развивается сильная интоксикация, повышается температура тела.
- Возникает инфильтрат, ткани становятся плотными, краснеют, отекают.
- Ребенка беспокоит сильная боль.

- Это воспаление волосяного фолликула значительных размеров, которое возникает при определенных условиях под воздействием патогенных микробов.
- Сверху фурункул выглядит как большой прыщ, но основной очаг воспаления находится в глубоких слоях кожи.
- На поздних стадиях болезни в центре пораженного участка образуется гнойный стержень.
- Плотный чирей созревает в течение недели, после чего иногда может самостоятельно вскрыться, постепенно происходит процесс заживления.
Локализация фурункулов:
- Чаще всего чирей появляется на попе, бедре, шее. Иногда он бывает в носу и возле него.
- Часто плотный нарыв появляется вокруг губ, на подбородке, щеках.
Лечение патологии
Самостоятельное лечение созревшего фурункула рискованно:
- Прокалывать, выдавливать гнойную шишку, вскрывать ее самостоятельно в домашних условиях ни в коем случае нельзя, поскольку патологическое содержимое, вместо того чтобы идти наружу, опускается в глубокие слои кожи.
- Если шишка находится рядом с кровеносным сосудом, то все эти микробы прямиком попадают в кровь. Инфекция проникает в окружающие ткани и распространяется в организме.
Осложнения фурункулеза
 Нельзя тянуть с терапией:
Нельзя тянуть с терапией:
- Если это заболевание не лечить, произойдет гнойное расплавление тканей.
- Воспаленный подкожный очаг превратится в большой мешочек с гноем.
- Затем он прорвется, почернеет и превратится в карбункул. Происходит некроз, омертвение тканей.
Самолечение на поздних стадиях очень опасно:
- Самостоятельные попытки вскрыть созревший гнойник могут привести к тяжелейшим осложнениям.
- Развивается сепсис, заражение крови.
- Есть риск возникновения менингита.
- Результатом осложнений может стать летальный исход.
- Зона в виде треугольника под носом имеет специфическое кровоснабжение. Если инфекция возникла в этой области и пациент распространяет ее вглубь кожи, выдавливая гной, имеется большая вероятность попадания ее в сосудистое русло. Затем она проникает в головной мозг.
- В медицинской практике неоднократно наблюдались случаи, когда в результате неправильного лечения этой инфекции развивались менингит, энцефалит.
- Самолечение действительно очень опасно. Фурункулез — это болезнь, с которой нужно идти к врачу. Созревший болезненный гнойник должен вскрывать только хирург.
Необходимо системное общее лечение
Обычно вылечить фурункулез только местными средствами невозможно:

- Нужно уничтожить патогены и восстановить защитные силы организма.
- Эффективным является прием внутрь антистафилококковых антибиотиков. Из многих антибактериальных препаратов врач выбирает необходимый антибиотик для конкретного больного.
- При лечении кожных инфекций не удается справиться за неделю. Необходимо длительное лечение.
- Когда появится гнойный стержень, нужно часто менять повязки со специальными мазями. Но только врач должен их назначить.
- Если фурункулы постоянно возникают вновь, необходимо сделать анализ крови, чтобы узнать, нет ли у пациента сахарного диабета. Очень часто такие гнойные поражения кожи являются признаком этой болезни.
Что делает хирург? Действия врача зависят от развития болезни. На начальной стадии патологии можно сделать повязку с гипертоническим раствором, не прибегая к оперативному вмешательству.
Гнойный выступ на коже вскрывается, если:
- Очаг воспаления очень большой.
- Заболевание продолжается больше двух недель.
- На одном участке повторно в течение короткого промежутка времени появляются гнойники.
- Возникает . Толстая корка покрывает верхушку расплавленного некротического стержня гнойной шишки, не дает эвакуироваться патологическому содержимому.
Профессионал в случае необходимости вскрывает этот огромный созревший чирей:

- Кожная поверхность вокруг очага поражения и фурункул тщательно обрабатываются антисептиком.
- Затем хирург делает широкий продольный разрез, чтобы создать условия для оттока и эвакуации гноя, токсических веществ.
- Края раны разводятся.
- В результате из гнойника выделяется содержимое.
- Вся патологическая жидкость удаляется.
- На рану накладываются специальные повязки, чтобы в ране ничего больше не накапливалось.
- Пациент сразу начинает чувствовать себя лучше. Снижается температура, уменьшается боль.
- Такое хирургическое вмешательство может выполнять только хирург, потому что при неправильном лечении весь гной попадет в кровь.
Доврачебная помощь
Что сделать самостоятельно в начале болезни:
- Можно наложить солевой компресс с гипертоническим раствором.
- Сначала нужно промыть пораженное место теплым раствором хозяйственного мыла, чтобы очистить его и смыть микробов, которые здесь находятся.
- Растворяется одна столовая ложка соли в стакане воды.
- Стерильную марлевую повязку нужно намочить в этом растворе, чуть-чуть отжать и наложить на болезненный участок кожи.
- Сверху закрепить пластырь.
- Когда повязка подсыхает, туда нужно подливать гипертонический раствор либо менять повязку.
- Соль вытягивает из раны патологическую жидкость, гной. Микробы погибают.
- Созревание фурункула ускоряется.
 Алоэ помогает излечить эту кожную инфекцию:
Алоэ помогает излечить эту кожную инфекцию:
- Нужно наложить чистый раскрытый лист алоэ на рану.
- Это растение содержит природные антисептики.
- Его сок действует подобно гипертоническому раствору.
Мазь Вишневского — эффективное средство:
- Чтобы гнойник вскрылся самостоятельно, при первых признаках болезни можно использовать компресс с этой мазью.
- Его нужно менять через 6 часов.
- Вещества, составляющие основу лекарства, проникают в глубокие слои пораженной кожи.
- Раневая поверхность очищается и подсушивается.
- Чередование таких компрессов с повязками, содержащими антибактериальные средства, усиливает эффективность лечения.
- Если фурункул прорвался, рану обрабатывают перекисью водорода. Обязательно наложить стерильную повязку.
Профилактика фурункулеза
Необходимо:
- Проверить гигиенические привычки ребенка.
- Важно следить за чистотой его кожи, регулярно мыть его.
- Не следует постоянно применять бактерицидные сорта мыла, поскольку они убивают полезные бактерии на коже.
- Важно своевременно лечить носоглотку.
Фурункулез у ребенка является серьезным инфекционным заболеванием, которое нельзя оставлять без внимания. Нужно своевременно обращаться к квалифицированным врачам.
Если созрел один фурункул, в случае множественных гнойных обширных поражений необходимо идти к хирургу. Если постоянно возникают такие обширные гнойники, нужно отправляться к иммунологу.
Медики указывают на множество причин, способствующих развитию этой болезни на детской коже. Появления фурункула вызываются следующими факторами:
- несоблюдение правил гигиены относительно соблюдения чистоты кожи;
- занозы, ссадины, царапины и прочие кожные микротравмы;
- несбалансированность питания;
- слабый иммунитет;
- повышенная потливость;
- нарушения метаболизма;
- недостаток одного или нескольких витаминов в организме;
- длительное нахождение в плохо вентилируемом помещении;
- сахарный диабет;
- нарушения в эндокринной системе;
- причина развития фурункула в носу – частые насморки и ковыряние в носовых проходах;
- переохлаждение или перегрев организма;
- длительно принимались глюкокортикостероидные медикаменты;
- туберкулез , гепатит и прочие инфекции;
- вросшие волосы;
- ангина, бронхит, пневмония и прочие тяжело протекающие болезни;
- стресс.
При появлении фурункула на коже грудного младенца чаще всего ответственность лежит на родителях. Обычно именно халатность родителей становится причиной развития фурункулеза.
После появления прыща мамам и папам нужно подумать о первопричинах этого явления и больше не допускать подобных ошибок в будущем. Если не удалось избежать фурункула, то нужно обратиться к педиатру.
Родители не всегда могут отличить фурункулез от прочих кожных болезней.
Причины
Главными факторами, способными спровоцировать фурункулы у детей, считаются:
- несоблюдение личной гигиены – редкое мытье родителями малышей;
- поверхностная травматизация в виде царапин, расчесов, мелких ссадин, особенно на животе;
- рацион питания, несоответствующий возрастному периоду;
- падение уровня иммунитета;
- повышенная функциональность потовых и сальных желез;
- нарушение обмена веществ на фоне эндокринных болезней;
- переохлаждение или перегрев – несоблюдение температурного режима в жилых помещениях;
- прием глюкокортикостероидов на протяжении длительного периода времени;
- простудные и инфекционные заболевания, перенесенные немного ранее;
- вросшие волосы в кожу;
- постоянные стрессовые состояния.
Фурункул у детей – первый сигнал родителям о необходимости пересмотра образа жизни и выполнения правил гигиены и кормления. Чирей у ребенка – симптом не только фурункулеза, но и сигнал организма о протекающих латентных формах иных заболеваний.
Основная причина фурункулеза у ребенка до года – попадание стафилококка в небольшую травму кожного покрова и его размножение там. Процесс размножения приводит к гнойничкам луковицы волоса, тканях, прилегающих к ней.
Но почему фурункулез проявляется не у всех детей, которые во время каждой прогулки обязательно приходят домой с мелкими ранениями? К тому же стафилококк – не такой уж редкий патогенный микроорганизм, чтобы у одного ребенка он вызвал появление фурункула, а у тысячи других – нет.
Основной причиной появления фурункула являются микробы-стафилококки. В 99% случаев возбудителем является конкретный представитель этого рода бактерий - золотистый стафилококк. В 1% случаев в воспалении волосяного фолликула виноват эпидермальный стафилококк.
Не каждый детский организм способен уничтожить бактерию. Выделяют следующие причины заболевания ребенка:
- Ослабленный иммунитет;
- Нарушение в работе эндокринной системы;
- Эмоциональное напряжение;
- Стрессы.
Главной причиной, которая может привести к развитию фурункула у ребенка - попадание под кожу бактериальной инфекции. Этому могут способствовать микротравмы кожи, несоблюдение ребенком правил личной гигиены, ослабленный иммунитет.
Дети часто болеют на фурункулез после переохлаждения, либо фурункулез развивается параллельно тяжело протекающих заболеваний, таких как ангина, бронхит, воспаление легких и др.
Наиболее часто провоцирует развитие фурункулеза у ребенка микроб стафилококк. Значительно реже возбудителем является стрептококк.

Причинами заболевания являются
- переохлаждение,
- грязь
- или натертости на коже.
Фурункулез у детей – это достаточно распространенное заболевание кожных покровов, вызываемое представителями гнойной микробной флоры – стафилококками. Появление многочисленных фурункулов на коже ребенка – это не только неприятный косметический дефект, но и свидетельство серьезных нарушений в работе всего организма.
Причины заболевания
Фурункул – это гнойное воспаление, которое появляется на любом участке тела. Вид его известен всем и определить, что у вашего ребенка фурункул будет несложно.
К появлению фурункулов у ребенка следует отнестись со всей серьезностью. Возникновение этих гнойников свидетельствует о том, что под кожей развивается воспаление, спровоцированное деятельностью стафилококка. Кроме того, такие прыщи весьма болезненны, а иногда сопровождаются повышением температуры. Если вылечить фурункул у ребенка долгое время не удается, приходится обращаться к хирургу.
Почему у ребенка часто появляются фурункулы: причины и симптомы воспаления
Фурункул представляет собой глубокое острое воспаление волосяного мешочка, известного еще под названием «волосяной фолликул». Воспаление протекает с нагноением и омертвением стенок волосяного мешочка. Сальная железа также поражается.
Почему у ребенка часто появляются фурункулы и как лечить это воспаление? Наиболее часто заболевание развивается вследствие деятельности стафилококка. Также причиной фурункулов у ребенка могут быть другие «кокки». Если кожа у ребенка часто загрязнена, велика вероятность того, что у него разовьется фурункул. Проникновению инфекции в волосяной мешочек способствуют расчесы, потертости, мелкие травмы - вроде ссадин. На участке кожи, часто раздражаемом потом, тоже может образоваться фурункул. Вероятность развития фурункулов повышена у детей с ослабленной сопротивляемостью организма - у детей, которые плохо питаются и страдают от дефицита витаминов, у детей, подвергающихся переохлаждению. Один из предрасполагающих факторов - физическая усталость. Ещё одной причиной, почему ребенка возникают фурункулы, могут быть те или иные нарушения обмена веществ.
Инфекция, проникнув в волосяной мешочек, начинает активно размножаться и отравлять продуктами своей жизнедеятельности ткани. Последние воспаляются, причем воспалительная реакция быстро нарастает, и скоро возникает воспалительный инфильтрат. Выглядит этот инфильтрат как небольшой узелок ярко-красного цвета. Он немного возвышается над поверхностью кожи. Узелок фурункула у маленького ребенка болезненный; при нажатии на него болезненность еще увеличивается. С течением времени узелок становится больше, форма его начинает напоминать конус. Через несколько дней от начала воспалительного процесса фурункул может достигать в диаметре 2 см. Основание «конуса» плотное на ощупь, ткани здесь имеют багрово-красный цвет. На верхушке фурункула прощупывается участок размягчения небольших размеров. Наличие такого участка обусловлено омертвением тканей и нагноением. При проявлении симптомов фурункула ребенок предъявляет жалобы на очень сильную боль. Аппетит и сон страдают, самочувствие - плохое. Может повышаться температура тела.
Как видно на фото, фурункул у ребенка, созрев, вскрывается - как правило, при этом отходит значительное количество гноя:
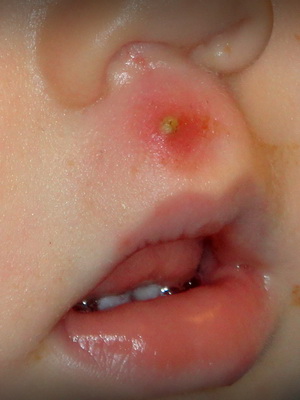
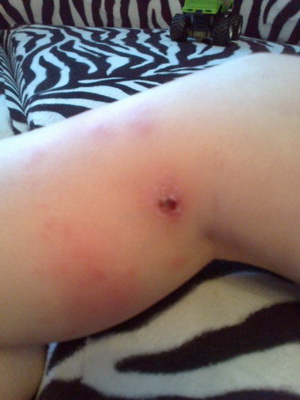
После вскрытия фурункула можно видеть характерное углубление по типу воронки, а на дне этой воронки обнаруживается зеленоватый или желтоватый некротический стержень. Боль в области фурункула практически исчезает тогда, когда с остатками гноя и с кровью отойдет описанный стержень; воспалительные явления быстро сходят на нет. Характерно образование рубца после заживления. Время от возникновения фурункула до его заживления обычно - 7-10 дней. Локализация фурункула самая различная. Везде, где есть волосяные фолликулы, может развиться фурункул.
Наиболее опасны фурункулы у маленьких детей, появившиеся в области лица - на верхней губе, на крыльях носа. Если инфекция из воспаленного волосяного мешочка попадет в венозную кровь или в лимфу, то с током этих жидкостей она может быть занесена в мозг, в крупные кровеносные сосуды. Попытки выдавливать гной из фурункулов на лице часто заканчиваются серьезными осложнениями. При недостаточном лечении фурункула или при отсутствии лечения заболевание может осложниться абсцессом.
Как вылечить фурункул у маленького ребенка
Выявив причину фурункула у детей, лечение начинается незамедлительно. Важен полный покой. Заболевший ребенок должен быть обеспечен полноценным питанием: в пищевой рацион включаются в большом количестве овощи и фрукты, семена, растительные масла, с какими в организм поступают витамины А, С, Е. Помещение, в котором находится больной ребенок, часто проветривается. В теплый период года организуется сон на свежем воздухе. Врач назначает лечение - общее и местное.
Что делать, если у ребенка фурункул, чтобы облегчить состояние малыша? Если фурункул один, можно обойтись только местным лечением. Если же имеем дело с фурункулезом или если фурункул локализуется на лице, то в обязательном порядке проводится и общее лечение - зачастую в условиях стационара. Ребенку для приема внутрь дают сухие пивные дрожжи - по пол чайной ложки несколько раз в день. Местное лечение складывается из прогревания фурункула, из обработки кожи вокруг фурункула борным спиртом (2-3%-ным), камфарным спиртом, салициловым спиртом (2%-ным) и др., из наложения повязок с мазями (на этапе созревания фурункула) - ихтиоловой (5%-ной), Вишневского, из применения физиолечения (ультразвук, УВЧ, УФО). Если, несмотря на все предпринятые меры, целительный эффект не достигается и фурункул грозит осложниться абсцессом, возникает необходимость в консультации хирурга.
Можно лечить фурункулы детей, воспользовавшись следующими рекомендациями народной медицины:
- прикладывать к месту фурункула сваренный в молоке и истолченный в кашицу репчатый лук; делать такие компрессы 1 раз в день на 4-5 ч.;
- прикладывать к месту фурункула марлевые тампоны с мазью из цветков календулы лекарственной; такую мазь можно купить в аптеке или приготовить самому; приготовление мази: высушенные цветки календулы истолочь в ступке в мелкий порошок и в пропорции 1:5 смешать с вазелином.
- в рацион ребенка включать больше продуктов, являющихся источниками для организма таких важных витаминов, как А, С, Е; очень важно, в частности, принимать в пищу мякоть плодов шиповника коричного; в холодный период года - пить настой, приготовленный из сушеных плодов шиповника; приготовление настоя: сушеные плоды по возможности мельче размолоть, 1 столовую ложку сырья залить вечером 200 мл холодной кипяченой воды и настаивать в закрытой посуде до утра, процедить через несколько слоев марли; пить ребенку по 50 мл 3-4 раза в день;
- включать в рацион ребенка побольше цитрусовых (в виде свежих плодов, соков);
- пить настой ягод калины обыкновенной 2-3 раза в день;
- пить отвар травы череды трехраздельной; приготовление отвара: 1 столовую ложку сухой травы залить стаканом воды и кипятить на слабом огне 10-12 мин., остудить, процедить; пить по четверти стакана 2-3 раза в день; с этим же отваром можно делать ванночки;
Статья прочитана 27 151 раз(a).
Фурункулез – распространенное заболевание инфекционной природы, возникающее в разных участках тела у взрослых и детей, способное привести к серьезным осложнениям.
Фурункул – бактериальный гнойно-некротический воспалительный процесс, развивающийся в волосяном фолликуле с вовлечением окружающей его ткани. Фурункулез – инфекционное заболевание, при котором развивается 2 (и более) фурункула одновременно, или последовательно один за другим в разной стадии созревания.
В зависимости от локализации, различают:
- Локализованный: множественные фурункулы разных размеров и стадии развития появляются на определенном участке тела.
- Общий: гнойники образуются на разных участках кожных покровов.
По течению заболевания:
- Острое: множественные высыпания фурункулов возникают на разных участках тела с продолжительностью болезни до 2 месяцев.
- Хроническое: воспаления волосяных фолликулов то появляются, то исчезают, заболевание рецидивирует длительное время (несколько месяцев), обостряясь, в зависимости от провоцирующих факторов, ежегодно или несколько раз в году.
В зависимости от тяжести процесса различают легкую, среднетяжелую и тяжелую форму болезни.
Причины возникновения
 Непосредственным возбудителем фурункулов является стафилококк – золотистый (чаще) или белый.
Непосредственным возбудителем фурункулов является стафилококк – золотистый (чаще) или белый.
Способствовать развитию воспалительного процесса могут:
- Снижение общей сопротивляемости организма (снижение иммунитета).
- Ослабление организма после перенесенного инфекционного заболевания.
- Хроническая патология с нарушением обменных процессов (сахарный диабет, анемия, хронический колит).
- Авитаминоз и гиповитаминоз.
- Нерациональное питание.
- Чрезмерные физические нагрузки.
- Стрессовые ситуации.
- Кожные заболевания (чесотка, педикулез).
Провоцирующими факторами могут быть:
- Микротравмы на коже.
- Нарушения личной гигиены.
- Перепады температуры (перегревание или переохлаждение).
- Повышенное потоотделение.
- Гормональные нарушения.
Стафилококк распространен повсеместно. Сочетание внутренних изменений в организме, возникновение иммунодефицитного состояния и провоцирующих внешних факторов, приводит к проникновению возбудителя в фолликул и развитию фурункулеза. Снижение иммунитета (местного и общего) является все же ведущим фактором.
У детей, механизм развития болезни аналогичный, фурункулез у них возникает чаще.
Причины более частого поражения волосяных мешочков в детском возрасте:
- Несовершенство иммунной системы.
- Чаще возникают микротравмы кожи.
- Контакт с загрязненными предметами.
В подростковом возрасте имеет значение гормональная перестройка в организме, частые стрессовые ситуации, повышенные спортивные нагрузки, неправильное питание и др.
Методы лечения
 При фурункулезе используется местное и общее лечение.
При фурункулезе используется местное и общее лечение.
Местное лечение в зависимости от стадии процесса включает:
- Антибактериальную терапию:
- В виде блокад (по периферии формирующегося фурункула вводят раствор антибиотика с новокаином) – на ранней стадии блокада может привести к обратному развитию процесса.
- В виде использования мазей (синтомициновой, эритромициновой, «Левомиколь»).
- Вскрытие фурункула под местной анестезией.
- Обезболивание (прием анальгетиков при выраженных болях).
- Обеспечение антисептических условий по ограничению процесса:
- Протирание кожных покровов вокруг гнойника на стадии его созревания до 6 раз в сутки растворами антисептиков (раствором фурацилина, салициловым или борным спиртом, перекисью водорода) для предупреждения распространения инфекции на здоровые участки.
- Протирание производят от периферии гнойного очага к центру.
- После образования свища и отхождения стержня, обработку антисептиками продолжают перекисью водорода (спиртовые растворы исключают).
- На стадии заживления дефекта кожи, применение мази Вишнеского, ихтиоловой мази, облепихового масла, Каротолина, метилурациловой мази.
- Физиотерапевтическое лечение: УВЧ, УФО, магнитотерапия, электрофорез, ультразвук, озонотерапия.
- Общее лечение:
- Антибиотикотерапия при тяжелом и часто рецидивирующем фурункулезе: Олеандомицин, Метациклин, Сумамед и др.; при иммунодефицитных состояниях и угрозе генерализации инфекции, риске возникновения тяжелого осложнения проводится антибиотикотерапия в виде внутримышечных или внутривенных инъекций.
- При тяжелом течении болезни, проводится дезинтоксикационная терапия (внутривенное введение растворов).
- Витаминотерапия (назначают витаминноминеральные комплексы), пивные дрожжи внутрь, Алоэ и другие общеукрепляющие средства.
- Иммуномодулирующая терапия.
В лечении имеет значение рациональное питание, соблюдение режима труда и отдыха. Витаминизированные, богатые белками продукты улучшают регенерацию тканей, процесс заживления. Исключить желательно острую, жирную пищу.
Должное внимание надо уделять личной гигиене: на период лечения рекомендуется исключить общие ванны (хотя при обширном поражении можно использовать теплые ванны в слабо-розовом растворе перманганата калия).
Народные средства
 Отвары аптечных трав: ромашки, череды, календулы, эвкалипта, чистотела и др. могут применяться на любой стадии. В стадии заживления, применяются масляные вытяжки из лекарственных растений. Продукты пчеловодства могут использоваться в качестве общеукрепляющих средств.
Отвары аптечных трав: ромашки, череды, календулы, эвкалипта, чистотела и др. могут применяться на любой стадии. В стадии заживления, применяются масляные вытяжки из лекарственных растений. Продукты пчеловодства могут использоваться в качестве общеукрепляющих средств.
Общее лечение:
- 100 г корня пырея измельчить, залить кипятком и выпарить на медленном огне до половины объема; отвар принимать по 1 ст.л. 3 р. в день.
- Смешать 1 ст.л. тысячелистника , 2 ст.л. хмеля, 2 ст.л. горчавки желтой, 5 ст.л. мелисы; взять 3 ст.л. сбора, залить 1 л кипятка, настоять полчаса и пить по 100 мл 5 раз в день.
- Цветы календулы и ромашки , листья подорожника и шалфея в равных частях смешать, 3ст.л. сбора залить 1 л кипятка, настоять 30 мин., принимать перед едой по полстакана 3 р. в день.
- Корни и листья одуванчика измельчить , 2 ч.л. залить 1 стаканом кипятка и кипятить 10 мин., процедить и принимать по 50 мл трижды в день; помимо отвара можно готовить холодный настой: 2 ч.л. измельченного одуванчика залить 1 стаканом холодной кипяченой воды, настоять 8 час., процедить и пить по 50 мл 4 р. в день.
Местное лечение:
- Алоэ ускоряет отхождение гноя из раны , обладает противовоспалительным, ранозаживляющим действием; измельченный листок алоэ прикладывают на бинтике к гнойнику; повязку меняют 3 р. за сутки.
- Репчатую луковицу испечь в духовке (или сварить в молоке), разрезать и приложить к фурункулу; повязку менять каждые 3 часа (уменьшает боль и воспаление).
- Измельченную луковицу белой лилии, прикладывают на бинте; повязку менять каждые 4 часа.
- Измельченную репчатую луковицу смешать в равных частях с медом и прикладывать к нарыву.
- Смешать мед с мукой до получения плотной лепешки, приложить к пораженному участку, менять каждые 5 часов.
- Измельченный чеснок (несколько зубчиков) прикладывать на 2 часа к нарыву; повязку можно применять 2-3 р. в сутки.
Зачастую, развитие фурункулеза – следствие неправильного лечения самого первого фурункула.
Лечение у детей
 Лечение фурункулеза у детей надо проводить после обязательной консультации врача дерматолога.
Заболевание у грудничков лечится в стационаре. Если появление гнойников связано с каким-либо фоновым заболеванием (сахарным диабетом, анемией и др.), то должно проводиться лечение этой основной болезни.
Лечение фурункулеза у детей надо проводить после обязательной консультации врача дерматолога.
Заболевание у грудничков лечится в стационаре. Если появление гнойников связано с каким-либо фоновым заболеванием (сахарным диабетом, анемией и др.), то должно проводиться лечение этой основной болезни.
У детей лечение проводится с назначением антибиотиков в соответствии с чувствительностью возбудителя к антибиотикам (по результатам бактериологического обследования – посева отделяемого из свища). При отсутствии эффекта, применяется антистафилококковый гамма-глобулин.
Иммунокоррекцию можно проводить только по назначению врача. Он может назначить интерфероны, Ликопид, Октагам, Интраглобин, Серамид, Деринат, Габриглобин, Полиоксидоний и др.
Средства народной медицины применять для лечения детей можно только после согласования с врачом, чтобы не причинить вред детскому организму.
Непременным компонентом лечения является общеукрепляющая терапия: применение витамина С, витаминов группы В, пивных дрожжей. Необходимым условием лечения является обеспечение правильного питания ребенку, исключение продуктов с красителями, ароматизаторами. В рацион необходимо включать кисломолочные продукты, фрукты и овощи, белковые продукты.
Симптомы заболевания
 В развитии фурункула, выделяют несколько стадий продолжительностью в несколько дней:
В развитии фурункула, выделяют несколько стадий продолжительностью в несколько дней:
- Чувство покалывания , онемения или зуда, предшествующие появлению гнойника за несколько дней.
- Появление возвышающегося над поверхностью кожных покровов плотного бугорка красного цвета и небольших размеров. Он образуется на месте воспаленного волосяного мешочка. В отличие от фолликулита, при фурункулезе вовлекаются в процесс окружающие ткани (соединительная ткань и сальная железа), отек их и болезненность бугорка нарастают на протяжении 2-3 дней, боль носит пульсирующий характер.
- В центре сформировавшегося конусообразного узла (размером до 3-5 см), к 4 дню возникает гнойное расплавление воспаленных тканей с накоплением гноя в полости фолликула.
- Гнойник , спустя несколько дней вскрывается: формируется свищ, через который выделяется густой гной, образуется кратерообразная язва с некротическим зеленоватым стержнем в центре.
- Отторжение стержня и очищение язвы сопровождается уменьшением покраснения, отека и боли.
- Рубцевание язвы: размер и глубина втянутого рубца зависят от размеров некротической зоны; полное восстановление кожи наступает спустя 10-12 дней.
При фурункулезе, особенно при одновременном множественном образовании фурункулов, нарушается общее состояние пациента:
- Повышается температура.
- Отмечается слабость и ухудшение самочувствия.
- Беспокоит тошнота и головная боль.
- Снижается аппетит.
В зависимости от локализации гнойников, могут быть затрудненными обычные действия (хождение, поворот головы, сидение и т.д.).
Признаки фурункула в носу:
- Чувство инородного тела , зуд в носовом ходе.
- Отек и покраснение кожи на стороне поражения (могут распространяться в область губы и щеки).
- Резкая болезненность в половине носа, особенно при прикосновении.
Клинические проявления фурункула наружного слухового прохода:
- Зуд в слуховом проходе.
- Ощущение заложенности или шум в пораженном ухе.
- Резкие боли при дотрагивании до козелка и ушной раковины.
- Гнойное отделяемое из уха.
При возникновении фурункула в носу, в области носогубного треугольника и в наружном слуховом проходе, всегда (даже при формировании одного гнойника) отмечаются симптомы интоксикации: головная боль, слабость, повышенная температура.
Особенности фурункулеза у детей:
- Бурное течение.
- Всегда страдает общее состояние.
- Ограничение движений из-за боли.
- Температура повышается до высоких цифр.
- Разрешение гнойника наступает быстрее.
- Меньше склонность к затяжному течению.
Где может появиться фурункул?
 Строго определенной локализации нет. Они могут возникать на любом участке кожных покровов, имеющих волосяной покров, т.е. волосяные фолликулы. Значит, фурункула не может быть на подошвах и ладонях.
Строго определенной локализации нет. Они могут возникать на любом участке кожных покровов, имеющих волосяной покров, т.е. волосяные фолликулы. Значит, фурункула не может быть на подошвах и ладонях.
Чаще всего, поражаются участки с проблемной кожей, часто травмируемые или имеющие повышенную потливость:
- ягодичная область;
- бедра;
- предплечья;
- лицо;
- затылок;
- грудь;
Гнойник при фурункулезе может образовываться также:
- в носовых ходах;
- в наружных слуховых проходах;
- на веке (ячмень);
- в области гениталий;
Диагностика
Характерные местные проявления, жалобы пациента и данные осмотра, позволяют врачу без труда поставить клинический диагноз. В общем анализе крови при этом, отмечаются выраженное повышение количества лейкоцитов (в том числе сегментоядерных и палочкоядерных форм) и ускорение СОЭ.
При упорном течении заболевания, проводят бактериологический анализ отделяемого из фурункула, для выделения возбудителя болезни и определения его чувствительности к антибиотикам. Такое обследование позволяет повысить эффективность лечения.
В случае отсутствия эффекта от проведенной терапии, проводят иммунологическое и другое необходимое обследование , позволяющее выявить системные внутренние заболевания (сахарный диабет, анемию, болезни крови и др.).
Возможные осложнения

Фурункулез при определенных условиях может привести к серьезным осложнениям:
- Проникновение возбудителя в кровь приводит к развитию сепсиса («заражения крови») и последующему возникновению гнойников (абсцессов) в различных внутренних органах.
- Отсутствие лечения при остром процессе и несоблюдение гигиенических правил способствуют хронизации его.
- Нарушение правил обработки гнойного очага при самолечении вызывает распространение инфекции на другие участки тела.
- Фурункулы в носу, ухе и на лице представляют наибольшую опасность по развитию менингита (воспаления мозговых оболочек), энцефалита (воспаление вещества мозга), тромбоза кавернозного синуса (нарушения мозгового кровотока); это связано с оттоком венозной крови от лица в мозговые сосуды.
- Расположение гнойника вблизи от суставов конечностей приводит к воспалению лимфатических узлов.
- Состояние иммунодефицита способствует одновременному поражению нескольких рядом расположенных волосяных фолликулов и формированию карбункула (крупного гнойного узла с несколькими стержнями, обширным омертвением тканей).
Инфицированию крови способствует при расположении гнойника на лице , работа мимической мускулатуры, повышенная возможность травматизации во время умывания, бритья и т.д. Развитие сепсиса характеризуется нарушением теплорегуляции (повышением или понижением температуры тела), нарастанием тяжести состояния в динамике, симптомами поражения многих органов и систем и возможным летальным исходом.
Для менингита характерно появления резких головных болей, светобоязни, тошноты и рвоты, не приносящей облегчения, высокой лихорадки. В случае воспаления мозгового вещества, появляются очаговые поражения (параличи, нарушения зрения, слуха, функции жизненно важных органов).
Формирование карбункула отличается высокой лихорадкой, выраженными симптомами интоксикации и характерными местными проявлениями образующегося гнойника.
Что нельзя делать?
Любителям практиковать самолечение следует помнить:
- Нельзя выдавливать гнойник – это может способствовать проникновению возбудителя в кровь и развитию сепсиса.
- Стимулировать отхождение стержня при помощи вакуумной банки (преждевременное отхождение несозревшего полностью стержня приводит к остатку его части в тканях и хронизации заболевания).
- Прокалывать или самостоятельно вскрывать фурункул ; в домашних условиях добиться стерильности подручного инструментария практически невозможно, поэтому есть риск занести дополнительную инфекцию.
- Кожные покровы в период вызревания и после самостоятельного прорыва нагноившегося фолликула, надо обрабатывать спиртовым раствором, так как гной заразен, при неправильной обработке возникает риск воспаления других волосяных мешочков.
- Применять мазь Вишневского до разрешения гнойника.
- Самостоятельно назначать и применять антибиотики: не все они могут подходить для лечения кожной инфекции, не ко всем из них чувствителен стафилококк.
Самостоятельно вскрывшийся гнойник надо обрабатывать в перчатках, стерильными ватными тампонами или салфетками с дезинфицирующими растворами. После обработки, руки необходимо тщательно вымыть и обработать спиртовым раствором.
Профилактика

Специфической профилактики фурункулеза нет.
Не допустить развития фурункулеза можно с помощью профилактических мер:
- Четкое соблюдение личной гигиены.
- Тщательная обработка ссадин и царапин антисептиками (хлоргексидином, спиртом, йодом, перекисью водорода, бриллиантовой зелень).
- Не чистить слуховые проходы предметами, способными повредить кожу и допустить проникновение возбудителя в волосяной мешочек.
- Своевременно лечить хронические заболевания (анемию, диабет и др.).
- Не допускать самолечения первичного фурункула.
На коже у детей, особенно у подростков, нередко появляются мелкие гнойнички – прыщи. Это неприятно, но вполне излечимо и, в сущности, неопасно. Гораздо опаснее возникновение в толще кожи крупного гнойника – фурункула. Образуется он вокруг волосяного мешочка, распространяясь на окружающие ткани.
Если же фурункулы становятся множественными, появляясь один за другим, такое явление уже называется фурункулезом. Ребенку это гнойничковое заболевание приносит значительные страдания, а при отсутствии лечения чревато серьезными последствиями для здоровья и даже жизни малыша.
В чем причина развития фурункулеза?
Причины фурункулеза множественны.
Нагноение, в сущности, вызывает , который в норме обнаруживается на слизистой оболочке носа и кишечника, не вызывая никаких болезненных явлений. При попадании на кожу этот микроорганизм может внедриться вглубь ее (если имеются входные ворота: царапины, ссадины и прочие микротравмы) и вызвать воспалительный процесс.
Но ведь множество детей имеют кожные микротравмы и, однако, никаких фурункулов у них не развивается! Следовательно, механизм формирования этого заболевания не так прост.
Факторы, способствующие возникновению фурункулеза, разделяются на местные и общие. По мнению исследователей, лишь сочетание факторов из первой и второй групп может привести к развитию фурункулеза.
Местные факторы риска:
- ссадины, царапины, потертости, расчесы кожи, то есть нарушение целостности кожного покрова;
- загрязнение кожи, несоблюдение гигиенических норм;
- закупорка выводного протока сальной железы;
- аллергические кожные заболевания.
Общие факторы риска:
- снижение иммунитета;
- хронические заболевания пищеварительного тракта, в том числе ;
- нарушения процессов ;
- эндокринные заболевания ( и др.);
- болезни нервной системы;
- (малокровие);
- физическое истощение вследствие неправильного питания (гипотрофия у маленьких детей и анорексия у подростков);
- регулярное физическое переутомление (например, у школьников, чрезмерно активно занимающихся спортом);
- частое перегревание или, напротив, переохлаждение;
- состояние после перенесенных тяжелых заболеваний.
В последнее время, кроме того, выявлены разновидности золотистого стафилококка, успешно противостоящие защитному действию иммунной системы. Исследователи считают, что фурункулез возникает у детей, являющихся носителями именно этих штаммов стафилококка.
Симптомы фурункулеза
 Фурункулез у ребенка часто начинается с образования на теле одного фурункула.
Фурункулез у ребенка часто начинается с образования на теле одного фурункула. Обычно на коже ребенка появляется вначале одиночный фурункул, проходящий в своем развитии 3 стадии:
- инфильтрация;
- нагноение;
- заживление.
Инфильтрация проявляется возникновением на коже в том или ином месте (часто – в местах микротравм) плотного, болезненного бугорка интенсивно красного цвета. Бугорок постепенно увеличивается в размерах, появляется отечность окружающих тканей, а болевые ощущения нарастают. Температура тела у ребенка повышается.
Нагноение характеризуется разрастанием фурункула до 1-3-5 см в диаметре; бугорок приобретает конусообразную форму, причем вершиной его становится пустула: пузырек с гнойным содержимым. Под ней, в центре фурункула, невидимая снаружи, располагается «пробка» из тканей, подвергшихся гнойно-некротическому распаду.
Общее состояние ребенка резко ухудшается, температура поднимается до 38° и выше. Присоединяется общая слабость и : это симптомы интоксикации. Боль в области фурункула становится резкой, ребенок не дает дотронуться до больного места. Регионарные .
Облегчение наступает с прорывом гноя наружу, когда происходит вскрытие пустулы. После гноя из фурункула выделяются некротизированные ткани желто-зеленого цвета, часто имеющие форму стержня. С этого момента боли проходят, самочувствие ребенка улучшается.
Заживление : углубление, оставшееся на месте вскрывшегося , зарубцовывается, приобретая красно-синий цвет. Затем рубец светлеет и почти сравнивается цветом со здоровой кожей.
Все три стадии развития при условии своевременно начатого лечения длятся от 10 до 12 дней.
В случае развития фурункулеза гнойники появляются в разных местах кожного покрова друг за другом (не успеет зарубцеваться один фурункул, как уже назревает другой), или даже одновременно. Состояние и самочувствие ребенка при этом сильно страдают. Маленьких детей с фурункулезом лечат в стационаре, как и детей старшего возраста, если фурункулы расположены в особо опасных местах (см. ниже).
Осложнения фурункулеза
Степень опасности и возможность развития осложнений зависят от того, в каком месте возник фурункул.
Наиболее часто зоной локализации гнойников являются нижние конечности, ягодицы, область поясницы, живот, предплечья, затылок. Практически фурункул может возникнуть на любом участке тела, кроме ладоней и подошв (там нет волосяных фолликулов).
Но наиболее опасны фурункулы на лице (особенно в зоне носогубного треугольника), на шее, в паху, в межъягодичных складках, в подмышечных впадинах, а также в глубине слухового прохода. В этих случаях гнойники располагаются в непосредственной близости к кровеносным и лимфатическим сосудам и могут спровоцировать развитие таких осложнений, как:
- сепсис («заражение крови»);
- гнойный ;
- тромбоз лимфатических путей;
- лимфангит;
- лимфаденит;
- гнойные метастазы в различные внутренние органы (печень, почки и др.).
Лечение фурункулеза

Методы лечения фурункулеза разделяются на местные, общие и хирургические.
Цель местного лечения – ускорить созревание и «прорыв» фурункула, уменьшить боль и воспаление, предотвратить распространение нагноительного процесса.
Для этого используются как средства официальной медицины (антибактериальные и противовоспалительные мази, компрессы с Димексидом и другими препаратами, протирание спиртовыми настойками лекарственных трав), так и народные рецепты (прикладывание лука, сваренного в молоке; компрессы из натертого сырого картофеля, из капустных листов, смазанных медом и т.д.).
Местно применяются такие антибактериальные мази: Бактробан, Левомеколь, Азелик, Фуцидин, гентамициновая, гелиомициновая и др. Для ускорения вскрытия фурункула используют ихтиоловую мазь, Винилин, мазь Вишневского.
Общее лечение назначают при хроническом течении фурункулеза, при локализации фурункулов в опасных местах (перечисленных выше). Оно заключается в применении антибиотиков, витаминов, а также в лечении сопутствующих хронических заболеваний.
- Антибиотики назначают как местно, так и внутрь, а в некоторых случаях – и внутривенно. Иногда прибегают к комплексному назначению антибактериальных средств. Назначает антибиотики только врач, с учетом анализа на чувствительность возбудителя. Чаще других применяются Азитромицин, Юнидокс Солютаб, Джозамицин, Кларитромицин, Аугментин, Кефзол и др. Курс антибиотикотерапии при фурункулезе – минимум 5 дней.
- Витамины, необходимые при лечении фурункулеза: ретинола ацетат (витамин А), аскорбиновая кислота (витамин С), тиамин (витамин В1), рибофлавин (витамин В2), никотиновая кислота (витамин РР). Чаще их назначают ребенку внутрь, но иногда применяют и в инъекциях. Комплекс витаминов В содержится в пивных дрожжах, которые можно купить в аптеке.
- Средства, стимулирующие иммунную систему, применяются строго по назначению врача. Могут использоваться такие препараты, как интерфероны, Деринат, Ликопид, Полиоксидоний, Интраглобин, Миелопид, Габриглобин, Октагам, Серамил и др.
Несколько десятилетий назад с целью укрепления защитных сил организма использовали антистафилококковый иммуноглобулин и стафилококковый анатоксин, но применение этих средств не дало желаемого результата. В настоящее время при фурункулезе их не применяют, как и аутогемотерапию (внутримышечное введение пациенту небольшого количества его собственной крови, взятой из вены). В отношении детей эта процедура являлась, конечно, дополнительной травматизацией.
Хирургическое лечение используют при явной опасности развития осложнений, а также в тех случаях, когда фурункулы не поддаются консервативной терапии.
Оперативное вмешательство заключается в создании крестообразного надреза кожи в области верхушки фурункула и удалении через этот надрез гноя и некротического стержня. Процедура эта у детей проводится под местным обезболиванием. По окончании операции рану обрабатывают дезинфицирующим раствором и накладывают на нее стерильную повязку. Иногда, если рану не удается полностью очистить от гноя, в ней оставляют дренаж – резиновую полоску, которая способствует отхождению гнойного отделяемого. После операции ребенку ежедневно проводят перевязки.
Преимущества хирургического лечения фурункула в быстром улучшении состояния больного, однако ребенку приходится преодолевать дополнительную негативную эмоциональную нагрузку: все дети, конечно же, боятся операций.
Профилактика
Специфической профилактики этого заболевания нет.
Профилактика фурункулеза, как и всех гнойничковых заболеваний кожи, заключается в выполнении следующих рекомендаций:
- Приучение детей с раннего возраста к соблюдению чистоты кожи, к регулярному мытью рук. Следует учесть, что бактерицидные сорта мыла для постоянного применения не годятся: они уничтожают и полезную, защитную микрофлору кожи. И руки, и все тело ребенка нужно мыть обычным детским мылом, а бактерицидное мыло весьма уместно для мытья тех участков кожи, на которые при вскрытии фурункула попадал гной.
- Любые ссадины, порезы, царапины кожи у ребенка нужно сразу же после их обнаружения обрабатывать антисептическими растворами (бриллиантовым зеленым, метиленовым синим, фукорцином и др.).
- При очистке ушных проходов у детей (впрочем, как и у взрослых) нельзя использовать острые предметы во избежание нанесения травм, провоцирующих развитие фурункулеза.
- Детская одежда должна соответствовать погодным условиям, чтобы во время прогулки ребенок не перегревался, но и не мерз. Кроме того, следует избегать приобретения для детей одежды из жестких синтетических тканей, которые могут натирать кожу.
- Детей с любыми гнойничковыми заболеваниями кожи следует изолировать от детского коллектива, т.к. в условиях тесного контакта эти заболевания могут быть заразны.
- Обязательно лечение всех имеющихся у ребенка хронических заболеваний.
- Ребенка с фурункулом нельзя купать в ванне, поскольку гнойник может в любой момент самопроизвольно вскрыться, и тогда опасности воздействия золотистого стафилококка подвергнутся все кожные покровы. Область расположения фурункула мыть нельзя вообще, допустимо только подмывать ребенка и делать ему гигиенические обтирания. Если же фурункулов несколько, и расположены они в разных частях тела, водные процедуры запрещаются категорически.
- Если у ребенка назревает фурункул, нельзя пытаться вскрыть его и выдавить гной самостоятельно: это может привести даже к такому тяжелому осложнению, как сепсис. Вскрытие фурункула – это врачебная процедура.
Похожие статьи




